Журнал «Медицина неотложных состояний» Том 21, №8, 2025
Вернуться к номеру
Серцеві біомаркери як важливий компонент періопераційного менеджменту пацієнта із супутньою серцевою патологією
Авторы: Гарбар М.О., Матолінець Н.В., Ястремська О.О., Світлик Г.В.
ДНП «Львівський національний медичний університет імені Данила Галицького», м. Львів, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
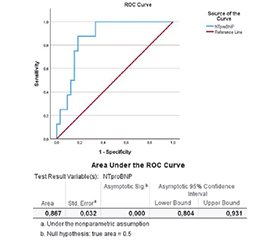
Актуальність. Частина пацієнтів, які потребують проведення планових некардіальних операцій, мають підвищений ризик розвитку серцево-судинних ускладнень. До рекомендованих критеріїв оцінки пацієнта та прогнозу належать серцеві біомаркери. Оптимальні схеми виділення пацієнта високого ризику продовжують вивчатись з точки зору клінічної та економічної доцільності. Мета: проаналізувати взаємозв’язок рівня серцевих біомаркерів та клінічних, інструментальних і лабораторних даних; оцінити їх роль для передбачення і запобігання виникненню фатальних кардіальних подій у пацієнтів із супутньою серцево-судинною патологією в періопераційному періоді при некардіальних хірургічних втручаннях. Матеріали та методи. 123 пацієнтам, які перенесли планове некардіохірургічне операційне втручання та мали супутню серцево-судинну патологію, визначено рівень натрійуретичного пептиду (NT-proBNP) перед операцією. Особам із підвищеним рівнем показника в динаміці через 24 та 48 годин визначено концентрацію тропонінів. Проаналізовано хірургічний ризик, функціональну здатність пацієнта, клінічні фактори ризику за переглянутим індексом серцевого ризику, фізичний статус за ASA, індекс статусу активності Дюка, стан «крихкості/вразливості», індекс функціональної спроможності міокарда, динаміку 12-канальної ЕКГ спокою, показники загальноклінічного та біохімічного аналізів крові. Результати. Підвищений рівень NT-proBNP перед операцією виявлено в третини пацієнтів. Рівень тропонінів у динаміці не виходив поза верхню межу референтних значень, проте прямо корелював з концентрацією NT-proBNP. В жодного пацієнта не спостерігалось негативної динаміки на ЕКГ. У групі пацієнтів із підвищеним рівнем NT-proBNP виявлено вищий відсоток осіб із перенесеним інфарктом міокарда, після планового стентування, з хронічною серцевою недостатністю понад ІІВ стадії. У цієї категорії осіб знижені функціональна спроможність, індекс статусу активності, метаболічний еквівалент, вищий показник «крихкість/вразливість». Сонографічно виявлено нижчу фракцію викиду лівого шлуночка, вищі індекс міокардіальної спроможності, показники маси та індексу маси міокарда, серед них переважали особи з ремоделюванням міокарда та гіпертрофією. Тривалість перебування у стаціонарі була вірогідно вища в осіб із підвищеним рівнем NT-proBNP. Половина пацієнтів цієї групи померла на противагу 4 % осіб із нормальним рівнем біомаркера. Оптимальне граничне значення NT-proBNP 318 нг/л з найвищою чутливість та специфічністю має високе прогностичне значення щодо передбачення смерті пацієнтів. Висновки. Кардіальні біомаркери у поєднанні з клінічними та функціональними показниками є вагомим та доступним інструментом виокремлення пацієнтів високого ризику, зокрема смерті. Їх визначення доцільно впровадити в рутинну клінічну практику.
Background. Some patients who require elective noncardiac surgery are at increased risk of developing cardiovascular complications. Cardiac biomarkers are among the criteria recommended for patient assessment and prognosis. Optimal algorithms for identifying high-risk patients continue to be studied from the point of view of clinical and economic feasibility. The aim of the work is to analyze the relationship between the level of cardiac biomarkers and clinical, instrumental and laboratory data; to assess their role in predicting and preventing fatal cardiac events in patients with concomitant cardiovascular pathology in the perioperative period during noncardiac surgical interventions. Materials and methods. Preoperative N-terminal prohormone of brain natriuretic peptide (NT-proBNP) levels were determined in 123 patients undergoing elective noncardiac surgery who had concomitant cardiovascular disease. Troponin concentrations were determined in individuals with elevated natriuretic peptide levels 24 and 48 hours after surgery. Surgical risk, patient functional capacity, clinical risk factors according to the Revised Cardiac Risk Index, physical status according to ASA, Duke Activity Status Index, frailty, myocardial performance index, 12-lead resting ECG dynamics, and general clinical and biochemical blood tests were analyzed. Results. Elevated NT-proBNP levels before surgery were detected in one third of patients. Troponin did not exceed the upper limit of reference values, but correlated with NT-proBNP concentration. No patient had negative ECG dynamics. In the group with elevated NT-proBNP levels, a higher percentage of individuals with myocardial infarction, those after planned percutaneous coronary intervention, with chronic heart failure stage IIB and above were detected. This cohort has reduced functional capacity, activity status index, metabolic equivalent, and higher frailty. They have lower left ventricular ejection fraction, higher myocardial performance index, mass and myocardial mass index, among them, patients with myocardial remodeling and hypertrophy predominated. Hospital stay was significantly longer in individuals with elevated NT-proBNP. Half of the patients in this group died, compared to 4 % of those with normal levels of the biomarker. The NT-proBNP cutoff value of 318 ng/l with the highest sensitivity and specificity has a high prognostic value for predicting death. Conclusions. Cardiac biomarkers in combination with clinical and functional parameters are a powerful and accessible tool for identifying patients at high risk, including death. Their identification should be implemented in routine clinical practice.
некардіальні хірургічні втручання; ризик хірургічного втручання; ризик пацієнта; серцеві біомаркери
noncardiac surgical interventions; surgical risk; patient risk; cardiac biomarkers
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Halvorsen S, et al. 2022 ESC Guidelines on cardiovascular assessment and management of patients undergoing non-cardiac surgery: Developed by the task force for cardiovascular assessment and ma-nagement of patients undergoing non-cardiac surgery of the European Society of Cardiology (ESC) Endorsed by the European Society of Anaesthesiology and Intensive Care (ESAIC). European Heart Journal. 2022;43(39):3826-3924. doi: 10.1093/eurheartj/ehac270.
- Puelacher C, Gualandro DM, Lurati Buse G, Bolliger D, et al. Etiology of peri-operative myocardial infarction/injury after noncar–diac surgery and associated outcome. J Am Coll Cardiol. 2020;76:1910-12. doi: 10.1016/j.jacc.2020.08.043.
- Sazgary L, Puelacher C, Lurati Buse G, et al. Incidence of major adverse cardiac events following non-cardiac surgery. Eur Heart J Acute Cardiovasc Care. 2020;10:550-558. doi: 10.1093/ehjacc/zuaa008.
- Smilowitz NR, Berger JS. Perioperative cardiovascular risk assessment and management for noncardiac surgery: a review. JAMA. 2020;324:279-290. doi: 10.1001/jama.2020.7840.
- Rafiq A, Sklyar E, Bella JN. Cardiac evaluation and monito–ring of patients undergoing noncardiac surgery. Health Serv Insights. 2017;9:1178632916686074. doi: 10.1177/:1178632916686074.
- Thompson A, Fleischmann KE, Smilowitz NR, et al. 2024 AHA/ACC/ACS/ASNC/HRS/SCA/SCCT/SCMR/SVM Guidelines for Perioperative Cardiovascular Management for Noncardiac Surgery: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2024;150(19):e351-e442. doi: 10.1161/CIR.0000000000001285.
- Smilowitz NR, Gupta N, Guo Y, et al. Trends in cardiovascular risk factor and disease prevalence in patients undergoing non-cardiac surgery. Heart. 2018;104(14):1180-1186. doi: 10.1136/heartjnl-2017-312391.
- Lamperti M, Romero CS, Guarracino F, et al. Preoperative assessment of adults undergoing elective noncardiac surgery. Updated guidelines from the European Society of Anaesthesiology and Intensive Care. Eur J Anaesthesiol. 2025;42:1-35. doi: 10.1097/EJA.0000000000002069.
- Duceppe E, Parlow J, MacDonald P, et al. Canadian Cardiovascular Society Guidelines on Perioperative Cardiac Risk Assessment and Management for Patients Who Undergo Noncardiac Surgery. Canadian Journal of Cardiology. 2017;33(1):17-32. doi: 10.1016/j.cjca.2016.09.008.
- Devereaux PJ, Biccard BM, Sigamani A, et al. Association of postoperative high-sensitivity troponin levels with myocardial injury and 30-day mortality among patients undergoing noncardiac surgery. JAMA. 2017;317:1642-1651. doi: 10.1001/jama.2017.4360.
- Puelacher C, Lurati Buse G, Seeberger D, et al. Perioperative myocardial injury after noncardiac surgery: incidence, mortality, and characterization. Circulation. 2018;137:1221-1232. doi: 10.1161/CIRCULATIONAHA.117.030114.
- Buse GL, Manns B, Lamy A, et al. Troponin T monitoring to detect myocardial injury after noncardiac surgery: a cost-consequence analysis. Can J Surg. 2018;61:185-194. doi: 10.1503/cjs.010217.
- Devereaux PJ, Chan MT, Alonso-Coello P, et al. Association between postoperative troponin levels and 30-day mortality among patients undergoing noncardiac surgery. JAMA. 2012;307:2295-2304. doi: 10.1001/jama.2012.5502.
- Duceppe E, Patel A, Chan MTV, et al. Preoperative N-terminal pro-B-type natriuretic peptide and cardiovascular events after noncardiac surgery: a cohort study. Ann Intern Med. 2020;172:96-104. doi: 10.7326/M19-2501.
- Devereaux PJ, Duceppe E, Guyatt G, et al. Dabigatran in patients with myocardial injury after noncardiac surgery (MANAGE): an international, randomised, placebo-controlled trial. Lancet. 2018;391:2325-2334. doi: 10.1016/S0140-6736(18)30832-8.
- Rodseth RN, Biccard BM, Le Manach Y, et al. The prognostic value of pre-operative and postoperative B-type natriuretic peptides in patients undergoing noncardiac surgery: B-type natriuretic peptide and N-terminal fragment of pro-B-type natriuretic peptide: a systematic review and individual patient data meta-analysis. J Am Coll Cardiol. 2014;63:170-180. doi: 10.1016/j.jacc.2013.08.1630.
- Humble CAS, Huang S, Jammer I, et al. Prognostic performance of preoperative cardiac troponin and perioperative changes in cardiac troponin for the prediction of major adverse cardiac events and mortality in noncardiac surgery: a systematic review and meta-analysis. PLoS One. 2019;14:e0215094. doi: 10.1371/journal.pone.0215094.
- Vernooij LM, van Klei WA, Moons KG, et al. The comparative and added prognostic value of biomarkers to the Revised Cardiac Risk Index for preoperative prediction of major adverse cardiac events and all-cause mortality in patients who undergo noncardiac surgery. Cochrane Database Syst Rev. 2021;12:CD013139. doi: 10.1002/14651858.CD013139.pub2.
- Zhao BC, Liu WF, Deng QW, et al. Meta-analysis of pre-operative high-sensitivity cardiac troponin measurement in non-cardiac surgical patients at risk of cardiovascular complications. Br J Surg. 2020;107(2):e81-e90. doi: 10.1002/bjs.11305.
- Moonesinghe SR, Mythen MG, Das P, Rowan KM, Grocott MP. Risk stratification tools for predicting morbidity and mortality in adult patients undergoing major surgery: qualitative systematic review. Anesthesiology. 2013;119:959-981. doi: 10.1097/aln.0b013e3182a4e94d.
- Kopec M, Duma A, Helwani MA, et al. Improving prediction of postoperative myocardial infarction with high-sensitivity cardiac troponin T and NT-proBNP. Anesth Analg. 2017;124:398-405. doi: 10.1213/ANE.0000000000001736.
- Nagele P, Brown F, Gage BF, et al. High-sensitivity cardiac troponin T in prediction and diagnosis of myocardial infarction and long-term mortality after noncardiac surgery. Am Heart J. 2013;166:325.e1-332.e1. doi: 10.1016/j.ahj.2013.04.018.
- Puelacher C, Pinto BB, Mills NL, et al. Expert consensus on peri-operative myocardial injury screening in noncardiac surgery: A li–terature review. Eur J Anaesthesiol. 2021;38(6):600-608. doi: 10.1097/EJA.0000000000001486.
- Chew MS, Puelacher C, Patel A, et al. Identification of myocardial injury using perioperative troponin surveillance in major noncardiac surgery and net benefit over the Revised Cardiac Risk Index. Br J Anaesth. 2022;128:26-36. doi: 10.1016/j.bja.2021.10.006.
- Ruetzler K, Smilowitz NR, Berger JS, et al. Diagnosis and management of patients with myocardial injury after noncardiac surgery: a scientific statement from the American Heart Association. Circulation. 2021;144:e287-e305. doi: 10.1161/CIR.0000000000001024.
- Bayes-Genis A, Docherty KF, Petrie MC, et al. Practical algorithms for early diagnosis of heart failure and heart stress using NT-proBNP: a clinical consensus statement from the Heart Failure Association of the ESC. Eur J Heart Fail. 2023;25:1891-189. doi: 10.1002/ejhf.3036.
- Glance LG, Lustik SJ, Hannan EL, et al. The Surgical Mortality Probability Model: derivation and validation of a simple risk prediction rule for noncardiac surgery. Ann Surg. 2012;255:696-702. doi: 10.1097/SLA.0b013e31824b45af.
- Almeida N, Dendukuri N. Technology Assessment Unit of McGill University Health Centre. What is the added clinical value of preoperative BNP/NT-proBNP in predicting postoperative cardiac complications in patients undergoing noncardiac surgery across the MUHC RUIS? Updated 4/1/2020. Available from: https://muhc.ca/sites/default/files/micro/m-TAU/BNP_Report_Final_June_2020.pdf. Accessed: Mar 15, 2023.
- Weber M, Luchner A, Seeberger M, et al. Incremental value of high-sensitive troponin T in addition to the revised cardiac index for peri-operative risk stratification in non-cardiac surgery. Eur Heart J. 2013;34:853-862. doi: 10.1093/eurheartj/ehs445.
- Gualandro DM, Puelacher C, LuratiBuse G, et al. Comparison of high-sensitivity cardiac troponin I and T for the prediction of cardiac complications after non-cardiac surgery. Am Heart J. 2018;203:67-73. doi: 10.1016/j.ahj.2018.06.012.
- Park SJ, Choi JH, Cho SJ, et al. Comparison of transthoracic echocardiography with N-terminal pro-brain natriuretic peptide as a tool for risk stratification of patients undergoing major noncardiac surgery. Korean Circ J. 2011;41:505-511. doi: 10.4070/kcj.2011.41.9.505.
- Statement on ASA Physical Status Classification System. Available from: www.asahq.org/standards-and-practice-parameters/statement-on-asa-physical-status-classification-system. Accessed: December 13, 2020.
- Lurati Buse G, Puelacher Ch, Menosi Gualandro D, et al. Association between self-reported functional capacity and major adverse cardiac events in patients at elevated risk undergoing noncardiac surgery: a prospective diagnostic cohort study. Br J Anaesth. 2020;126:102-110. doi: 10.1016/j.bja.2020.08.041.
- Duke Activity Status Index (DASI). Available from: https://www.mdcalc.com/calc/3910/duke-activity-status-index-dasi.
- Ford MK, Beattie WS, Wijeysundera DN. Systematic review: prediction of perioperative cardiac complications and mortality by the Revised Cardiac Risk Index. Ann Intern Med. 2010;152:26-35. doi: 10.7326/0003-4819-152-1-201001050-00007.
- Rockwood K, Theou O. Using the Clinical Frailty Scale in Allocating Scarce Health Care Resources. Can Geriatr J. 2020;23(3):210-215. doi: 10.5770/cgj.23.463.
- Alvarez-Nebreda ML, Bentov N, Urman RD, et al. Recommendations for preoperative management of frailty from the Society for Perioperative Assessment and Quality Improvement (SPAQI). J Clin Anesth. 2018;47:33-42. doi: 10.1016/j.jclinane.2018.02.011.
- Robinson TN, Walston JD, Brummel NE, et al. Frailty for surgeons: review of a National Institute on Aging Conference on frailty for specialists.
- J Am Coll Surg. 2015;221:1083-1092. doi: 10.1016/j.jamcollsurg.2015.08.428.
- Richter D, Guasti L, Walker D, et al. Frailty in cardiology: definition, assessment and clinical implications for general cardiology. A consensus document of the Council for Cardiology Practice (CCP), Association for Acute Cardio Vascular Care (ACVC), Association of Cardiovascular Nursing and Allied Professions (ACNAP), European Association of Preventive Cardiology (EAPC), European Heart Rhythm Association (EHRA), Council on Valvular Heart Diseases (VHD), Council on Hypertension (CHT), Council of Cardio-Oncology (CCO), Working Group (WG) Aorta and Peripheral Vascular Diseases, WG e-Cardiology, WG Thrombosis, of the European Society of Cardiology, European Primary Care Cardiology Society (EPCCS). Eur J Prev Cardiol. 2022;29:216-227. doi: 10.1093/eurjpc/zwaa167.
- Tjeertes EKM, van Fessem JMK, Mattace-Raso FUS, et al. Influence of frailty on outcome in older patients undergoing non-cardiac surgery — a systematic review and meta-analysis. Aging Dis. 2020;11:1276-1290. doi: 10.14336/AD.2019.1024.
- Mosquera C, Spaniolas K, Fitzgerald TL. Impact of frailty on surgical outcomes: the right patient for the right procedure. Surgery. 2016;160:272-280. doi: 10.1016/j.surg.2016.04.030.
- The EACVI Echo Handbook. In: Lancellotti P, Cosyns B, editors. The European Society of Cardiology Series. Oxford: OXFORD University Press, 2016. 588 p.
- Kuwahara K. The natriuretic peptide system in heart fai–lure: Diagnostic and therapeutic implications. Pharmacol Ther. 2021;227:107863. doi: 10.1016/j.pharmthera.2021.107863.
- Welsh P, Campbell RT, Mooney L, et al. Reference Ranges for NT-proBNP (N-Terminal Pro-B-Type Natriuretic Peptide) and Risk Factors for Higher NT-proBNP Concentrations in a Large Ge–neral Population Cohort. Circ Heart Fail. 2022;15(10):e009427. doi: 10.1161/CIRCHEARTFAILURE.121.009427.
- Pearse RM, Moreno RP, Bauer P, et al. Mortality after surgery in Europe: a 7 day cohort study. Lancet. 2012;380:1059-1065. doi: 10.1016/S0140-6736(12)61148-9.
- Nepogodiev D, Martin J, Biccard B, et al. Global burden of postoperative death. Lancet. 2019;393:401. doi: 10.1016/S0140-6736(18)33139-8.
- Young YR, Sheu BF, Li WC, et al. Predictive value of plasma brain natriuretic peptide for postoperative cardiac complications; a systemic review and meta-analysis. J Crit Care. 2014;29(4):696.e1-10. doi: 10.1016/j.jcrc.2014.03.022.
- Perlowski AA, Aboulhosn J, Castellon Y, et al. Relation of Brain Natriuretic Peptide to Myocardial Performance Index in Adults with Congenital Heart Disease. Am J Cardiol. 2007;100(1):110-4. doi: 10.1016/j.amjcard.2007.02.061.