Журнал "Гастроэнтерология" Том 59, №4, 2025
Вернуться к номеру
Кореляції клініко-діагностичних показників у пацієнтів з метаболічно-асоційованою стеатотичною хворобою печінки з імунною відповіддю до SARS-CоV-2
Авторы: Діденко В.І., Бочаров Г.І., Кленіна І.А., Татарчук О.М., Меланіч С.Л., Петішко О.П.
ДУ «Інститут гастроентерології НАМН України», м. Дніпро, Україна
Рубрики: Гастроэнтерология
Разделы: Клинические исследования
Версия для печати
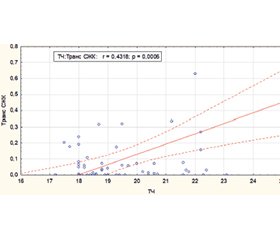
Актуальність. Метаболічно-асоційована стеатотична хвороба печінки (МАСХП) належить до провідних патологій сучасної гастроентерології, поєднуючи ураження гепатоцитів із системними метаболічними та запальними змінами. Перенесена інфекція SARS-CoV-2 здатна погіршувати перебіг МАСХП через імунозапальні механізми, що зумовлює потребу у персоніфікованому підході до діагностичної оцінки пацієнтів. Мета дослідження: визначити кореляції між клініко-біохімічними показниками, імунною відповіддю, гемостатичними параметрами та метаболічними змінами у пацієнтів із МАСХП з імунною відповіддю до SARS-CoV-2 для формування персоніфікованих діагностичних орієнтирів. Матеріали та методи. Обстежено 105 пацієнтів із МАСХП, розподілених на групи залежно від наявності антитіл IgG до SARS-CoV-2, та 20 практично здорових осіб (контроль). Комплексне дослідження включало оцінку показників ліпідного та вуглеводного обміну, маркерів запалення (IL-6, IL-10, TNF-α), параметрів системи гемостазу, а також індексу інсулінорезистентності. Для статистичного аналізу використовували непараметричні критерії Манна — Уїтні, Краскела — Уолліса та кореляційний аналіз Спірмена (р < 0,05). Результати. У пацієнтів із МАСХП з імунною відповіддю до SARS-CoV-2 виявлено помірні кореляції між тригліцеридами (ТГ) і стеатозом печінки (r = 0,317; p < 0,01), рівнем ліпопротеїнів дуже низької щільності (ЛПДНЩ) (r = 0,227; p < 0,05) та коефіцієнтом атерогенності (КА) (r = 0,242; p < 0,05). Індекс інсулінорезистентності (HOMA-IR) корелював з ТГ (r = 0,625; p < 0,01), тоді як IL-6 — із КА (r = 0,25; p < 0,05). Встановлено негативний зв’язок між середнім об’ємом тромбоцитів та концентрацією метаболітів оксиду азоту (r = –0,332; p < 0,01). У 55,2 % пацієнтів спостерігалося підвищення рівня гемоглобіну (МСН > 31), що супроводжувалося зниженням NOx (р = 0,002) і гептадеканової жирної кислоти (р = 0,005). У 40 % хворих виявлено зниження тромбінового часу < 18,4 с зі статистично значущими змінами вмісту мононенасичених жирних кислот (р = 0,021). Загалом у постковідних пацієнтів відзначено підвищення ТГ в 2,4 раза, ЛПДНЩ — в 1,9 раза і зниження ЛПВЩ — в 1,5 раза порівняно з контролем (р < 0,01). Висновки. Отримані результати підтверджують взаємозалежність між метаболічними, запальними та гемостатичними змінами у пацієнтів із МАСХП після SARS-CoV-2. Персоніфікований підхід дозволяє підвищити точність оцінки клініко-діагностичних показників і прогнозування ускладнень.
Background. Metabolic-associated steatotic liver disease (MASLD) is one of the most common chronic liver disorders linked to systemic metabolic and inflammatory dysfunctions. Severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) infection can aggravate the course of MASLD through immune and inflammatory mechanisms, emphasizing the need for a personalized diagnostic approach. The purpose was to determine the correlations between clinical and biochemical parameters, immune response, hemostatic profile, and metabolic alterations in patients with MASLD and immune response to SARS-CoV-2, in order to develop personalized diagnostic criteria. Materials and methods. A total of 105 patients with MASLD and 20 healthy controls were examined. Patients were stratified based on the presence of IgG antibodies to SARS-CoV-2. The comprehensive study included evaluation of lipid and carbohydrate metabolism, inflammatory markers (interleukin (IL) 6, IL-10, tumor necrosis factor α), hemostatic parameters, and insulin resistance index. Statistical analysis was performed using nonparametric Mann-Whitney and Kruskal-Wallis tests, and Spearman’s correlation (p < 0.05). Results. In patients with MASLD and immune response to SARS-CoV-2, moderate correlations were found between triglycerides (TG) and hepatic steatosis (r = 0.317; p < 0.01), very-low-density lipoprotein levels (r = 0.227; p < 0.05), and the atherogenic coefficient (r = 0.242; p < 0.05). The insulin resistance index (HOMA-IR) correlated positively with TG (r = 0.625; p < 0.01), while IL-6 correlated with the atherogenic coefficient (r = 0.25; p < 0.05). A negative correlation was found between mean platelet volume and nitric oxide metabolites (r = –0.332; p < 0.01). Elevated mean corpuscular hemoglobin (> 31) was observed in 55.2 % of patients and was associated with decreased NOx levels (p = 0.002) and reduced heptadecanoic acid concentrations (p = 0.005). A decrease in thrombin time (< 18.4 s) was detected in 40 % of patients and was accompanied by statistically significant changes in monounsaturated fatty acid levels (p = 0.021). Overall, post-COVID-19 patients demonstrated a 2.4-fold increase in TG, a 1.9-fold elevation in very-low-density lipoproteins, and a 1.5-fold reduction in high-density lipoproteins compared to controls (p < 0.01). Conclusions. The study confirms strong interrelations between metabolic, inflammatory, and hemostatic shifts in MASLD patients following SARS-CoV-2 infection. A personalized approach allows increasing the accuracy of assessing clinical and diagnostic indicators and predicting complications.
метаболічно-асоційована стеатотична хвороба печінки; COVID-19; імунна відповідь; запалення; гемостаз; метаболічні порушення; персоніфікована медицина
metabolic-associated steatotic liver disease; COVID-19; immune response; inflammation; hemostasis; metabolic disorders; personalized medicine
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Yoo, H.W., Jin, H.Y., Yon, D.K., Effenberger, M., Shin, Y.H., Kim, S.Y., et al. (2021). Non-alcoholic Fatty Liver Disease and COVID-19 Susceptibility and Outcomes: a Korean Nationwide Cohort. Journal of Korean Medical Science, 36(41), e291. https://doi.org/10.3346/jkms.2021.36.e291.
- Miele, L., Napodano, C., Cesario, A., De Magistris, A., Pocino, K., Basile, U., et al. (2021). COVID-19, adaptative immune response and metabolic-associated liver disease. Liver Іnternational: official journal of the International Association for the Study of the Liver, 41(11), 2560-2577. https://doi.org/10.1111/liv.15061.
- Zhou, Y.J., Zheng, K.I., Wang, X.B., Sun, Q.F., Pan, K.H., Wang, T.Y., et al. (2020). Metabolic-associated fatty liver disease is associated with severity of COVID-19. Liver Іnternational: official journal of the International Association for the Study of the Liver, 40(9), 2160-2163. https://doi.org/10.1111/liv.14575.
- Li, H., Liu, L., Zhang, D., Xu, J., Dai, H., Tang, N., et al. (2020). SARS-CoV-2 and viral sepsis: observations and hypotheses. Lancet (London, England), 395(10235), 1517-1520. https://doi.org/10.1016/S0140-6736(20)30920-X.
- Ogresta, D., Mrzljak, A., Cigrovski Berkovic, M., Bilic-Curcic, I., Stojsavljevic-Shapeski, S., Virovic-Jukic, L. (2022). Coagulation and Endothelial Dysfunction Associated with NAFLD: Current Status and Therapeutic Implications. J Clin Transl Hepatol., 10(2), 339-355. doi: 10.14218/JCTH.2021.00268.
- Zyoud, S.H. (2023). Research landscape on COVID-19 and liver dysfunction: A bibliometric analysis. World Journal оf Gastroenterology, 29(27), 4356-4367. https://doi.org/10.3748/wjg.v29.i27.4356.
- Rodriguez-Espada, A., Salgado-de la Mora, M., Rodriguez-Paniagua, B.M., Limon-de la Rosa, N., Martinez-Gutierrez, M.I., Pastrana-Brandes, S., et al. (2024). Histopathological impact of SARS-CoV-2 on the liver: Cellular damage and long-term complications. World Journal оf Gastroenterology, 30(22), 2866-2880. https://doi.org/10.3748/wjg.v30.i22.2866.
- Montiel, V., Lobysheva, I., Gérard, L., Vermeersch, M., Perez-Morga, D., Castelein, T., et al. (2022). Oxidative stress-induced endothelial dysfunction and decreased vascular nitric oxide in COVID-19 patients. EBioMedicine, 77, 103893. https://doi.org/10.1016/j.ebiom.2022.103893.
- Darwesh, A.M., Bassiouni, W., Sosnowski, D.K., & Seubert, J.M. (2021). Can N-3 polyunsaturated fatty acids be considered a potential adjuvant therapy for COVID-19-associated cardiovascular complications? Pharmacology & Therapeutics, 219, 107703. https://doi.org/10.1016/j.pharmthera.2020.107703.
- Qi, R.B., & Wu, Z.H. (2023). Association between COVID-19 and chronic liver disease: Mechanism, diagnosis, damage, and treatment. World Journal оf Virology, 12(1), 22-29. https://doi.org/10.5501/wjv.v12.i1.22.
- Діденко, В.І., Кленіна, І.А., Татарчук, О.М., Петішко, О.П. (2019). Кореляція імунологічних та біохімічних показників у пацієнтів із хронічними дифузними захворюваннями печінки залежно від етіологічних факторів стеатозу та фіброзу печінки. Гастроентерологія, 53 (2), 115-122.
- Nardo, A.D., Schneeweiss-Gleixner, M., Bakail, M., Di–xon, E.D., Lax, S.F., & Trauner, M. (2021). Pathophysiological mechanisms of liver injury in COVID-19. Liver International: official journal of the International Association for the Study of the Liver, 41(1), 20-32. https://doi.org/10.1111/liv.14730.
- Zhang, F, Wan, Y, Zuo, T, Yeoh, YK, Liu, Q, Zhang, L, et al. (2022). Prolonged Impairment of Short-Chain Fatty Acid and L-Isoleucine Biosynthesis in Gut Microbiome in Patients With COVID-19. Gastroente–rology, 162(2), 548-561.e4. https://doi.org/10.1053/j.gastro.2021.10.013.
- Sajdel-Sulkowska, E.M. (2021). Neuropsychiatric Ramifications of COVID-19: Short-Chain Fatty Acid Deficiency and Disturbance of Microbiota-Gut-Brain Axis Signaling. BioMed Research International, 2021, 7880448. https://doi.org/10.1155/2021/7880448.
- Włodarczyk, J., Czerwiński, B., & Fichna, J. (2022). Short-chain fatty acids-microbiota crosstalk in the coronavirus di–sease (COVID-19). Pharmacological Reports: PR, 74(6), 1198-1207. https://doi.org/10.1007/s43440-022-00415-7.
- Chen, H., & Chen, Q. (2022). COVID-19 Pandemic: Insights into Interactions between SARS-CoV-2 Infection and MAFLD. International Journal оf Biological Sciences, 18(12), 4756-4767. https://doi.org/10.7150/ijbs.72461.
- Scarpellini, E., Fagoonee, S., Rinninella, E., Rasetti, C., Aquila, I., Larussa, T., et al. (2020). Gut Microbiota and Liver Interaction through Immune System Cross-Talk: A Comprehensive Review at the Time of the SARS-CoV-2 Pandemic. Journal of Clinical Medicine, 9(8), 2488. https://doi.org/10.3390/jcm9082488.
- Xu, L., Liu, J., Lu, M., Yang, D., & Zheng, X. (2020). Liver injury during highly pathogenic human coronavirus infections. Li–ver Іnternational: official journal of the International Association for the Study of the Liver, 40(5), 998-1004. https://doi.org/10.1111/liv.14435.
- Didenko, V., Melanich, S., Klenina, I., Tatarchuk, O., Petishko, O., & Bocharov, H. (2025). New approaches to diagnosis and management of patients with metabolic-associated steatotic liver disease with immune response to SARS-CоV-2. Gastroenterology, 59(2), 106-113. https://doi.org/10.22141/2308-2097.59.2.2025.674.
- Ozdemir, B., & Yazici, A. (2020). Could the decrease in the endothelial nitric oxide (NO) production and NO bioavailability be the crucial cause of COVID-19 related deaths? Medical Hypotheses, 144, 109970. https://doi.org/10.1016/j.mehy.2020.109970.
- Yuan, H., Jung, E.S., Chae, S.W., Jung, S.J., Daily, J.W., & Park, S. (2024). Biomarkers for Health Functional Foods in Metabolic Dysfunction-Associated Steatotic Liver Disorder (MASLD) Prevention: An Integrative Analysis of Network Pharmacology, Gut Microbiota, and Multi-Omics. Nutrients, 16(18), 3061. https://doi.org/10.3390/nu16183061.
- Monti, F., Perazza, F., Leoni, L., Stefanini, B., Ferri, S., Tovoli, F., et al. (2024). RANK-RANKL-OPG Axis in MASLD: Current Evidence Linking Bone and Liver Diseases and Future Perspectives. International Journal оf Molecular Sciences, 25(17), 9193. https://doi.org/10.3390/ijms25179193.
- Rajendran, R., Chathambath, A., Al-Sehemi, A.G., Pannipara, M., Unnikrishnan, M.K., Aleya, L., et al. (2022). Critical role of nitric oxide in impeding COVID-19 transmission and prevention: a promising possibility. Environmental Science аnd Pollution Research International, 29(26), 38657-38672. https://doi.org/10.1007/s11356-022-19148-4.
- Yang, K., & Song, M. (2023). New Insights into the Pathoge–nesis of Metabolic-Associated Fatty Liver Disease (MAFLD): Gut-Li–ver-Heart Crosstalk. Nutrients, 15(18), 3970. https://doi.org/10.3390/nu15183970.
- Zaman, C.F., Sultana, J., Dey, P., Dutta, J., Mustarin, S., Tamanna, N., et al. (2022). A Multidisciplinary Approach and Current Perspective of Nonalcoholic Fatty Liver Disease: A Systematic Review. Cureus, 14(9), e29657. https://doi.org/10.7759/cureus.29657.
- Sencio, V., Machelart, A., Robil, C., Benech, N., Hoffmann, E., Galbert, C., et al. (2022). Alteration of the gut microbiota following SARS-CoV-2 infection correlates with disease severity in hamsters. Gut microbes, 14(1), 2018900. https://doi.org/10.1080/19490976.2021.2018900.
- Nguyen, M., Bourredjem, A., Piroth, L., Bouhemad, B., Jalil, A., Pallot, G., et al.; Lymphonie study group (2021). High plasma concentration of non-esterified polyunsaturated fatty acids is a specific feature of severe COVID-19 pneumonia. Scientific Reports, 11(1), 10824. https://doi.org/10.1038/s41598-021-90362-9.
- Jeeyavudeen, M.S., Chaudhari, R., Pappachan, J.M., & Fouda, S. (2023). Clinical implications of COVID-19 in patients with meta–bolic-associated fatty liver disease. World Journal оf Gastroente–rology, 29(3), 487-502. https://doi.org/10.3748/wjg.v29.i3.487.
- Guntur, V.P., Nemkov, T., de Boer, E., Mohning, M.P., Baraghoshi, D., Cendali, F.I., et al. (2022). Signatures of Mitochondrial Dysfunction and Impaired Fatty Acid Metabolism in Plasma of Patients with Post-Acute Sequelae of COVID-19 (PASC). Metabolites, 12(11), 1026. https://doi.org/10.3390/metabo12111026.
- Hoffmann, C., Gerber, P.A., Cavelti-Weder, C., Licht, L., Kotb, R., Al Dweik, R., et al. (2022). Liver, NAFLD and COVID-19. Hormone and Metabolic Research = Hormon- und Stoffwechselforschung = Hormones et Metabolisme, 54(8), 522-531. https://doi.org/10.1055/a-1834-9008.
- Portincasa, P., Krawczyk, M., Smyk, W., Lammert, F., & Di Ciaula, A. (2020). COVID-19 and non-alcoholic fatty liver disease: Two intersecting pandemics. European Journal оf Clinical Investigation, 50(10), e13338. https://doi.org/10.1111/eci.13338.
- Didenko, V.I., Klenina, I.A., Tatarchuk, О.M., Hrabovska, O.I., Petishko, O.P. (2022). Specificities of lipotoxicity of free fatty acids and cytokine profile in patients with chronic diffuse liver diseases. Regulatory Mechanisms in Biosystems, 13(1), 3-9. doi: 10.15421/022201.