Журнал «» Том 18, №3-4, 2025
Вернуться к номеру
Діастолічна функція лівого шлуночка у пацієнтів з резистентною артеріальною гіпертензією на тлі антигіпертензивного лікування
Авторы: Матова О.О. (1), Міщенко Л.А. (1), Кучменко О.Б. (2)
(1) - ДУ «ННЦ «Інститут кардіології, клінічної та регенеративної медицини імені академіка М.Д. Стражеска НАМН України», м. Київ, Україна
(2) - Ніжинський державний університет імені Миколи Гоголя, м. Ніжин, Чернігівська обл., Україна
Рубрики: Кардиология
Разделы: Клинические исследования
Версия для печати
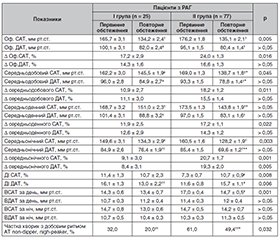
Мета: встановити прогностичні фактори поліпшення діастолічної функції лівого шлуночка (ДФ ЛШ) у пацієнтів з резистентним перебігом артеріальної гіпертензії (РАГ) упродовж трирічного лікування із застосуванням багатокомпонентної антигіпертензивної терапії. Матеріали та методи. Залучено 102 пацієнти з істинною РАГ. Пацієнти отримували потрійну фіксовану комбінацію (блокатор ренін-ангіотензин-альдостеронової системи/антагоніст кальцію/діуретик), до якої додавали четвертий препарат (спіронолактон, еплеренон, моксонідин, торасемід або небіволол). Стан ДФ ЛШ вивчали на початку та наприкінці дослідження. Проводили офісне та амбулаторне вимірювання артеріального тиску (АТ), ЕхоКГ, оцінювали клінічні характеристики, особливості нейрогуморального, прозапального статусу. Результати. Порушення ДФ ЛШ встановлено в 75,5 % пацієнтів. Частіше спостерігали перший ступінь діастолічної дисфункції (ДД) ЛШ — 63,7 %. Пацієнтів розподілено на 2 групи: перша — особи без вихідних порушень ДФ ЛШ (n = 25), друга — пацієнти з ДД ЛШ (n = 77). Пацієнти з ДД ЛШ були старіші, мали більші тривалість АГ, індекс маси тіла, добову екскрецію альбуміну з сечею, офісний, амбулаторний АТ, частіше в 2 рази порушення добового ритму АТ та супутній цукровий діабет (ЦД). Діастолічна дисфункція ЛШ в 100 % випадків асоціювалась із вираженою гіпертрофією ЛШ (ГЛШ), підвищенням вмісту в плазмі білків запалення (СРП, фібриногену), цитокінів (ІЛ-6, ФНП-), збільшенням активності лейкоцитарної еластази, макрофагальної матриксної металопротеїнази-12. Концентрація в крові альдостерону, активного реніну, добова екскреція метанефринів із сечею між групами не різнилась. Висновки. Поліпшення та стабілізація показників ДФ ЛШ відбувалися одночасно із регресуванням ГЛШ (нормалізація ІММЛШ у 35,1 %, у інших 64,9 % — суттєве зменшення ІММЛШ) на тлі поліпшення контролю АТ, зменшення частки пацієнтів з порушенням його добового ритму. Незалежними чинниками співвідношення Е/Е' були вихідні плазмові значення альдостерону ( = 0,556, Р = 0,0001), глюкози ( = 0,366, Р = 0,0001), активного реніну ( = –0,223, Р = 0,004), добова екскреція альбуміну з сечею ( = 0,188, Р = 0,016), вік пацієнта ( = 0,192, Р = 0,023). Шанси на поліпшення ДФ ЛШ зростали в 3,7 раза, якщо пацієнт з РАГ не мав ЦД, відбувалося регресування ГЛШ.
Background. The purpose was to determine prognostic factors of improving left ventricular diastolic function (LV DF) in resistant hypertension patients who received multicomponent antihypertensive therapy for three years. Materials and methods. One hundred and two patients with true resistant hypertension were included. They received triple fixed combination (renin-angiotensin-aldosterone system blocker/calcium antagonist/diuretic) to which the fourth drug (spironolactone, eplerenone, moxonidine, torasemide or nebivolol) has been added. The state of LV DF was evaluated at baseline and by the end of the study. Office and 24-h ambulatory blood pressure (BP) measurements, echocardiography, clinical characteristics, neurohumoral and proinflammatory status were assessed. Results. Impaired LV DF was detected in 75.5 % of patients. The first degree of LV diastolic dysfunction was observed more often, in 63.7 % of cases. The patients were divided into 2 groups: the first one included people without initial impairment of LV DF (n = 25), the second one consisted of those with LV diastolic dysfunction (n = 77). The latter were older, had a longer duration of hypertension, higher body mass index, 24-h urinary albumin excretion, office and 24-h ambulatory BP, they also more often (by 2 times) had disorders of circadian BP rhythm and concomitant diabetes. Left ventricular diastolic dysfunction in 100 % of cases was associated with severe LV hypertrophy, increased plasma concentration of inflammatory proteins (C-reactive protein, fibrinogen), cytokines (interleukin-6, tumor necrosis factor ), increased activity of leukocyte elastase, macrophage matrix metalloproteinase-12. The concentration in the blood of aldosterone, active renin, 24-h urinary excretion of metanephrines did not differ between the groups. Conclusions. Improvement and stabilization of LV DF occurred in parallel with regression of LV hypertrophy (normalization of LV mass index in 35.1 % of patients and its significant decrease in 64.9 %) against the background of a decrease in BP and in the proportion of patients with impaired circadian BP rhythm. The independent factors of the E/E' ratio were baseline plasma levels of aldosterone ( = 0.556, P = 0.0001), glucose ( = 0.366, P = 0.0001), active renin ( = –0.223, P = 0.004), 24-h urinary albumin excretion ( = 0.188, P = 0.016), age of patients ( = 0.192, P = 0.023). The odds of an improvement in LV DF increased by 3.7 times, if patients with resistant hypertension had no diabetes; LV hypertrophy regression occurred.
резистентна артеріальна гіпертензія; діастолічна дисфункція лівого шлуночка; багатокомпонентна антигіпертензивна терапія; предиктори поліпшення діастолічної функції лівого шлуночка
resistant hypertension; left ventricular diastolic dysfunction; multicomponent antihypertensive therapy; predictors of left ventricular diastolic function improvement