Oral and General Health Том 6, №4, 2025
Вернуться к номеру
Клінічні особливості пацієнтів з гострим мозковим інсультом та гіперглікемією, цукровим діабетом або з нормоглікемією на базі власного дослідження
Авторы: Ясній О.М.
Національний університет охорони здоров’я України імені П.Л. Шупика, м. Київ, Україна
Рубрики: Стоматология
Разделы: Клинические исследования
Версия для печати
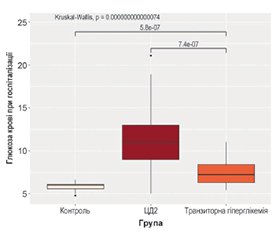
Гостра та хронічна гіперглікемія, зокрема транзиторна гіперглікемія та цукровий діабет, є важливими факторами ризику розвитку гострого мозкового інсульту та несприятливих клінічних наслідків. Цукровий діабет асоціюється з підвищеним ризиком інсульту та гіршими результатами лікування внаслідок судинної дисфункції, запалення та протромботичного стану. Транзиторна гіперглікемія часто спостерігається навіть у пацієнтів без діабету в анамнезі та може погіршувати перебіг інсульту через порушення гематоенцефалічного бар’єра, поширення ішемічного ушкодження та зниження ефективності реперфузійної терапії. Результати особистого дослідження вказують на те, що стан вуглеводного обміну суттєво впливає на перебіг і наслідки гострого ішемічного інсульту: нормоглікемія асоціюється з найкращим функціональним відновленням, транзиторна гіперглікемія — з проміжними результатами, а цукровий діабет 2-го типу — з найбільш тяжким неврологічним дефіцитом і високою інвалідизацією. Отримані дані підкреслюють необхідність раннього контролю глікемії та індивідуалізованого підходу до лікування й реабілітації пацієнтів з інсультом.
Acute and chronic hyperglycemia, including transient hyperglycemia and diabetes mellitus, are important risk factors for the development of acute stroke and unfavorable clinical outcomes. Diabetes mellitus is associated with an increased risk of stroke and poorer treatment outcomes due to vascular dysfunction, inflammation, and a prothrombotic state. Transient hyperglycemia is frequently observed even in patients without a history of diabetes and may worsen the course of stroke through disruption of the blood-brain barrier, expansion of ischemic injury, and reduced effectiveness of reperfusion therapy. The results of an original study indicate that carbohydrate metabolism status has a significant impact on the course and outcomes of acute ischemic stroke: normoglycemia is associated with the best functional recovery, transient hyperglycemia — with intermediate outcomes, and type 2 diabetes mellitus — with the most severe neurological deficits and high levels of disability. These findings emphasize the need for early glycemic control and an individualized approach to the treatment and rehabilitation of stroke patients.
гострий мозковий інсульт; цукровий діабет; глюкоза крові; транзиторна гіперглікемія; механічна тромбектомія; шкала Ренкіна; шкала NIHSS; індекс Бартел
acute cerebral stroke; diabetes mellitus; blood glucose; transient hyperglycemia; mechanical thrombectomy; modified Rankin scale; National Institutes of Health Stroke Scale; Barthel index