Журнал «Медицина неотложных состояний» Том 22, №1, 2026
Вернуться к номеру
Дві клітини — одна відповідь: нейтрофільно-лімфоцитарне співвідношення як маяк ризику при гострому панкреатиті (систематичний огляд і метааналіз)
Авторы: Чуклін С.М., Чуклін С.С.
Медичний центр Святої Параскеви, м. Львів, Україна
Рубрики: Медицина неотложных состояний
Разделы: Справочник специалиста
Версия для печати
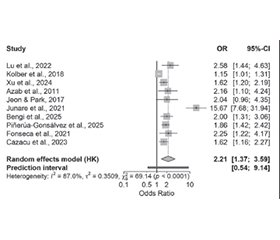
Актуальність. Рання стратифікація ризику при гострому панкреатиті має супроводжувати не лише виявлення тяжкого перебігу, а й своєчасне прогнозування персистуючої органної недостатності, інфекційних ускладнень (зокрема, інфікованого панкреонекрозу) та летальності. Нейтрофільно-лімфоцитарне співвідношення (НЛС) — доступний маркер першої лінії, придатний для використання у перші години. Мета: оцінити клінічну цінність НЛС для прогнозування персистуючої органної недостатності та летальності при гострому панкреатиті. Матеріали та методи. Проведено систематичний огляд із метааналітичним узагальненням. Проводився пошук у PubMed, Scopus і Google Scholar до вересня 2025 року за ключовими словами neutrophil-to-lymphocyte ratio, NLR, acute pancreatitis. Додатково виконано ручний пошук за списками літератури включених робіт двома незалежними рецензентами. Для синтезу асоціацій застосовано моделі випадкових ефектів (REML, HKSJ), для діагностичної точності — біваріативні HSROC-підходи. Результати. До синтезу включено 23 дослідження. Вище НЛС при надходженні послідовно пов’язувалося з більшою частотою персистуючої органної дисфункції та внутрішньолікарняної смерті. Узагальнені моделі показали помірну здатність НЛС розрізняти пацієнтів із подальшими небажаними подіями для обох кінцевих точок. Порогові значення, на яких досягався найкращий поділ ризику, різнилися між роботами; основну частку міждослідницької варіабельності зумовлювали відмінності порогів і складу вибірок. У підгрупових і чутливісних аналізах напрям асоціації зберігався, ознак вираженої публікаційної упередженості не виявлено. Висновки. НЛС є простим і відтворюваним інструментом раннього прогнозування органної недостатності та летальності при гострому панкреатиті. Рекомендовано використовувати часово специфічні, локально відкалібровані пороги та інтегрувати НЛС із клінічними шкалами й базовими лабораторними показниками для кращої маршрутизації пацієнтів.
Background. Early risk stratification in acute pancreatitis should address not only the detection of severe disease but also the timely prediction of persistent organ failure, infectious complications (including infected pancreatic necrosis), and mortality. The neutrophil-to-lymphocyte ratio (NLR) is an accessible first-line marker that can be obtained within the first hours of presentation. Objective: to assess the clinical utility of admission NLR for predicting persistent organ failure and mortality in acute pancreatitis. Materials and methods. We conducted a systematic review with meta-analytic synthesis of studies in which NLR was measured at hospital admission. Databases searched were PubMed, Scopus, and Google Scholar (through September 2025). Search terms included “neutrophil-to-lymphocyte ratio”, “NLR”, and “acute pancreatitis”; reference lists of included studies were hand-searched by two independent reviewers. Random-effects models (REML with Hartung-Knapp-Sidik-Jonkman adjustments) summarized associations; diagnostic performance was evaluated using bivariate/HSROC approaches. Results. Twenty-three studies were synthesized. Higher admission NLR was consistently associated with a greater frequency of persistent organ failure and in-hospital mortality. Summary models indicated moderate discriminative ability for both endpoints. Optimal cut-offs varied across studies; between-study heterogeneity was driven mainly by differences in thresholds and sample characteristics. Subgroup and sensitivity analyses preserved the direction of association; no clear evidence of substantial publication bias was detected. Conclusions. NLR is a simple, reproducible tool for early prediction of organ failure and mortality in acute pancreatitis. Use of time-specific, locally calibrated cut-offs and integration of NLR with clinical scores and basic laboratory parameters are recommended to improve early triage.
гострий панкреатит; співвідношення нейтрофілів та лімфоцитів; стійка органна недостатність; смертність; метааналіз
acute pancreatitis; neutrophil-to-lymphocyte ratio; persistent organ failure; mortality; meta-analysis
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Tenner S, Vege SS, Sheth SG, Sauer B, Yang A, Conwell DL, et al. American College of Gastroenterology Guidelines: Management of Acute Pancreatitis. Am J Gastroenterol. 2024 Mar 1;119(3):419-437. doi: 10.14309/ajg.0000000000002645.
- IAP/APA/EPC/IPC/JPS Working Group. International Association of Pancreatology Revised Guidelines on Acute Pancreatitis 2025: Supported and Endorsed by the American Pancreatic Association, European Pancreatic Club, Indian Pancreas Club, and Japan Pancreas Society. Pancreatology. 2025;25(6):770-814. doi: 10.1016/j.pan.2025.04.020.
- Vincent A, Shashirekha AS. Predicting Severity of Acute Pancreatitis-Evaluation of Neutrophil-to-Lymphocyte Count Ratio as Emerging Biomarker: A Retrospective Analytical Study. Cureus. 2024 Nov 30;16(11):e74881. doi: 10.7759/cureus.74881.
- Zhang H, Wang Z, Li J, Jia Y, Li F. Timing, initiation and function: An in-depth exploration of the interaction network among neutrophil extracellular traps related genes in acute pancreatitis. Int Immunopharmacol. 2024 Nov 15;141:112923. doi: 10.1016/j.intimp.2024.112923.
- Salehi AM, Rezaei R, Sadeghi A, Ayubi E, Hasanzarrini M, et al. Diagnostic value of neutrophil/lymphocyte ratio, platelet/lymphocyte ratio and systemic immune-inflammation index for predicting the severity of acute pancreatitis. BMC Gastroenterol. 2025 Oct 22;25(1):751. doi: 10.1186/s12876-025-04370-4.
- Kokulu K, Gnaydn YK, Akll NB, Kyl R, Sert ET, et al. Relationship between the neutrophil-to-lymphocyte ratio in acute pancreatitis and the severity and systemic complications of the di–sease. Turk J Gastroenterol. 2018 Nov;29(6):684-691. doi: 10.5152/tjg.2018.17563.
- Xing J, Xu M, Xu J, Liu J, He F. Development and validation of a nomogram combining pain score with laboratory indicators for predicting persistent organ failure in acute pancreatitis: a retrospective cohort study. Front Med (Lausanne). 2024 Aug 6;11:1411288. doi: 10.3389/fmed.2024.1411288.
- Zhu Q, Lu M, Ling B, Tan D, Wang H. Construction and validation of a nomogram for predicting survival in elderly patients with severe acute pancreatitis: a retrospective study from a tertiary center. BMC Gastroenterol. 2024 Jul 8;24(1):219. doi: 10.1186/s12876-024-03308-6.
- Tarjn D, Szalai E, Lipp M, Verbi M, Ki T, Erss B, et al. Persistently High Procalcitonin and C-Reactive Protein Are Good Predictors of Infection in Acute Necrotizing Pancreatitis: A Systematic Review and Meta-Analysis. Int J Mol Sci. 2024 Jan 20;25(2):1273. doi: 10.3390/ijms25021273.
- Pan L, Xiao J, Fan L. The value of NLR, PLR, PCT, and D-D levels in assessing the severity of hyperlipidemic acute pancreatitis. Front Med (Lausanne). 2025 May 7;12:1561255. doi: 10.3389/fmed.2025.1561255.
- Vo HH, Truong-Thi NN, Ho-Thi HB, Vo HMC, Tran-Thi KT, Nguyen MD. The value of neutrophil-to-lymphocyte ratio, platelet-to-lymphocyte ratio, red cell distribution width, and their combination in predicting acute pancreatitis severity. Eur Rev Med Pharmacol Sci. 2023 Dec;27(23):11464-11471. doi: 10.26355/eurrev_202312_34585.
- Buonacera A, Stancanelli B, Colaci M, Malatino L. Neutrophil to Lymphocyte Ratio: An Emerging Marker of the Relationships between the Immune System and Diseases. Int J Mol Sci. 2022 Mar 26;23(7):3636. doi: 10.3390/ijms23073636.
- Zahorec R. Neutrophil-to-lymphocyte ratio, past, present and future perspectives. Bratisl Lek Listy. 2021;122(7):474-488. doi: 10.4149/BLL_2021_078.
- Stutee I, Midha NK, Chaudhary M, Kumar D, Banerjee M, Garg P, et al. Role of Inflammatory Markers and Radiological Profile in Predicting Acute Pancreatitis Severity: A Prospective Analysis. Cureus. 2025 Jul 30;17(7):e89033. doi: 10.7759/cureus.89033.
- Stroup DF, Berlin JA, Morton SC, Olkin I, Williamson GD, Rennie D, et al. Meta-analysis of observational studies in epidemiology: a proposal for reporting. Meta-analysis Of Observational Studies in Epidemiology (MOOSE) group. JAMA. 2000 Apr 19;283(15):2008-12. doi: 10.1001/jama.283.15.2008.
- McInnes MDF, Moher D, Thombs BD, McGrath TA, Bossuyt PM; PRISMA-DTA Group, et al. Preferred Reporting Items for a Systematic Review and Meta-analysis of Diagnostic Test Accuracy Studies: The PRISMA-DTA Statement. JAMA. 2018 Jan 23;319(4):388-396. doi: 10.1001/jama.2017.19163.
- Hayden JA, van der Windt DA, Cartwright JL, Ct P, Bombardier C. Assessing bias in studies of prognostic factors. Ann Intern Med. 2013 Feb 19;158(4):280-6. doi: 10.7326/0003-4819-158-4-201302190-00009.
- Agha RA, Mathew G, Rashid R, Kerwan A, Al-Jabir A, Sohrabi C, et al. Transparency In The reporting of Artificial Intelligence — the TITAN guideline. Premier Journal of Science. 2025:10;100082. doi: 10.70389/ PJS.100082.
- Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 2021 Mar 29;372:n71. doi: 10.1136/bmj.n71.
- Lu Z, Chen X, Ge H, Li M, Feng B, et al. Neutrophil-Lymphocyte Ratio in Patients with Hypertriglyceridemic Pancreatitis Predicts Persistent Organ Failure. Gastroenterol Res Pract. 2022 Mar 16;2022:8333794. doi: 10.1155/2022/8333794.
- Halaseh SA, Kostalas M, Kopec C, Toubasi AA, Salem R. Neutrophil-to-Lymphocyte Ratio as an Early Predictor of Complication and Mortality Outcomes in Individuals With Acute Pancreatitis at a UK District General Hospital: A Retrospective Analysis. Cureus. 2022 Sep 30;14(9):e29782. doi: 10.7759/cureus.29782.
- Kolber W, Kunierz-Cabala B, Maraj M, Kielar M, Mazur P, et al. Neutrophil to lymphocyte ratio at the early phase of acute pancreatitis correlates with serum urokinase-type plasminogen activator receptor and interleukin 6 and predicts organ failure. Folia Med Cracov. 2018;58(4):57-74.
- Xu MS, Xu JL, Gao X, Mo SJ, Xing JY, Liu JH, et al. Clinical study of neutrophil-to-lymphocyte ratio and platelet-to-lymphocyte ratio in hypertriglyceridemia-induced acute pancreatitis and acute biliary pancreatitis with persistent organ failure. World J Gastrointest Surg. 2024 Jun 27;16(6):1647-1659. doi: 10.4240/wjgs.v16.i6.1647.
- Zhou H, Mei X, He X, Lan T, Guo S. Severity stratification and prognostic prediction of patients with acute pancreatitis at early phase: A retrospective study. Medicine (Baltimore). 2019 Apr;98(16):e15275. doi: 10.1097/MD.0000000000015275.
- Azab B, Jaglall N, Atallah JP, Lamet A, Raja-Surya V, Farah B, et al. Neutrophil-lymphocyte ratio as a predictor of adverse outcomes of acute pancreatitis. Pancreatology. 2011;11(4):445-452. doi: 10.1159/000331494.
- Gezer NS, Bengi G, Baran A, Erkmen PE, Topalak S, et al. Comparison of radiological scoring systems, clinical scores, neutrophil-lymphocyte ratio and serum C-reactive protein level for severity and mortality in acute pancreatitis. Rev Assoc Med Bras (1992). 2020 Jun;66(6):762-770. doi: 10.1590/1806-9282.66.6.762.
- O’Connell RM, Boland MR, O’Driscoll J, Salih A, Arumugasamy M, Walsh TN, et al. Red cell distribution width and neutrophil to lymphocyte ratio as predictors of outcomes in acute pancreatitis: A retrospective cohort study. Int J Surg. 2018 Jul;55:124-127. doi: 10.1016/j.ijsu.2018.05.028.
- Jeon TJ, Park JY. Clinical significance of the neutrophil-lymphocyte ratio as an early predictive marker for adverse outcomes in patients with acute pancreatitis. World J Gastroenterol. 2017 Jun 7;23(21):3883-3889. doi: 10.3748/wjg.v23.i21.3883.
- Jain V, Nath P, Satpathy SK, Panda B, Patro S. Comparing Prognostic Scores and Inflammatory Markers in Predicting the Severity and Mortality of Acute Pancreatitis. Cureus. 2023 May 26;15(5):e39515. doi: 10.7759/cureus.39515.
- Junare PR, Debnath P, Nair S, Chandnani S, Udgirkar S, Thange R, et al. Complete hemogram: simple and cost-effective in staging and predicting outcome in acute pancreatitis. Wien Klin Wochenschr. 2021 Jul;133(13-14):661-668. doi: 10.1007/s00508-021-01821-2.
- Li Y, Zhao Y, Feng L, Guo R. Comparison of the prognostic values of inflammation markers in patients with acute pancreatitis: a retrospective cohort study. BMJ Open. 2017 Mar 27;7(3):e013206. doi: 10.1136/bmjopen-2016-013206.
- Mihoc T, Tarta C, Duta C, Lupusoru R, Dancu G, Oprescu-Macovei MA, et al. Monitoring Approach of Fatality Risk Factors for Patients with Severe Acute Pancreatitis Admitted to the Intensive Care Unit. A Retrospective, Monocentric Study. Diagnostics (Basel). 2021 Oct 29;11(11):2013. doi: 10.3390/diagnostics11112013.
- Bengi G, elik , Dolu S, nem S, Soytrk M, Rendeci S, et al. Neutrophil-Lymphocyte Ratio and LDH/Albumin Ratio as Biomarkers for Severity and Mortality in Acute Pancreatitis. Turk J Gastroenterol. 2025 Jun 16;36(8):497-507. doi: 10.5152/tjg.2025.24828.
- Piera-Gonslvez JF, Ruiz-Rebollo ML, Fernndez-Salazar L. Assessing the predictive value of the C-reactive protein and neutrophil-to-lymphocyte ratio combined score for organ failure in acute pancreatitis. Arq Gastroenterol. 2025 Jun 16;62:e24119. doi: 10.1590/S0004-2803.24612024-119.
- Saribas MS, Erinmez MA, Ozen A, Akca I. Prediction of In-Hospital Mortality in Patients with Acute Pancreatitis: Role of Inflammation-Related Biomarkers. J Emerg Med. 2025 Oct;77:159-168. doi: 10.1016/j.jemermed.2025.05.018.
- Fonseca T, Miranda J, Devezas V, Aral M, Costa RM, Maia JC. A Closer Look: Assessment of Acute Pancreatitis Prognosis Using Neutrophil-Lymphocyte Ratio. Surg Gastroenterol Oncol. 2021;26(2):118-123. doi: 10.21614/sgo-26-2-296.
- Yaln MS, Yalaki S. Novel markers for mortality in patients with acute pancreatitis: NLR and PLR at the 48th hour. J Surg Med. 2019;3(12):873-876. doi: 10.28982/josam.658773.
- Pati GK, Patnaik SK, Mohanty S, Uthansingh K, Kanungo M, et al. Role of neutrophil to lymphocyte and platelet to lymphocyte ratio in assessing severity of acute pancreatitis. Afr J Biomed Res. 2025;28(1s):480-487. doi: 10.53555/AJBR.v28i1S.6135.
- Orak M, stnda M, Gll MN, zhasenekler A, Durgun HM, Glolu C. The comparison of APACHE II scores with neutrophil lymphocyte ratio and red cell distribution width for the prediction of prognosis of patients with acute pancreatitis. J Gastroenterol Dig Dis. 2016;1(2):6-9.
- Mihoc T, Pirvu C, Dobrescu A, Brebu D, Macovei AMO, Pantea S, et al. Comparative Analysis of Laboratory Markers, Severity Scores, and Outcomes in 179 Patients with Severe Acute Pancreatitis. Biomedicines. 2025 Mar 26;13(4):797. doi: 10.3390/biomedicines13040797.
- Akta AA, Taar P, Siirli D, Kiliturgay SA. Comparison of the effectiveness of different scoring systems and biochemical markers in determining the severity and complications of acute pancreatitis. Turk J Med Sci. 2025 Feb 24;55(2):451-460. doi: 10.55730/1300-0144.5989.
- Cazacu SM, Parscoveanu M, Cartu D, Moraru E, Rogoveanu I, Ungureanu BS, et al. NLR48 is Better Than CRP, and mCTSI, and Similar to BISAP and SOFA Scores for Mortality Prediction in Acute Pancreatitis: A Comparison of 6 Scores. J Inflamm Res. 2023 Oct 20;16:4793-4804. doi: 10.2147/JIR.S432408.
- Prosenz J, Hadrigan T, Brandl L, Wittmann A, Birkl M, et al. Combining bedside index of severity in acute pancreatitis (BISAP) and Charlson comorbidity index improves early risk stratification in biliary acute pancreatitis. Sci Rep. 2025 Aug 9;15(1):29187. doi: 10.1038/s41598-025-15048-y.
- Metri A, Bush N, Singh VK. Predicting the severity of acute pancreatitis: Current approaches and future directions. Surg Open Sci. 2024 Mar 27;19:109-117. doi: 10.1016/j.sopen.2024.03.012.
- Ishqi HM, Ali M, Dawra R. Recent advances in the role of neutrophils and neutrophil extracellular traps in acute pancreatitis. Clin Exp Med. 2023 Dec;23(8):4107-4122. doi: 10.1007/s10238-023-01180-4.
- Wan J, Ren Y, Yang X, Li X, Xia L, Lu N. The Role of Neutrophils and Neutrophil Extracellular Traps in Acute Pancreatitis. Front Cell Dev Biol. 2021 Jan 21;8:565758. doi: 10.3389/fcell.2020.565758.
- Wang H, Kim SJ, Lei Y, Wang S, Wang H, Huang H, et al. Neutrophil extracellular traps in homeostasis and disease. Signal Transduct Target Ther. 2024 Sep 20;9(1):235. doi: 10.1038/s41392-024-01933-x.
- Shi N, Zhang X, Zhu Y, Deng L, Li L, Zhu P, et al. Predicting persistent organ failure on admission in patients with acute pancreatitis: development and validation of a mobile nomogram. HPB (Oxford). 2022 Nov;24(11):1907-1920. doi: 10.1016/j.hpb.2022.05.1347.
- Zengin O, Gre B, ztrk O, Cengiz AM, Gler Kadolu S, et al. Evaluation of Acute Pancreatitis Severity and Prognosis Using the Aggregate Systemic Inflammation Index (AISI) as a New Marker: A Comparison with Other Inflammatory Indices. J Clin Med. 2025 May 14;14(10):3419. doi: 10.3390/jcm14103419.