Журнал «Травма» Том 27, №1, 2026
Вернуться к номеру
Сонографічне дослідження при надвиросткових переломах плечової кістки у дітей та підлітків: огляд літератури та метааналіз
Авторы: Левицький А.Ф. (1), Соболевський Ю.Л. (1), Лиходій В.В. (1), Ковальчук Д.Ю. (1), Легенький О.Г. (2), Федоренко Д.І. (2)
(1) - Національний медичний університет імені О.О. Богомольця, м. Київ, Україна
(2) - Київська клінічна лікарня на залізничному транспорті № 1, м. Київ, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
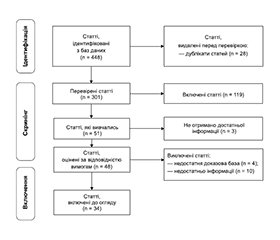
Актуальність. Серед переломів дистального епіметафіза плечової кістки в дітей та підлітків суттєву частку становлять надвиросткові (3–18 %) та черезвиросткові переломи (57,5–70 %) переважно у хлопчиків віком від 4 до 9 років. Традиційна діагностика надвиросткових переломів у педіатричній практиці включає клінічне обстеження з подальшим проведенням стандартної передньо-задньої та медіолатеральної рентгенографії. Рентгенологічне дослідження характеризується променевим навантаженням на пацієнта та має певні обмеження, які зумовлені складністю анатомічної будови дистального епіметафіза плечової кістки у дітей та підлітків, особливостями оцінки стану та просторової орієнтації ядер окостеніння, що суттєво збільшує ризики ймовірності діагностичних помилок. У зв’язку з цим у джерелах сучасної літератури обговорюється доцільність застосування сонографії в діагностиці та моніторингу надвиросткових переломів. Мета: оцінити доцільність, точність і надійність сонографії при діагностиці надвиросткових переломів плечової кістки у дітей та підлітків. Матеріали та методи. Методологія дослідження базується на рекомендаціях Preferred Reporting Items for Systematic Reviews and Meta-analysis (PRISMA) guidelines. Пошук літературних джерел проводився з використанням сучасних вітчизняних та зарубіжних баз, глибина пошуку — останні 5–7 років з використанням таких термінів: «надвиросткові переломи дитячого та підліткового віку», «діагностика», «сонографічне дослідження». Результати. За результатами аналізу літературних джерел встановлено об’єктивні позитивні характеристики сонографії при діагностиці, лікуванні та профілактиці ятрогенних ушкоджень нервів у пацієнтів з надвиростковими переломами плечової кістки серед дітей та підлітків. Сонографічна асистенція дозволяє мінімізувати пошкодження ліктьового нерва при перехресній фіксації відламків та обрати оптимальну точку введення медіального штифта. До того ж спосіб є одним із головних при моніторингу динаміки судинних порушень, що забезпечує своєчасну та адекватну тактику лікування. Сонографія виключає променеве навантаження та характеризується високими показниками чутливості та специфічності при діагностиці ушкодження, а також забезпечує контроль під час проведення репозиції в реальному часі. Висновки. Застосування сонографії при надвиросткових переломах плечової кістки в дітей та підлітків є перспективним напрямком у зв’язку з можливістю різнопланового використання способу — на етапі діагностики, контролю репозиції в реальному часі та під час проведення фіксуючих конструкцій при перкутанній стабілізації відламків, що виключає ятрогенне ушкодження ліктьового нерва, а також забезпечення моніторингу при васкулярних порушеннях. Спосіб виключає променеве навантаження на пацієнтів і медичний персонал та характеризується високими показниками: чутливість — 100 %, специфічність — 93,5 %, негативна прогностична цінність — 100 %, позитивна прогностична цінність — 95,2 %.
Background. Among fractures of the distal epimetaphysis of the humerus in children and adolescents, a significant proportion are supracondylar (3–18 %) and transcondylar (57.5–70 %) fractures, mainly in boys aged 4 to 9 years. Traditional diagnosis of supracondylar fractures in pediatric practice includes clinical examination followed by standard anteroposterior and mediolateral radiographs. X-ray examination is characterized by radiation exposure to the patient and has certain limitations due to the complexity of the anatomical structure of the distal epimetaphysis of the humerus in children and adolescents, peculiarities of assessing the condition and spatial orientation of ossification nuclei, which significantly increases the risk of diagnostic errors. In this regard, the issue of the appropriateness of using sonography in the diagnosis and monitoring of supracondylar fractures is discussed in modern literature. Objective: to assess the feasibility, accuracy, and reliability of sonography in the diagnosis of supracondylar fractures of the humerus in children and adolescents. Materials and methods. The research methodology is based on the Preferred Reporting Items for Systematic reviews and Meta-Analyses guidelines. The search for literary sources was conducted in modern domestic and foreign databases, the depth of the search was the last 5–7 years using the following terms: supracondylar fractures of childhood and adolescence, diagnosis, sonographic examination. Results. According to the analysis of literature sources, objective positive characteristics of sonography in the diagnosis, treatment and prevention of iatrogenic nerve injuries in supracondylar fractures of the humerus in children and adolescents have been established. Sonographic assistance allows minimizing damage to the ulnar nerve during cross-fixation of fragments and selecting the optimal insertion point for the medial pin. Along with this, the method is one of the leading ones in monitoring the dynamics of vascular disorders, which ensures timely and adequate treatment. Sonography eliminates radiation exposure and is characterized by high sensitivity and specificity in both diagnosing damage and providing real-time control during reduction. Conclusions. Sonography for supracondylar fractures of the humerus in children and adolescents is a promising direction due to the possibility of its diverse use: at the diagnostic stage; real-time control of reduction and when using fixing structures during percutaneous stabilization of fragments, which eliminates iatrogenic damage to the ulnar nerve; ensuring monitoring of vascular disorders. The method eliminates radiation exposure to patients and medical personnel and is characterized by high indicators: sensitivity of 100 %, specificity of 93.5 %, negative predictive value of 100 % and positive predictive value of 95.2 %.
огляд; надвиросткові переломи дитячого та підліткового віку; діагностика; сонографічне дослідження
review; supracondylar fractures in children and adolescents; diagnosis; sonographic examination