Вступ
Тикозні розлади є патологічними станами, частота яких різко збільшилась останнім часом і які потребують ретельної уваги до діагностики, диференціальної діагностики, лікування та спостереження, особливо з огляду на те, що більшість з них виникають у дитинстві. Усе це обумовлює актуальність цієї теми, потребує як імплементації оновлених вітчизняних наказів та настанов, так і ознайомлення з міжнародними рекомендаціями, з огляду на етіологічні та патофізіологічні особливості формування цієї патології [1–4].
Поширеність тикозних розладів оцінюється приблизно в 0,5–1 % від загальної популяції, з помітним переважанням чоловіків (співвідношення чоловіків і жінок коливається від 3 : 1 до 4 : 1) [5, 6]. Типовий вік початку захворювання становить від 6 до 8 років, і симптоми часто мають тенденцію до наростання та спаду, коливаючись за частотою, інтенсивністю та складністю [2, 3].
Супутні захворювання є поширеними та включають синдром дефіциту уваги/гіперактивності (СДУГ), обсесивно-компульсивний розлад (ОКР), тривожність та розлади настрою, причому СДУГ діагностується у значної частки пацієнтів, а тривога та розлади настрою вражають близько третини осіб [3, 4]. ОКР також є основним супутнім захворюванням, поширеність якого, як повідомляється, коливається від 20 до 60 %. Ці супутні захворювання часто призводять до довічних порушень адаптивного функціонування та суттєво впливають на якість життя. Клінічний спектр тикозних розладів охоплює низку симптомів та пов’язаних з ними станів [4–6].
Метою цього дослідження є ознайомлення з класифікацією тикозних розладів згідно з Міжнародною класифікацією хвороб 11-го перегляду (МКХ-11), повний перехід на використання якої в Україні заплановано на 1 січня 2027 року, і європейськими рекомендаціями з діагностики та фармакологічного лікування тикозних розладів і синдрому Туретта.
Матеріали та методи
Тики — короткі, раптові, мимовільні, неритмічні, повторювані та стереотипні рухи або звуки, що можуть з’являтися періодично або постійно [7].
Згідно з Діагностичним та статистичним посібником з психічних розладів, п’яте видання, оновлена версія (Diagnostic and Statistical Manual of Mental Disorders-5 — Text Revision, DSM-5-TR, 2022), офіційним посібником з діагностики та статистики психічних розладів, створеним Американською психіатричною асоціацією, тикозні розлади класифікуються як нейророзвиткові розлади:
307.21 Транзиторний тикозний розлад — моторні та/або вокальні тики, присутні менше 1 року.
307.22 Хронічний руховий чи вокальний тикозний розлад — моторні або вокальні тики (але не обоє разом), присутні протягом більше 1 року.
307.23 Розлад Туретта — наявність кількох моторних тиків і хоча б одного вокального тику, які тривають більше 1 року.
307.20 Інший (уточнений) тиковий розлад — симптоми не повністю відповідають критеріям конкретного розладу.
307.20 Неуточнений тикозний розлад: недостатньо інформації для точного діагнозу [7].
Наказом МОЗ України від 23.04.2025 № 703 затверджено Операційний план переходу на Міжнародну класифікацію хвороб 11-го перегляду на 2025–2026 роки. Повний перехід на використання МКХ-11 у медичній практиці в Україні заплановано з 1 січня 2027 року.
На відміну від DSM-5, де тикозні розлади віднесені до категорії нейророзвиткових розладів, згідно з МКХ-11 тикозні розлади належить до класу 08 — нервові хвороби, підкласу 08А — рухові розлади [8].
8A05 — Тикозні розлади
Розлади, що характеризуються короткими, раптовими рухами, що повторюються (рухові тики) або звуковимовами (звукові або вокальні тики), які можуть бути тимчасово пригнічені, їм зазвичай передує сильне бажання здійснити тик. Найбільш поширеною причиною тиків у дитячому віці є синдром Туретта.
Уточнюючі діагнози (4)
1. 8A05.0 — Первинні тики або тикозні розлади
Первинні тики або тикозні розлади характеризуються хронічними руховими або вокальними тиками. Визначаються як раптові, швидкі, неритмічні та повторювані рухи або вигуки (звуки). Для встановлення діагнозу необхідна їх наявність хоча б протягом року, хоча вони можуть бути непостійними.
Містить 6 уточнюючих діагнозів.
1) 8A05.00 — Синдром Туретта.
Включено: Комбіновані вокальні та множинні моторні тики.
2) 8A05.01 — Хронічний моторний тикозний розлад.
Виключено: Синдром Туретта (8A05.00).
3) 8A05.02 — Хронічний вокальний тикозний розлад.
Виключено: Синдром Туретта (8A05.00).
4) 8A05.03 — Минущі моторні тики.
5) 8A05.0Y — Інші уточнені первинні тики або тикозні розлади.
6) 8A05.0Z — Первинні тики або тикозні розлади, неуточнені.
2. 8A05.1 — Вторинні тики
Тикозний розлад як прямий фізіологічний наслідок попередньої інфекції, дії препаратів чи хвороби.
1) 8A05.10 — Інфекційні або постінфекційні тики.
2) 8A05.11 — Тики, пов’язані з порушеннями розвитку.
3) 8A05.1Y — Інші уточнені вторинні тики.
4) 8A05.1Z — Вторинні тики, неуточнені.
3. 8A05.Y — Інші уточнені тикозні розлади.
4. 8A05.Z — Тикозні розлади, неуточнені [8].
Етіологія й патогенез тикозних розладів
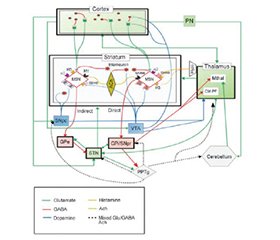
Фундаментальне розуміння схеми кортикостріатоталамокортикальних (КСТК) ланцюгів та інтегрованих нейромедіаторних систем є важливим для розуміння потенційних патофізіологічних механізмів і методів лікування тикозних розладів. Залучені схеми являють собою динамічну мережу взаємопов’язаних гальмівних і збуджуючих впливів, що забезпечують потенційні множинні ділянки впливу (рис. 1) [2].
/15.jpg)
КСТК-ланцюги включають рухові, окорухові, дорсолатеральні префронтальні, орбітофронтальні та лімбічні контури, пов’язані з різними поведінковими корелятами [9–11]. Руховий ланцюг бере початок від додаткової рухової кори та проєктується до путамену, впливаючи на симптоми тику, тоді як окоруховий ланцюг починається у лобових полях очей та з’єднується з хвостатою частиною, потенційно впливаючи на очні тики. Дорсолатеральний префронтальний ланцюг пов’язує ділянки Бродмана 9 та 10 з дорсолатеральною хвостатою частиною, опосередковуючи виконавчі функції та моторне планування. Латеральний орбітофронтальний ланцюг, що проєктується від нижньої латеральної префронтальної кори до вентральної медіальної хвостатої частини, пов’язаний з обсесивно-компульсивною поведінкою та змінами особистості. Лімбічний ланцюг виникає в поясній звивині та проєктується до вентрального стріатуму, який також отримує вхідні дані від мигдалини, гіпокампа, медіальної орбітофронтальної кори, а також енторинальної та периринальної кори; з цим ланцюгом можуть бути пов’язані різноманітні поведінкові розлади [12, 13].
Структури базальних гангліїв, особливо стріатум (хвостате ядро та путамен), часто залучені до патогенезу тиків. Описано зменшення об’єму хвостатого ядра, витончення сенсомоторної кори та підвищену кортикостріарну активність. Дослідження МРТ демонструють структурні аномалії в підкіркових ядрах, а метаболічна візуалізація — порушення активності додаткової моторної кори [14, 15].
Порушення регуляції дофаміну, зокрема дисбаланс між тонічним та фазним вивільненням дофаміну, є центральним у патофізіології тикозних розладів. Надмірна нігростріарна дофамінергічна активність і дисбаланс між прямим та непрямим ланцюгами базальних гангліїв пов’язані з проявами тиків. Антагоністи дофаміну ефективні у лікуванні, тоді як агоністи дофаміну можуть індукувати або посилювати тики. Гіпотеза фазотонічного контролю дофаміну стверджує, що швидкі зміни синаптичного вмісту дофаміну лежать в основі генерації тиків [12]. Інші нейромедіатори, включно з ГАМК, глутаматом, серотоніном та ацетилхоліном, також беруть участь. Зниження кількості ГАМКергічних інтернейронів та зміна зв’язування з ГАМК-рецепторами були зареєстровані в стріатумі та корі головного мозку, порушення глутамату та серотоніну також спостерігалися в візуалізаційних дослідженнях [1, 2, 14, 15].
Інсулярна та поясна кора задіяна у передчуттєвих позивах та генерації тиків, причому функціональна візуалізація показує активацію в цих ділянках до початку тику. Також задіяні таламус і мозочок, причому мозочок виступає як вузол у мережах пригнічення тиків. Нейровізуалізація, електрофізіологія, посмертні дослідження та дослідження на тваринних моделях з’ясували ці механізми, висвітлюючи структурні та функціональні порушення в КСТК-ланцюгах. Нові дані свідчать про те, що нейроактивні стероїди, як-от дегідроепіандро–стерону сульфат та алопрегнанолон, можуть модулювати тики [16, 17].
Тикозні розлади мають виражену генетичну основу зі спадковістю 0,58–0,77, що підтверджено близнюковими дослідженнями. Конкордантність у монозиготних близнюків значно вища, ніж у дизиготних. Родичі першого ступеня мають у десятки разів вищий ризик розвитку розладу [18, 19].
Генетичний ризик є полігенним і включає гени SLITRK1, HDC, CNTNAP2, NRXN1, CNTN6. Спостерігається перетин генетичного ризику з ОКР, СДУГ та РАС [20].
Епігенетичні механізми включають зміни метилювання та експресії мікроРНК [21].
До факторів ризику розвитку тикозних розладів у довкіллі належать пренатальні та перинатальні ускладнення, як-от куріння матері, низька маса тіла при народженні та стрес матері, а також акушерські фактори, як-от порушення росту плода, передчасні пологи, тазове передлежання плода та кесарів розтин. Інфекції раннього життя, зокрема стрептококові інфекції групи А, досліджувалися на предмет їх ролі в тикозних розладах, при цьому гіпотеза про дитячі автоімунні ней–ропсихіатричні розлади, пов’язані зі стрептококовою інфекцією (PANDAS), залишається суперечливою через суперечливі докази причинно-наслідкового зв’язку. Активація імунної системи та запалення були пов’язані з патогенезом та клінічним перебігом тикозних розладів [22, 23].
Клінічна картина та діагностичні критерії
У 2011 році робоча група Європейського товариства з вивчення синдрому Туретта (ESSTS) розробила перші європейські рекомендації з оцінки синдрому Туретта [9], у 2022 році було представлено оновлену версію 2.0 цих європейських клінічних рекомендацій щодо синдрому Туретта та інших тикозних розладів [1, 3, 4].
Загальне обстеження як дітей, так і дорослих включає оцінку найбільш виснажливих скарг і симптомів, оцінку розвитку симптомів та запити про потенційні стресові фактори та тригери. Особливо у дітей та підлітків збирається анамнез розвитку та оцінюється функціонування сім’ї, зокрема стилі виховання батьків та батьківські конфлікти, соціальна мережа, фінансова та житлова ситуація. У дорослих також оцінюється статус партнера, поточна робота та фінансова/житлова ситуація. Крім того, якщо доступний, анамнез щодо тиків, ОКР, сімейного анамнезу СДУГ та статусу захворювання збирається у батьків, партнера або опікунів, які перебувають поблизу пацієнта [1, 24, 25].
Тикозні розлади характеризуються раптовими, швидкими, повторюваними, неритмічними та мимовільними рухами або вокалізацією, які можуть бути простими або складними за своєю природою (табл. 1) [8].
За залученістю груп м’язів тики бувають:
1. Мімічні (лицеві).
2. Голосові або вокальні — із залученням голосових м’язів:
1) прості, з елементарною вокалізацією;
2) складні — наприклад, викрикування нецензурних слів — копролалія.
3. Респіраторні (із залученням дихальних м’язів — наприклад, хрюкання, покашлювання, шумне видихання або втягування повітря).
4. Оперкулярні (із залученням жувальної мускулатури — наприклад, цокання, цмокання, човкання, клацання зубами).
5. Мануальні (із залученням м’язів верхніх кінцівок — наприклад, обертання кистями рук, стискання кулака, потирання долонь, клацання пальцями).
6. Фокальні (об’єднує тики м’язів голови, обличчя, тулуба та кінцівок).
За поширеністю
1. Локальні — із залученням однієї групи м’язів.
2. Генералізовані — із залученням кількох груп м’язів (можуть нагадувати цілеспрямований руховий акт).
За тривалістю
1. Транзиторні або тимчасові, з тривалістю не більше року.
2. Хронічні.
За складністю
1. Прості — елементарні рухи (наприклад, примружування, підморгування, рух вухами, наморщування чола, зведення брів тощо).
2. Складні — комплексні складні рухи із залученням багатьох м’язів.
Прості моторні тики включають повторювані рухи окремих груп м’язів, як-от моргання очима, посмикування шиєю або знизування плечима, тоді як складні моторні тики складаються зі скоординованих рухів, що залучають кілька груп м’язів, як-от повторювана поведінка, пов’язана з доглядом за собою, або сильне згинання колін. Прості вокальні тики — це невербальні звуки, як-от прочищення горла або бурчання, тоді як складні вокальні тики — це зрозумілі слова, рідко можуть проявлятися як копролалія, повторювана вокалізація непристойностей. Тики часто посилюються під час стресу та можуть поліпшуватися під час діяльності, що вимагає помірної фізичної або розумової активності. Зазвичай вони пригнічуються на короткі періоди, і пригнічення може призвести до дискомфорту або посилення передчуттів, які є неприємними відчуттями або психічними потягами, що полегшуються тиком. Тики часто пов’язані з тимчасовою здатністю їх пригнічувати, хоча зазвичай вони вважаються мимовільними рухами [2, 26, 27].
Повторюваність, частота й інтенсивність тиків коливаються у часі, демонструючи то наростаючий, то спадаючий характер. Тикам часто передують передвісні позиви, які являють собою дискомфортні відчуття або психічні позиви, що полегшуються тиком. DSM-5 визначає тимчасовий тик як руховий та/або вокальний тик, що наявний менше ніж 1 рік з моменту початку захворювання та починається до 18 років. Хронічний руховий або вокальний тик вимагає наявності або рухового, або вокального тику (але не обох) більше ніж 1 рік та починається до 18 років. Синдром Туретта діагностується за наявністю кількох рухових тиків та принаймні одного вокального тика, не обов’язково одночасно, що триває більше ніж 1 рік та починається до 18 років [7, 8].
Товариство рухових розладів пропонує шість шкал для оцінки тиків, включно з тяжкістю, порушенням та передчуттєвими позивами: Єльську глобальну шкалу тяжкості тиків (YGTSS), клінічне глобальне враження синдрому Туретта (TS-CGI), шкалу розладу Туретта (TDS), шкалу тяжкості синдрому Шапіро — Туретта (STSSS), шкалу передчуттєвих позивів до тиків (PUTS) та переглянуту шкалу передчуттєвих позивів до тикозних розладів (PUTS-R). Шість інших шкал були оцінені як «рекомендовані»: шкала оцінки тиків Rush Video-Based Tic Rating Scale (RVTRS), опитувальник для оцінки моторних тиків, нав’язливих станів та компульсій, вокальних тиків (MOVES), глобальна шкала синдрому Туретта (TSGS), глобальна шкала оцінки тиків (GTRS), опитувальник батьківських тиків (PTQ) та список симптомів синдрому Туретта (TSSL) [1, 2, 28, 29].
Єльська глобальна шкала тяжкості тиків (YGTSS) все ще є золотим стандартом для оцінки тиків.
Фізичне та неврологічне обстеження проводяться ретельно, особливо коли є клінічні показання, щоб виключити інші неврологічні захворювання на додаток до тиків. Додаткові дослідження, зокрема електроенцефалографія, проводяться з метою виключення інших можливих захворювань, які можуть викликати подібні симптоми, наприклад фокальної епілепсії. При підозрі на органічне ураження головного мозку використовується магнітно-резонансна томографія [30–33].
Терапевтичні підходи та нейробіологічні втручання
У 2022 році ESSTS опублікувало оновлення частини про фармакологічне лікування європейських рекомендацій щодо синдрому Туретта та тиків, засноване на огляді нової літератури, з особливою увагою до інших рекомендацій, заснованих на доказах, метааналізів та рандомізованих подвійних сліпих досліджень. На рис. 2 наведений алгоритм лікування тикозних розладів [4].
Поведінкова терапія вважається методом першої лінії лікування тикозного розладу, причому тренінг зі скасування звичок (Habit Reversal Training) та комплексне поведінкове втручання при тиках (Comprehensive Behavioral Intervention for Tic) продемонстрували ефективність у рандомізованих контрольованих дослідженнях та метааналізах [4, 34–37].
Фармакологічне лікування слід розглядати, коли поведінкові втручання неефективні або недоступні (наприклад, відсутність доступу до поведінкової терапії, зокрема через її вартість, або фактори пацієнта, як-от вік, когнітивні функції або готовність до участі) або коли у пацієнтів спостерігаються тяжкі, агресивні тики, які потребують негайного лікування [38, 39].
Синдром Туретта та інші тикозні розлади пов’язують з дисфункцією багатьох нейромедіаторних систем, особливо дофамінергічної. Антагоністи дофамінових рецепторів демонструють найсильнішу емпіричну підтримку, але часто обмежені побічними ефектами (рис. 3) [2].
Опитування ESSTS показує, що арипіпразол, який належить до групи атипових антипсихотичних препаратів, зараз є найпоширенішим засобом для фармакологічного лікування синдрому Туретта в обох вікових групах (діти та підлітки, дорослі). Це може бути результатом кількох факторів, одним з яких є його унікальний фармакологічний профіль як часткового агоніста дофаміну [40], а також наявність кількох РКД з достатніми розмірами вибірки, які документують сприятливе співвідношення користі та ризику, переважно завдяки його позитивному профілю побічних ефектів [41, 42]. Тіаприд, другий за частотою призначення препарат дітям та підліткам з тиками, особливо в Німеччині, має подібний до арипіпразолу механізм дії, демонструючи максимум 80 % зайнятості дофамінових рецепторів навіть за наявності надмірних концентрацій тіаприду. Крім цих, до групи атипових антипсихотичних препаратів належить рисперидон, який має добру доказову базу, але пов’язаний зі збільшенням маси тіла та метаболічними побічними ефектами [43, 44].
Типові антипсихотики, наприклад галоперидол, попри доведену ефективність і офіційну реєстрацію в Європі, використовуються рідше через несприятливий профіль побічних дій [4, 45].
/19.jpg)
Окрім дисфункції дофамінергічної системи, існують дисбаланси в інших нейромедіаторних системах, включно з серотонінергічною, норадренергічною, глутаматергічною, ГАМКергічною, холінергічною, гістамінергічною, ендоканабіноїдною та опіоїдною системами [2, 46, 47]. Ці висновки дають певне обґрунтування для використання речовин, відмінних від препаратів, що блокують дофамін, особливо для лікування тиків, стійких до дофамінмодулюючих агентів. Європейське опитування задокументувало, що норадренергічні препарати — альфа-2-адренергічні агоністи (клонідин, гуанфацин) є третіми за частотою застосування препаратами для обох вікових груп. Важливо, що норадренергічні препарати мають низьку ефективність у пацієнтів лише з тиками, але ця ефективність значно зростає у пацієнтів (особливо дітей та підлітків) з комбінацією тиків та СДУГ щодо зменшення як тиків, так і симптомів СДУГ [48, 49].
У випадках, стійких до лікування, можна розглянути призначення препаратів, база доказів яких все ще обмежена та які рідше призначаються експертами ESSTS. Розумним вибором є антипсихотичні препарати, зокрема галоперидол, пімозид, кветіапін, сульпірид та амісульпірид, а також препарати на основі канабісу, топірамат та ін’єкції ботулотоксину [4, 47, 48]. З цих препаратів найкраще зарекомендував себе топірамат. У 2020 році були опубліковані результати метааналізу рандомізованого контрольованого дослідження з оцінки ефективності та переносимості топірамату при тикозних розладах у дітей порівняно з галоперидолом та тіапридом [33]. Загалом у цей метааналіз було включено 15 досліджень за участю 1070 осіб віком від 2 до 17 років, з яких 693 (64,71 %) були чоловічої статі, причому 14 досліджень оцінювали ефективність топірамату для лікування тикозних розладів. Результати показали, що топірамат був ефективнішим, ніж контрольні препарати (RR: 1,13, 95% довірчий інтервал: [1,06–1,20], I2 =36 %, Q = 20,31, p = 0,09). Щодо побічних ефектів, у метааналіз було включено 15 досліджень, і результати показали, що топірамат мав менше побічних ефектів, ніж контрольні препарати (RR: 0,54, 95% довірчий інтервал: [0,46–0,65], I2 = 45 %, Q = 25,49, p = 0,03). Був зроблений висновок, що порівняно з галоперидолом та тіапридом топірамат видається перспективним препаратом з хорошою ефективністю та переносимістю у дітей з тикозними розладами. Також топірамат є потенційним засобом вибору для пацієнтів із тиками, які мають ожиріння або ОКР [33].
Рішення про призначення лікування певним засобом є індивідуальним вибором клініциста у спів–-праці з пацієнтом та його родиною та залежить від потреб, уподобань та пріоритетів пацієнта, а також від уподобань, досвіду та місцевих нормативних вимог лікаря [49–51]. Загалом рекомендовано титрування препарату за принципом «починати з низької дози, повільно збільшувати дозу», що означає, що терапію слід розпочинати з найнижчої можливої дози та поступово збільшувати її. Важливо пам’ятати, що дози антипсихотичних препаратів, які зазвичай використовуються для лікування тиків, значно нижчі, ніж ті, що використовуються для лікування психотичних розладів [52, 53]. Залежно від індивідуального профілю зв’язування з рецепторами кожен препарат несе ризик специфічних побічних ефектів [54, 55]. Тому, вибираючи найбільш підходящий препарат для пацієнта, слід враховувати не лише ефективність, але й потенційні побічні ефекти кожного препарату; також рекомендується ретельний моніторинг побічних ефектів [55, 56]. У разі припинення лікування рекомендується поступове зниження дози антипсихотичних препаратів, щоб уникнути дискінезії, пов’язаної з відміною [57–60].
Взагалі акцент робиться на індивідуалізованих, мультимодальних планах лікування, що поєднують поведінкові та фармакологічні стратегії [4, 61].
Висновки
Тикозні розлади являють собою складну групу патологічних станів з багатофакторною етіологією, що включає генетичні, нейробіологічні та патофізіологічні фактори. КСТК-ланцюги та дисбаланс нейромедіаторів, зокрема за участю дофаміну та гамма-аміномасляної кислоти, лежать в основі патофізіології цих розладів. Клінічна картина є гетерогенною, тики різняться за типом, частотою та тяжкістю, часто супроводжуючись коморбідними неврологічними та нейропсихіатричними станами, як-от синдром дефіциту уваги/гіперактивності та обсесивно-компульсивний розлад. Діагноз залишається клінічним, підтверджується детальним анамнезом та обстеженням, без остаточних біомаркерів на сьогодні.
Терапевтичні підходи надають пріоритет поведінковим втручанням, які спрямовані на передчуття потягів та механізми пригнічення тиків. Фармакологічні методи лікування, у першу чергу антагоністи дофамінових рецепторів та агоністи альфа-2 адренергічних рецепторів, забезпечують полегшення симптомів, але збалансовані з урахуванням побічних ефектів. Серед інших лікарських засобів топірамат є найбільш перспективним препаратом. Поточні дослідження нейробіологічних механізмів і нових терапевтичних мішеней продовжують поліпшувати розуміння та лікування тикозних розладів, що надасть можливість поліпшити якість життя пацієнтів.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
UA-TOPI-PUB-022026-074 від 24.02.2026
Отримано/Received 06.01.2026
Рецензовано/Revised 12.02.2026
Прийнято до друку/Accepted 18.02.2026
Список литературы
1. Szejko N, Robinson S, Hartmann A, Ganos C, Debes NM, Skov L, et al. European clinical guidelines for Tourette syndrome and other tic disorders — version 2.0. Part I: assessment. Eur Child Adolesc Psychiatry. 2022;31(3):383-402. doi: 10.1007/s00787-021-01842-2.
2. Augustine F, Singer HS. Merging the pathophysiology and pharmacotherapy of tics. Baltimore (MD): Department of Neurology, Johns Hopkins University School of Medicine; [cited 2026 Feb 7].
3. Andrn P, Jakubovski E, Murphy TL, Woitecki K, Tarnok Z, Zimmerman-Brenner S, et al. European clinical guidelines for Tourette syndrome and other tic disorders — version 2.0. Part II: psychological interventions. Eur Child Adolesc Psychiatry. 2022;31(3):403-423. doi: 10.1007/s00787-021-01845-z.
4. Roessner V, Eichele H, Stern JS, Skov L, Rizzo R, Mol Debes N, et al. European clinical guidelines for Tourette syndrome and other tic disorders — version 2.0. Part III: pharmacological treatment. Eur Child Adolesc Psychiatry. 2022;31(3):425-441. doi: 10.1007/s00787-021-01899-z.
5. Tic disorder. In: ScienceDirect [Internet]. Amsterdam: Elsevier; [cited 2026 Feb 7]. Available from: https://www.sciencedirect.com/topics/neuroscience/tic-disorder.
6. Muller-Vahl KR, Szejko N, Verdellen C, Roessner V, Hoekstra PJ, Hartmann A, et al. European clinical guidelines for Tourette syndrome and other tic disorders: summary statement. Eur Child Adolesc Psychiatry. 2022;31(3):377-382. doi: 10.1007/s00787-021-01832-4.
7. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders: DSM-5-TR. Lviv: Manuscript Publi-shing Company; 2024. 592 p.
8. ICD-11 classification of tic disorders. In: MKB-11 [Internet] [cited 2026 Feb 7]. Available from: https://mkb-11.com.
9. Roessner V, Rothenberger A, Rickards H, Hoekstra PJ. European clinical guidelines for Tourette syndrome and other tic disorders. Eur Child Adolesc Psychiatry. 2011;20:153-154. doi: 10.1007/s00787-011-0165-5.
10. Pringsheim T, Okun MS, Mller-Vahl K, et al. Practice guideline recommendations summary: treatment of tics in people with Tourette syndrome and chronic tic disorders. Neurology. 2019;92:896-906. doi: 10.1212/WNL.0000000000007466.
11. Pringsheim T, Holler-Managan Y, Okun MS, et al. Comprehensive systematic review summary: treatment of tics in people with Tourette syndrome and chronic tic disorders. Neurology. 2019;92:907-915. doi: 10.1212/WNL.0000000000007467.
12. Liu ZS, Cui YH, Sun D, et al. Current status, diagnosis, and treatment recommendation for tic disorders in China. Front Psychiatry. 2020;11:774. doi: 10.3389/fpsyt.2020.00774.
13. Deeb W, Malaty IA, Mathews CA. Tourette disorder and other tic disorders. Handb Clin Neurol. 2019;165:123-153. doi: 10.1016/B978-0-444-64012-3.00008-3.
14. Yang Y, Zhou J, Yang H, Wang A, Tian Y, Luo R. Structural and functional alterations in the brain gray matter among Tourette syndrome patients: a multimodal meta-analysis of fMRI and VBM studies. J Neurol. 2025 Jan 15;272(2):133. doi: 10.1007/s00415-024-12852-w..
15. Greydanus DE, Tullio J. Tourette’s disorder in children and adolescents. Transl Pediatr. 2020;9(Suppl 1):S94-S103. doi: 10.21037/tp.2019.09.11.
16. Mittal SO. Tics and Tourette’s syndrome. Drugs Context. 2020;9:2019-12-2. doi: 10.7573/dic.2019-12-2.
17. Singer HS. Tics and Tourette syndrome. Continuum (Minneap Minn). 2019;25:936-958. doi: 10.1212/CON.0000000000000752.
18. Billnitzer A, Jankovic J. Current management of tics and Tou–rette syndrome: behavioral, pharmacologic, and surgical treatments. Neurotherapeutics. 2020;17:1681-1693. doi: 10.1007/s13311-020-00914-6.
19. Chadehumbe MA, Brown LW. Advances in the treatment of Tourette’s disorder. Curr Psychiatry Rep. 2019;21:31. doi: 10.1007/s11920-019-1018-z.
20. Cothros N, Medina A, Pringsheim T. Current pharmacotherapy for tic disorders. Expert Opin Pharmacother. 2020;21:567-580. doi: 10.1080/14656566.2020.1721465.
21. Essoe JK-Y, Grados MA, Singer HS, et al. Evidence-based treatment of Tourette’s disorder and chronic tic disorders. Expert Rev Neurother. 2019;19:1103-1115. doi: 10.1080/14737175.2019.1643236.
22. Jankovic J. Treatment of tics associated with Tourette syndrome. J Neural Transm (Vienna). 2020;127:843-852. doi: 10.1007/s00702-019-02105-w.
23. Jimenez-Shahed J. Medical and surgical treatments of Tou–rette syndrome. Neurol Clin. 2020;38:349-366. doi: 10.1016/j.ncl.2020.01.006.
24. Pandey S, Dash D. Progress in pharmacological and surgical management of Tourette syndrome and other chro–nic tic disorders. Neurologist. 2019;24:93-108. doi: 10.1097/NRL.0000000000000218.
25. Rizzo R, Gulisano M. Treatment options for tic disorders. Expert Rev Neurother. 2020;20:55-63. doi: 10.1080/14737175.2020.1698950.
26. Seideman MF, Seideman TA. A review of the current treatment of Tourette syndrome. J Pediatr Pharmacol Ther. 2020;25:401-412. doi: 10.5863/1551-6776-25.5.401.
27. Yang C, Yi Q, Zhang L, et al. Safety of aripiprazole for tics in children and adolescents: a systematic review and meta-analysis. Medicine (Baltimore). 2019;98:e15816. doi: 10.1097/MD.0000000000015816.
28. Anandan C, Jankovic J. Botulinum toxin in movement disorders: an update. Toxins (Basel). 2021;13:42. doi: 10.3390/toxins13010042.
29. Camargo CHF, Teive HAG. Use of botulinum toxin for movement disorders. Drugs Context. 2019;8:212586. doi: 10.7573/dic.212586.
30. Moretti A. Is botulinum toxin effective and safe for motor and phonic tics in patients affected by Tourette syndrome? Dev Med Child Neurol. 2020;62:274-276. doi: 10.1111/dmcn.14472.
31. Artukoglu BB, Bloch MH. The potential of cannabinoid-based treatments in Tourette syndrome. CNS Drugs. 2019;33:417-430. doi: 10.1007/s40263-019-00627-1.
32. Qi H, Liu R, Zheng W, et al. Efficacy and safety of traditional Chinese medicine for Tourette’s syndrome: meta-analysis. Asian J Psychiatr. 2020;47:101853. doi: 10.1016/j.ajp.2019.101853.
33. Yu L, Yan J, Wen F, et al. Revisiting the efficacy and tole–rability of topiramate for tic disorders: meta-analysis. J Child Adolesc Psychopharmacol. 2020;30:120-128. doi: 10.1089/cap.2019.0161.
34. Rothenberger A, Roessner V. Psychopharmacotherapy of obsessive-compulsive symptoms within the framework of Tourette syndrome. Curr Neuropharmacol. 2019;17:703-709. doi: 10.2174/1570159X16666180828095131.
35. Martino D, Hedderly T. Tics and stereotypies: a comparative clinical review. Parkinsonism Relat Disord. 2019;59:117-124. doi: 10.1016/j.parkreldis.2019.02.005.
36. Putignano D, Clavenna A, Reale L, Bonati M. Evidence-based choice for antipsychotics in children and adolescents. Eur J Clin Pharmacol. 2019;75:769-776. doi: 10.1007/s00228-019-02641-0.
37. Solmi M, Fornaro M, Ostinelli EG, et al. Safety of psychotropic medications in youth: meta-review. World Psychiatry. 2020;19:214-232. doi: 10.1002/wps.20765.
38. Barton BB, Segger F, Fischer K, et al. Weight gain caused by antipsychotics: systematic review. Expert Opin Drug Saf. 2020;19:295-314. doi: 10.1080/14740338.2020.1713091.
39. Pillinger T, McCutcheon RA, Vano L, et al. Comparative metabolic effects of antipsychotics. Lancet Psychiatry. 2020;7:64-77. doi: 10.1016/S2215-0366(19)30416-X.
40. Fekete S, Egberts K, Preissler T, et al. Therapeutic reference range for tiapride in tic disorders. Eur J Clin Pharmacol. 2021;77:163-170. doi: 10.1007/s00228-020-03000-0.
41. Milosev LM, Psathakis N, Szejko N, et al. Cannabis-based medicine in Tourette syndrome. Cannabis Cannabinoid Res. 2019;4:265-274. doi: 10.1089/can.2018.0050.
42. Black N, Stockings E, Campbell G, et al. Cannabinoids for mental disorders: systematic review. Lancet Psychiatry. 2019;6:995-1010. doi: 10.1016/S2215-0366(19)30401-8.
43. Choi J, Yoon D, Park M, et al. Topiramate-related adverse events. Medicine (Baltimore). 2020;99:e22669. doi: 10.1097/MD.0000000000022669.
44. Bartram LA, Lozano J, Coury DL. Aripiprazole for irritabi–lity in autism. Expert Opin Pharmacother. 2019;20:1421-1427. doi: 10.1080/14656566.2019.1626825.
45. Wolff N, Hebebrand J, Roessner V. Tics und motorische stereotypien. In: Remschmidt H, editor. Kinder- und Jugendpsychiatrie und Psychotherapie. 7th ed. Heidelberg: Thieme; 2020. Р. 186-193.
46. Roessner V, Rothe J, Kohls G, Schomerus G, Ehrlich S, Beste C. Using explainable AI in mental health research. Eur Child Adolesc Psychiatry. 2021;30:1143-1146. doi: 10.1007/s00787-021-01836-0.
47. Xiong Y, O’Brien M, Yang W, et al. Prevalence of Tourette syndrome among children and adolescents in the United States, 2016–2022. BMC Public Health. 2024;24:2699. doi: 10.1186/s12889-024-20216-2.
48. Gunturu S, Saeidi M, Alzein O, et al. Tourette syndrome pre–valence and comorbidities. J Clin Med. 2025;14(5):1485. doi: 10.3390/jcm14051485.
49. Frey J. Tourette syndrome and tic disorders. Conti–nuum (Minneap Minn). 2025;31(4):1120-1151. doi: 10.1212/CONT.0000000000001595.
50. Johnson KA, Worbe Y, Foote KD, et al. Tourette syndrome. Lancet Neurol. 2022;22(2):147-158. doi: 10.1016/S1474-4422(22)00303-9.
51. Jiang J, Chen M, Huang H, Chen Y. Aetiology of Tourette syndrome in children and adolescents. Brain Sci. 2022;12(9):1202. doi: 10.3390/brainsci12091202.
52. Cothros N, Martino D. Advances in neuroimaging of Tou–rette syndrome. Int Rev Neurobiol. 2022;165:1-28. doi: 10.1016/bs.irmvd.2022.02.001.
53. Huang S, Lin L, Gao X, et al. Glymphatic system dysfunction in pediatric Tourette syndrome Neuroimaging evidence from MRI metrics. J Psychiatr Res. 2025 Apr;184:1-7. doi: 10.1016/j.jpsychires.2025.02.045.
54. Jiang Y, Li Y, Sun L, et al. Biomarkers in Tourette syndrome. Front Neurol. 2024;15:1262057. doi: 10.3389/fneur.2024.1262057.
55. Petter C, Khan K, Babbage C, Davies EB. A systematic review exploring perceptions of Tourette syndrome and tic disorders using the common-sense model of illness representations. Psychol Health. 2025 May 14:1-34. doi: 10.1080/08870446.2025.2502515.
56. Barzyk K, Buczek W, Kurek M, Chrociska-Krawczyk M. Different treatment methods for tics and Tourette Syndrome. J Pre-Clin Clin Res. 2025;19(1):29-35. doi: 10.26444/jpccr/201394.
57. Wilhelm S, Peterson AL, Piacentini J, et al. Randomized trial of behavior therapy for adults with Tourette syndrome. Arch Gen Psychiatry. 2012 Aug;69(8):795-803. doi: 10.1001/archgenpsychiatry.2011.1528.
58. Sannemalm M, Lybert N, Gunnarsson L, et al. Study protocol for a parallel-group randomized controlled trial of internet-delivered behavior therapy for adults with Tourette syndrome. Front Digit Health. 2025 Aug 29;7:1518666. doi: 10.3389/fdgth.2025.1518666.
59. Martino D, Leckman JF. Tourette syndrome and tic disorders: current concepts. Lancet Psychiatry. 2020;7(5):395-406. doi: 10.1016/S2215-0366(19)30457-9.
60. Robertson MM. Tourette syndrome: clinical spectrum and management. Pract Neurol. 2021;21(4):324-332. doi: 10.1136/practneurol-2020-002664.
61. Roessner V, Plessen KJ, Rothenberger A. European perspectives on Tourette syndrome. Eur Child Adolesc Psychiatry. 2020;29:111-124. doi: 10.1007/s00787-019-01395-1.
/15.jpg)
/19.jpg)

/16.jpg)
/17.jpg)