Журнал «Медицина неотложных состояний» Том 22, №2, 2026
Вернуться к номеру
Цілі ресусцитації критичного пораненого на догоспітальному етапі перед транспортуванням на вищий рівень надання допомоги в умовах активних бойових дій
Авторы: Демитер І.М. (1), Катрамбоне К.П. (1), Кузів Р.М. (2), Забава Н.Ф. (1), Михайлюк О.М. (1), Михайлюк О.О. (1), Геранін С.В. (1), Сергєєва Л.Н. (3), Селезньов В.С. (1), Откидач Д.О. (1), Більдій А.Ю. (1), Бабенко О.О. (1)
(1) - Благодійна організація «Благодійний фонд МОАС-Україна», м. Київ, Україна
(2) - Військово-медичний клінічний центр Східного регіону, м. Дніпро, Україна
(3) - Класичний приватний університет, м. Запоріжжя, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
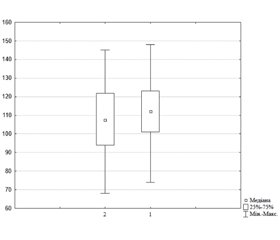
Актуальність. Вчасна та якісна медична евакуація покращує виживання пацієнта з бойовою хірургічною травмою. Мета: удосконалити цілі ресусцитації поранених перед евакуацією з медичних закладів догоспітального рівня в умовах активних бойових дій. Матеріали та методи. У ретроспективне дослідження було включено 229 пацієнтів категорії «невідкладні», які були транспортовані з догоспітальних закладів надання медичної допомоги другого рівня до медичних закладів третього рівня. Результати. Cеред евакуйованих із травмою 96,5 % становили пацієнти з бойовою хірургічною травмою (n = 216). За обсягом травматизації 93 % пацієнтів характеризувалися як ті, що мають значну травму, з оцінкою за шкалою NISS > 25 балів. У 70 % (n = 151) випадків поранення призвели до геморагічного шоку й виникнення потреби в проведенні гемотрансфузії. Однак у 29 % (n = 44) випадків після проведення належної замісної терапії була потреба в застосуванні вазоактивних препаратів. Перед транспортуванням критичних поранених проводилась оцінка ресусцитації за основними параметрами, як-от: частота серцевих скорочень (ЧСС), систолічний артеріальний тиск (САТ), насичення крові киснем (SaO2), рівень гемоглобіну і діурез. У 86 пацієнтів перед початком евакуації з ROLE 2 до ROLE 3 визначено відхилення від цілей ресусцитації. Відхилення за трьома критеріями відзначалось у 2 поранених (2,3 %), за двома критеріями — у 19 поранених (22 %) і за одним критерієм — у решти (75,7 %). Під час переміщення тривала інтенсивна терапія, у результаті після евакуації ЧСС становила 114 (105; 120) уд/хв, медіана показника знизилася на 12 (p = 0,01). А величина САТ збільшилась у середньому на 10,5 мм рт.ст. після транспортування серед пацієнтів з порушеннями за даним критерієм (p > 0,05). Висновки. ЧСС 50–120 уд/хв, САТ > 90 мм рт.ст. (середній артеріальний тиск > 60 мм рт.ст.), а в пацієнтів із черепно-мозковою травмою — понад 110 мм рт ст., SaO2 > 92 %, необхідний FiO2 < 50 %, температура тіла > 35 °C, діурез > 50 мл/год, гемоглобін > 80 г/л, діаметр нижньої порожнистої вени 15–21 мм — оптимальні цілі ресусцитації при транспортуванні критичного пораненого з ROLE 1/2 до ROLE 3. У перспективі дослідження — створення алгоритмів ведення поранених під час транспортування залежно від комбінацій відхилень показників ресусцитації.
Background. Timely and high-quality medical evacuation improves the survival of a patient with combat surgical trauma. Objective: to improve the goals of resuscitation of the wounded people before evacuation from pre-hospital medical facilities under active combat conditions. Materials and methods. The retrospective study included 229 emergency patients who were transported from prehospital secondary care to tertiary care medical facilities. Results. Among the evacuees with trauma, 96.5 % had combat surgical trauma (n = 216). In terms of the extent of traumatization, 93 % of patients were characterized as those having severe trauma, with a New Injury Severity Score of > 25 points. Moreover, in 70 % (n = 151) of the cases, the injuries resulted in hemorrhagic shock and the need for blood transfusion. However, in 29 % (n = 44) of the cases, after appropriate replacement therapy, there was a need to use vasoactive drugs. Before transporting critically injured patients, we assessed resuscitation by the main parameters: heart rate (HR), systolic blood pressure (SBP), oxygen saturation (SaO2), hemoglobin level, and urine output. Deviations from resuscitation goals were identified in 86 patients before the start of evacuation from Role 2 to Role 3. Deviations according to three criteria were observed in 2 wounded (2.3 %), according to two criteria — in 19 wounded (22 %), and according to one criterion — in the other (75.7 %). During evacuation, we continued intensive care; as a result, after evacuation, HR was 114 (105; 120) bpm, the median value decreased by 12 (p = 0.01). And SBP increased by an average of 10.5 mmHg after transportation among patients with a violation according to this criterion (p > 0.05). Conclusions. HR 50–120 bpm, SBP > 90 mmHg (mean blood pressure > 60 mmHg), in patients with traumatic brain injury — above 110 mmHg, SaO2 > 92 %, required FiO2 < 50 %, temperature > 35 °C, urine output > 50 ml/h, hemoglobin > 80 g/l, diameter of vena cava inferior 15–21 mm are optimal resuscitation goals when transporting a critically injured person from Role 1/2 to Role 3. In the future, the study aims to develop algorithms for the management of injured patients during evacuation depending on combinations of deviations in resuscitation parameters.
бойова травма; догоспітальний етап; цілі ресусцитації
combat trauma; prehospital stage; resuscitation goals