Журнал «Медицина неотложных состояний» Том 22, №2, 2026
Вернуться к номеру
Нейроаксіальна анестезія при ендопротезуванні колінного та кульшового суглобів у пацієнтів різних вікових груп
Авторы: Корбило А.А. (1), Жежер А.О. (2, 3), Дзюба Д.О. (1, 4, 5)
(1) - Національний медичний університет імені О.О. Богомольця, м. Київ, Україна
(2) - Національний університет охорони здоров’я України імені П.Л. Шупика, м. Київ, Україна
(3) - КНП КОР «Київський обласний перинатальний центр», м. Київ, Україна
(4) - Київська обласна клінічна лікарня, м. Київ, Україна
(5) - Вишгородська центральна районна лікарня, м. Вишгород, Київська область, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
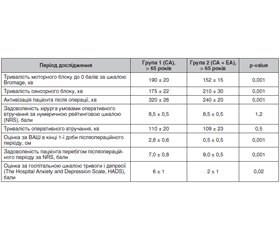
Актуальність. Згідно з останніми даними медичної літератури, ендопротезування кульшового та колінного суглобів є однією з найчастіших травматологічних операцій. З огляду на невпинне старіння населення збільшуються безпекові вимоги до проведення анестезії у цієї категорії пацієнтів. На даний час відсутній єдиний загальноприйнятий та універсальний різновид анестезії при травматологічних операціях на нижніх кінцівках, а застосування загальної анестезії, нейроаксіальних різновидів анестезії та регіонарних блокад периферичних нервів має свої переваги та недоліки. Матеріали та методи. Усі пацієнти, яким проводилось ендопротезування великих суглобів нижньої кінцівки, були рандомно розділені на дві групи: у групі 1 проводилась спінальна анестезія (бупівакаїн спінал 0,5% 15 мг); у групі 2 — комбінована спінально-епідуральна анестезія (бупівакаїн спінал 0,5% 7,5 мг субарахноїдально та бупівакаїн 0,25% 10,0 ± 1,2 мл епідурально). Сенсорний блок в обох групах — до Th10. Кожна група була поділена на підгрупи за віком: до 65 років, 65–75 років, старші за 75 років. Підготовка пацієнтів до оперативного втручання та моніторинг відповідали рекомендаціям концепції прискореного відновлення після хірургічних втручань. Інтраопераційно проводилась седація до досягнення оцінки –1 за шкалою седації та ажитації Річмонда, було застосовано мідазолам. Післяопераційна аналгезія у групі 1 включала внутрішньовенне введення парацетамолу (1 г кожні 6 годин, до 4 г/добу, за графіком), кеторолаку (30 мг кожні 8 годин, за графіком), внутрішньом’язове введення морфіну (10 мг) при оцінці за візуально-аналоговою шкалою > 5 балів. У групі 2 післяопераційна схема знеболювання була аналогічною, але при досягненні рівня больових відчуттів за візуально-аналоговою шкалою ≥ 3 бали вона доповнювалась епідуральними болюсами 0,125% розчину бупівакаїну (10 мл). Результати. Результати аналізу власних клінічних випадків виявили відсутність статистично значущих відмінностей між групами дослідження за показниками перебігу періопераційного періоду, показниками системної гемодинаміки та рівнями плазмових маркерів стресу в пацієнтів до 65 років. Проте були наявні статистичні відмінності між групами дослідження за показниками перебігу періопераційного періоду, показниками системної гемодинаміки та рівнями плазмових маркерів стресу у старших за 65 років пацієнтів. Висновки. З огляду на отримані дані комбінована спінально-епідуральна анестезія може розглядатися як оптимальний вибір для пацієнтів старшого віку (> 65 років) з помірною коморбідністю, тоді як ізольована спінальна анестезія та комбінована спінально-епідуральна анестезія залишаються рівноцінно ефективними та безпечними для молодших за 65 років пацієнтів.
Background. According to the latest data from medical literature, hip and knee arthroplasty is one of the most common orthopedic procedures. Given the continuous aging of the population, safety requirements for anesthesia in this category of patients are increasing. At present, there is no single generally accepted and universal type of anesthesia for orthopedic surgery on the lower extremities, and the use of general anesthesia, neuraxial techniques, and regional peripheral nerve blocks each has advantages and disadvantages. Materials and methods. All patients who underwent arthroplasty of major joints of the lower limb were randomly divided into two groups: group 1 received spinal anesthesia (0.5% bupivacaine spinal, 15 mg); group 2 — combined spinal-epidural anesthesia (0.5% bupivacaine spinal, 7.5 mg administered subarachnoidally, and 0.25% bupivacaine, 10.0 ± 1.2 ml administered epidurally). The sensory block level in both groups was up to Th10. Each group was subdivided into age subgroups: under 65, 65–75, and over 75 years. Preoperative patient preparation and monitoring complied with the recommendations of the Enhanced Recovery After Surgery concept. Intraoperatively, sedation was administered until a score of –1 on the Richmond Agitation-Sedation Scale was achieved; midazolam was used. Postoperative analgesia in group 1 included intravenous paracetamol 1 g every 6 hours (up to 4 g/day, scheduled), ketorolac 30 mg every 8 hours (scheduled), and intramuscular morphine 10 mg when the VAS score was > 5. In group 2, the postoperative analgesic regimen was similar; however, when pain reached a VAS score ≥ 3, it was supplemented with epidural boluses of 0.125% bupivacaine solution, 10 ml. Results. Analysis of our own clinical cases revealed no statistically significant differences between the study groups in perioperative course parameters, systemic hemodynamic indicators, or plasma stress marker levels in patients under 65 years of age. However, such differences were observed in those older than 65 years. Conclusions. Given the data obtained, combined spinal-epidural anesthesia can be considered the optimal choice for older patients (> 65 years) with moderate comorbidity, while both spinal anesthesia alone and combined spinal-epidural anesthesia remain equally effective and safe for individuals younger than 65 years.
нейроаксіальна, спінальна, комбінована спінально-епідуральна анестезія; періопераційний період; ендопротезування суглобів
neuraxial anesthesia; spinal anesthesia; combined spinal-epidural anesthesia; perioperative period; joint arthroplasty
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Hernández C, Díaz-Heredia J, Berraquero ML, et al. Pre-operative Predictive Factors of Post-operative Pain in Patients With Hip or Knee Arthroplasty: A Systematic Review. Reumatol Clin. 2015 Nov-Dec;11(6):361-80. English, Spanish. doi: 10.1016/j.reuma.2014.12.008.
- Weber M., Völlner F., Benditz A., et al. Kniegelenkersatz des älteren Menschen [Total knee arthroplasty in the elderly]. Orthopade. 2017 Jan;46(1):34-39. German. doi: 10.1007/s00132-016-3363-5.
- Khan MS, Segar MW, Usman MS, et al. Frailty, Guideline-Directed Medical Therapy, and Outcomes in HFrEF: From the –GUIDE-IT Trial. JACC Heart Fail. 2022;10(4):266-275. doi: 10.1016/j.jchf.2021.12.004.
- Lin HS, McBride RL, Hubbard RE. Frailty and anesthesia — risks during and post-surgery. Local Reg Anesth. 2018;11:61-73. doi: 10.2147/ LRA.S142996.
- Gadekar IR, Rawat HS, Paul A. A Comparative Study of Combined Spinal Epidural Anesthesia Versus Spinal Anesthesia in Major Lower Limb Orthopedic Surgeries. Cureus. 2024 Aug 20;16(8):e67354. doi: 10.7759/cureus.67354.
- Wainwright TW, Gill M, McDonald DA, et al. Consensus statement for perioperative care in total hip replacement and total knee replacement surgery: Enhanced Recovery After Surgery (ERAS®) Society recommendations. Acta Orthop. 2020 Feb;91(1):3-19. doi: 10.1080/17453674.2019.1683790.
- Pang Q, Liu H, Chen B, Jiang Y. Restrictive and liberal fluid administration in major abdominal surgery. Saudi Med J. 2017 Feb;38(2):123-131. doi: 10.15537/smj.2017.2.15077.
- Наказ Міністерства охорони здоров’я України від 15.06.2007 р. № 329 «Про затвердження клінічних протоколів надання медичної допомоги з профілактики тромботичних ускладнень в хірургії, ортопедії і травматології, акушерстві та гінекології». https://zakon.rada.gov.ua/rada/show/v0329282-07#Text.
- Наказ Міністерства охорони здоров’я України від 17.05.2022 р. № 822 «Парентеральна періопераційна антибіотикопрофілактика». https://moz.gov.ua/uploads/7/37016-dn_822_17_05_2022_dod.pdf.
- Sessler CN, Gosnell MS, Grap MJ, et al. The Richmond Agitation-Sedation Scale: validity and reliability in adult intensive care unit patients. Am J Respir Crit Care Med. 2002 Nov 15;166(10):1338-44. doi: 10.1164/rccm.2107138.
- Practice Guidelines for Moderate Procedural Sedation and Analgesia 2018: Task Force on Moderate Procedural Sedation and Analgesia. A Report by the American Society of Anesthesiologists, the American Association of Oral and Maxillofacial Surgeons, American College of Radiology, American Dental Association, Ame–rican Society of Dentist Anesthesiologists, and Society of Interventional Radiology. Anesthesiology. 2018;128:437-479. doi: 10.1097/ALN.0000000000002043.
- Chen RJ, Sharma S, Bhattacharya PT. Hypotension. 2025 May 3. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. PMID: 29763136.
- Charlson ME, Pompei P, Ales KL, et al. A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chronic Dis. 1987;40(5):373-83. doi: 10.1016/0021-9681(87)90171-8.
- Simmons SW, Dennis AT, Cyna AM, et al. Combined spinal-epidural versus spinal anaesthesia for caesarean section. Cochrane Database of Systematic Reviews 2019, Issue 10. Art. No.: CD008100. doi: 10.1002/14651858.CD008100.pub2.
- Piazza JR, Almeida DM, Dmitrieva NO, et al. Frontiers in the use of biomarkers of health in research on stress and aging. J Gerontol B Psychol Sci Soc Sci. 2010 Sep;65(5):513-25. doi: 10.1093/geronb/gbq049.
- De Cosmo G, Congedo E, Lai C, et al. Preoperative psychologic and demographic predictors of pain perception and tramadol consumption using intravenous patient-controlled analgesia. Clin J Pain. 2008 Jun;24(5):399-405. doi: 10.1097/AJP.0b013e3181671a08.
- McDonald S, Page MJ, Beringer K, Wasiak J, Sprowson A. Preoperative education for hip or knee replacement. Cochrane Database Syst Rev. 2014 May 13;2014(5):CD003526. doi: 10.1002/14651858.CD003526.pub3.
- Horlocker TT, et al. Regional Anesthesia in the Patient Receiving Antithrombotic or Thrombolytic Therapy. American Society of Regional Anesthesia and Pain Medicine Evidence-based Guidelines (Forth Edition). Regional Anesthesia and Pain Medicine. 2018;43:263-309 doi: 10.1097/AAP.0000000000000763.
- Prete A, Yan Q, Al-Tarrah K, et al. The cortisol stress response induced by surgery: A systematic review and meta-analysis. Clin Endocrinol (Oxf). 2018 Nov;89(5):554-567. doi: 10.1111/cen.13820.