Международный эндокринологический журнал Том 22, №3, 2026
Вернуться к номеру
Комплексна оцінка больового синдрому у пацієнтів з ожирінням та хронічним простатитом на тлі синдрому хронічного тазового болю
Авторы: Кулик С.С. (1), Федорук О.С. (1), Кулик А.Р. (2), Паєнок О.С. (2)
(1) - Буковинський державний медичний університет, м. Чернівці, Україна
(2) - ДНП «Львівський національний медичний університет імені Данила Галицького», м. Львів, Україна
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
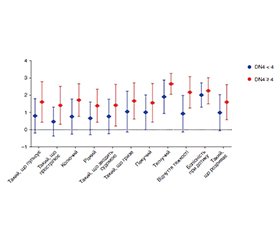
Актуальність. Хронічний простатит/синдром хронічного тазового болю (ХП/СХТБ) характеризується гетерогенністю клінічних проявів та складністю патогенезу, зокрема участю периферичних і центральних механізмів болю. Нейропатичний компонент больового синдрому при цьому стані залишається недостатньо вивченим. Мета: оцінити особливості больового синдрому у пацієнтів із ожирінням, ХП/СХТБ з урахуванням нейропатичного компонента й визначити його зв’язок із клінічними показниками захворювання. Матеріали та методи. Обстежено пацієнтів із встановленим діагнозом ожиріння, ХП/СХТБ. Інтенсивність і структура болю оцінювалися за шкалами NIH-CPSI, ВАШ, DN4 та SF-MPQ. Проведено порівняльний та кореляційний аналіз показників залежно від наявності нейропатичного компонента та ступеня тяжкості симптомів. Результати. Підвищений індекс маси тіла асоціювався з більш вираженими симптомами ХП/СХТБ та вираженістю болю. Нейропатичний компонент болю виявлявся у значної частки пацієнтів незалежно від загальної вираженості симптомів за NIH-CPSI. У пацієнтів із DN4 ≥ 4 спостерігалася вища інтенсивність болю та переважання характерних сенсорних дескрипторів (тягнучий, пекучий, колючий біль, відчуття важкості). Встановлено тісну кореляцію між показниками DN4 та сенсорною складовою SF-MPQ. Висновки. Нейропатичний компонент відіграє значну роль у клінічній структурі больового синдрому при ХП/СХТБ та не завжди корелює із загальною тяжкістю симптомів. Комплексне застосування шкал DN4 і SF-MPQ дозволяє більш точно фенотипувати біль та може бути корисним для індивідуалізації терапевтичної тактики.
Background. Chronic prostatitis/chronic pelvic pain syndrome (CP/CPPS) is characterized by heterogeneous clinical manifestations and a complex pathophysiology involving both peripheral and central pain mechanisms. A neuropathic component of pain syndrome in this condition remains poorly understood. Aim of the study was to evaluate the characteristics of pain syndrome in patients with obesity, CP/CPPS with particular attention to a neuropathic component and to determine its association with clinical parameters of the disease. Materials and methods. Patients diagnosed with obesity, CP/CPPS were examined. Pain structure and severity were assessed using the National Institutes of Health chronic prostatitis symptom index (NIH-CPSI), visual analogue scale, Douleur Neuropathique 4 questionnaire (DN4), and the Short-Form McGill Pain Questionnaire (SF-MPQ). Comparative and correlation analyses were performed according to the presence of a neuropathic component and the severity of symptoms. Results. Increased body mass index was associated with greater pain intensity. A neuropathic component of pain was identified in a substantial proportion of patients, irrespective of the overall symptom severity assessed by the NIH-CPSI. Patients with the DN4 ≥ 4 demonstrated higher pain intensity and a predominance of specific sensory descriptors, including aching, burning, stabbing sensations, and a feeling of heaviness. A strong correlation was observed between the DN4 scores and the sensory dimension of the SF-MPQ. Conclusions. A neuropathic component plays an important role in the clinical structure of pain in CP/CPPS and does not consistently parallel overall symptom severity. Combined use of the DN4 and SF-MPQ allows for a more detailed characterization of the pain phenotype and may support individualized therapeutic decision-making.
ожиріння; хронічний простатит; синдром хронічного тазового болю; нейропатичний компонент болю; хронічний біль
obesity; chronic prostatitis; chronic pelvic pain syndrome; neuropathic pain component; chronic pain
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Cui F, Zhang Y, Liu Z, Man C, Gong D, Zhou Y, Fan Y. Association between overweight and obesity determined by body mass index and overall survival in patients with metastatic prostate cancer: a meta-analysis. Int J Obes (Lond). 2025 Nov;49(11):2131-2139. doi: 10.1038/s41366-025-01883-6. Epub 2025 Aug 15. PMID: 40817130.
- Trecarten S, Liss MA, Hamilton-Reeves J, DiGiovanni J. Obesity, dietary interventions and microbiome alterations in the development and progression of prostate cancer. Front Immunol. 2025 Jan 7;15:1448116. doi: 10.3389/fimmu.2024.1448116. PMID: 39840030; PMCID: PMC11747771.
- Zhang R, Sutcliffe S, Giovannucci E, Willett WC, Platz EA, Rosner BA, et al. Lifestyle and Risk of Chronic Prostatitis/Chro–nic Pelvic Pain Syndrome in a Cohort of United States Male Health Professionals. J Urol. 2015 Nov;194(5):1295-300. doi: 10.1016/j.juro.2015.05.100. Epub 2015 Jun 10. PMID: 26070893; PMCID: PMC4666310.
- Parikesit D, Mochtar CA, Umbas R, Hamid AR. The impact of obesity towards prostate diseases. Prostate Int. 2016 Mar;4(1):1-6. doi: 10.1016/j.prnil.2015.08.001. Epub 2015 Nov 24. PMID: 27014656; PMCID: PMC4789344.
- Chen X, Hu C, Peng Y, Lu J, Yang NQ, Chen L, et al. Association of diet and lifestyle with chronic prostatitis/chronic pelvic pain syndrome and pain severity: a case-control study. Prostate Cancer Prostatic Dis. 2016 Mar;19(1):92-9. doi: 10.1038/pcan.2015.57. Epub 2015 Dec 15. PMID: 26666410.
- Nickel JC, Shoskes DA. Phenotypic approach to the management of the chronic prostatitis/chronic pelvic pain syndrome. BJU Int. 2010;106(9):1252-1263. doi: 10.1111/j.1464-410X.2010.09701.x.
- Tripp DA, Nickel JC, Shoskes D, Koljuskov A. A 2-year follow-up of quality of life, pain, and psychosocial factors in patients with chronic prostatitis/chronic pelvic pain syndrome and their spouses. World J Urol. 2013;31(4):733-739. doi: 10.1007/s00345-013-1067-6.
- Kulyk SS, Fedoruk OS, Kulyk AR. Correlation between para–clinical parameters and clinical manifestations of chronic prostatitis / chronic pelvic pain syndrome. Current problems of modern medi–cine: Bulletin of the Ukrainian Medical Stomatological Academy. 2025;25(4):52-58. doi: 10.31718/2077-1096.25.52 (in Ukrainian).
- Kulyk SS, Fedoruk OS, Kulyk AR. Assessment of psycho-emotional disorders and quality of life in patients with chronic prostatitis/chronic pelvic pain syndrome. Bukovinian Medical Bulletin. 2025;29(4 (116)):47-53. doi: 10.24061/2413-0737.29.4.116.2025.8 (in Ukrainian).
- Pontari MA, Ruggieri MR. Mechanisms in prostatitis/chronic pelvic pain syndrome. The Journal of Urology. 2004;172(3):839-845. https://doi.org/10.1097/01.ju.0000136002.76898.04.
- Mehik A, Leskinen MJ, Hellstrom P. Mechanisms of pain in chronic pelvic pain syndrome: influence of prostatic inflammation. World Journal of Urology. 2003;21(2):90-94. doi: 10.1007/s00345-003-0334-3.
- Magri V, Boltri M, Cai T, et al. Multidisciplinary approach to prostatitis. Arch Ital Urol Androl. 2019;90(4):227-248. doi: 10.4081/aiua.2018.4.227.
- Wang J, Zhang B, Jiao Y, Xu Z, Qian B, Wang Q. Involvement of prostatic interstitial cells of Cajal in inflammatory cytokines-elicited catecholamines production: Implications for the pathophysiology of chronic prostatitis/chronic pelvic pain syndrome (CP/CPPS). Biochemical and Biophysical Research Communications. 2018;503(2):420-427. doi: 10.1016/j.bbrc.2018.04.050.
- Bennett MI, Smith BH, Torrance N, Lee AJ. Can pain can be more or less neuropathic? Comparison of symptom assessment tools with ratings of certainty by clinicians. Pain. 2006;122(3):289-294. doi: 10.1016/j.pain.2006.02.002.
- Zaza MM, Salem TAM, Hassanin ISF, Soliman MHA. Effect of body mass index on prostate volume and prostate-specific antigen in men over 50: A cross-sectional study. Urologia. 2023;90(2):224-229. doi: 10.1177/03915603231163349.
- Yue L, Ge Y, Wang T, Ge M, Zhang C, Zhang W. The correlation between body mass index and prostatic-related parameters in men 40 years or older in Zhengzhou. Aging Male. 2020;23(5):483-488. doi: 10.1080/13685538.2018.1530754.
- Chen J, Zhang H, Niu D, et al. The risk factors related to the severity of pain in patients with Chronic Prostatitis/Chronic Pelvic Pain Syndrome. BMC Urol. 2020;20:154. doi: 10.1186/s12894-020-00729-9.
- Romanenko VI. Validation of the national version of the DN4 questionnaire for determining the neuropathic component of pain in patients with chronic lumbosacral pain syndromes. Ukrainian Neurological Journal. 2016;(3):40-45. (in Ukrainian).
- Qian M, Shi Y, Yu M. The association between obesity and chronic pain among community-dwelling older adults: a systema–tic review and meta-analysis. Geriatr Nurs. 2021;42(1):8-15. doi: 10.1016/j.gerinurse.2020.10.017.
- Wilson RL, Taaffe DR, Newton RU, Hart NH, Lyons-Wall P, Galvão DA. Obesity and prostate cancer: A narrative review. Crit Rev Oncol Hematol. 2022;169:103543. doi: 10.1016/j.critre–vonc.2021.103543.
- Leisegang K, Sengupta P, Agarwal A, Henkel R. Obesity and male infertility: Mechanisms and management. Andrologia. 2021;53(1):e13617. doi: 10.1111/and.13617.
- Gharaei H, Gholampoor N. The Role of Interventional Pain Management Strategies for Neuropathic Pelvic Pain in Endometriosis. Pain Physician. 2023;26(5):E487-E495.
- Hedelin H. The chronic prostatitis/chronic pelvic pain syndrome and pain catastrophizing: a vicious combination. Scand J Urol Nephrol. 2012;46(4):273-278. doi: 10.3109/00365599.2012.669403.
- Carey ET, As-Sanie S. New developments in the pharmacotherapy of neuropathic chronic pelvic pain. Future Sci OA. 2016;2(4):FSO148. doi: 10.4155/fsoa-2016-0048.
- Gish B, Langford B, Sobey C, et al. Neuromodulation for the management of chronic pelvic pain syndromes: A systematic review. Pain Pract. 2024;24(2):321-340. doi: 10.1111/papr.13295.