Журнал «Травма» Том 27, №2, 2026
Вернуться к номеру
Особливості лікування остеопенії в пацєнтів із сечокам’яною хворобою
Авторы: O.D. Nikitin (1), I.A. Kordubailo (1, 2), O.I. Nishkumay (1, 3, 4), H.D. Reznikov (1), Mike K.S. Chan (3, 4), D.Ye. Klokol (3, 4)
(1) - Bogomolets National Medical University, Kyiv, Ukraine
(2) - Kyiv Regional Clinical Hospital, Kyiv, Ukraine
(3) - European Wellness Biomedical Group, Edenkoben, Germany — Kota-Kinabalu, Malaysia
(4) - European Wellness Academy, Edenkoben, Germany — Kota-Kinabalu, Malaysia
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
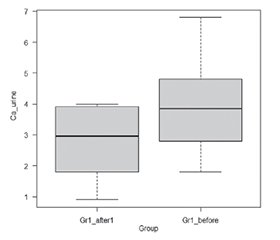
Актуальність. Cечокам’яна хвороба (СКХ) — поширене поліетіологічне урологічне захворювання із багатофакторним патогенезом, що характеризується утворенням кристалізованих структур у сечовивідних шляхах. Різні типи кристалурії (наприклад, оксалатна, кальційфосфатна та сечокисла) слугують основою розвитку каменів, і визначення конкретного типу шляхом метаболічної оцінки є критичним кроком у персоналізованому лікуванні. Це не тільки обумовлює профілактичні стратегії лікування СКХ, але й має важливі наслідки для супутніх захворювань, зокрема остеопенії та остеопорозу, за яких метаболізм кальцію і особливості екскреції з сечею є центральними для прийняття терапевтичних рішень. Мета: оцінити ефективність та безпеку комбінованих препаратів кальцію в лікуванні остеопенії в пацієнтів із СКХ, із комплексною оцінкою мінеральної щільності кісткової тканини, маркерів ремоделювання кісток, остеопонтину, FGF23 та транспорту солей. Матеріали та методи. Дослідження проводилося на базі урологічного відділення Національного медичного університету імені O.O. Богомольця (Свято-Михайлівська клінічна лікарня, м. Київ) у межах наукової роботи кафедри «Оптимізація ведення хворих на уролітіаз із супутнім остеопорозом» (номер державної реєстрації 0125U000958). Виконано порівняльну оцінку мінеральної щільності кісткової тканини, показника якості кісткової тканини (TBS) у пацієнтів із та без СКХ на базі Українського центру остеопорозу (ДУ «Інститут геронтології імені Д.Ф. Чеботарьова Національної академії медичних наук України», м. Київ, Україна). Рентгенівську абсорбціометрію проведено на приладі Hologic Discovery. Для оцінки TBS було використано програмне забезпечення TBS iNsight, розроблене компанією Medimaps (Бордо, Франція). Параметри транспорту солей, рівні остеопонтину й FGF23 визначали в сертифікованій лабораторії за допомогою імуноферментного аналізу. У дослідженні взяли участь 104 пацієнти: 21 чоловік (20,19 %) та 83 жінки (79,81 %). Для оцінки ефективності й безпеки комбінованих препаратів, що містять солі цитрату кальцію, вітамін D3 та вітамін K2, учасників було розділено на групи: група G1 включала 14 пацієнтів без СКХ з остеопенією (усі жінки), група G2 — 20 осіб із СКХ та остеопенією (13 жінок та 7 чоловіків). Результати. Результати цього дослідження підкреслюють важливість оцінки параметрів транспорту солей у нирках і проведення ультразвукового дослідження нирок перед початком лікування остеопенії, щоб виявити порушення канальцевого транспорту та наявність СКХ. Висновки. Застосування солей цитрату кальцію з додаванням вітамінів D3 та K2 виявляється корисним при остеопенії, особливо при переважній оксалатурії. І навпаки, пацієнтам із кальціурією, зокрема за наявності встановленої СКХ, слід уникати прийому кальцію та замінювати його тіазидними діуретиками відповідно до урологічних рекомендацій.
Background. Nephrolithiasis (NL) is a common polyetiological urological disease with a multifactorial pathogenesis, characterized by the formation of crystallized structures within the urinary tract. Different types of crystaluria (e.g., oxalate, calcium, phosphate, and uric acid) serve as niduses for stone development, and identifying the specific type of crystaluria through metabolic evaluation is a critical step in personalized management. This profiling not only guides preventive strategies for NL but also has important implications for comorbid conditions such as osteopenia and osteoporosis, where calcium metabolism and urinary excretion patterns are central to therapeutic decision-making. The aim of the study was to evaluate the efficacy and safety of combined calcium citrate salts, vitamin D3, and vitamin K2 in the treatment of osteopenia in patients with NL, with a comprehensive assessment of bone mineral density, bone turnover markers and urinary salt transport. Materials and methods. The study was conducted at the Urology Department of Bogomolets National Medical University, Kyiv, at St. Michael’s Clinical Hospital of Kyiv, within the framework of the research project “Optimization of the management of patients with urolithiasis and concomitant osteoporosis” (state registration number 0125U000958). A comparative assessment of bone mineral density and trabecular bone score (TBS) in patients with and without NL was performed at the Ukrainian Osteoporosis Center, State Institution “D.F. Chebotarev Institute of Gerontology of the National Academy of Medical Sciences of Ukraine”, Kyiv, Ukraine. Dual-energy X-ray absorptiometry was carried out using the Hologic Discovery system. TBS was evaluated by means of the TBS iNsight software developed by Medimaps (Bordeaux, France). Salt transport parameters, osteopontin, bone markers turnover, and FGF23 were assessed in a certified laboratory by enzyme-linked immunosorbent assay. A total of 104 patients were enrolled in the study, including 21 men (20.19 %) and 83 women (79.81 %). To evaluate the efficacy and safety of combined calcium citrate salts, vitamin D3, and vitamin K2, participants were divided into groups: group G1 included 14 patients without NL with osteopenia (all women), group G2 consisted of 20 participants with nephrolithiasis and osteopenia (13 women and 7 men). Results. The results of the present study underscore the importance of assessing renal salt transport parameters and performing renal ultrasonography prior to initiating osteopenia treatment, in order to identify tubular transport abnormalities and the presence of nephrolithiasis. Conclusions. The use of combined calcium citrate salts supplemented with vitamin D3 and vitamin K2 appears to be beneficial in osteopenia, especially in predominant oxalaturia. Conversely, in patients with calciuria, particularly in the presence of established nephrolithiasis, calcium supplementation should be avoided and replaced with thiazide diuretics in accordance with urological guidelines.
сечокам’яна хвороба; остеопенія; оксалатурія; кальціурія
nephrolithiasis; osteopenia; oxalaturia; calciuria