Журнал «Травма» Том 27, №2, 2026
Вернуться к номеру
Порівняльний аналіз результатів зворотного ендопротезування плечового суглоба з дефектами суглобової поверхні лопатки: огляд літератури
Авторы: Євсєєнко В.Г. (1), Зазірний І.М. (1, 2), Левицький Є.А. (1, 3), Бородюк Д.В. (1, 2)
(1) - Клінічна лікарня «Феофанія» ДУС, м. Київ, Україна
(2) - Національний університет охорони здоров’я України імені П.Л. Шупика, м. Київ, Україна
(3) - Національний медичний університет імені О.О. Богомольця, м. Київ, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
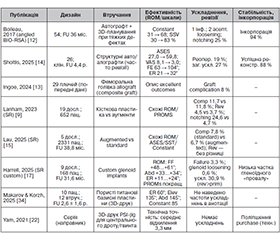
Актуальність. Ендопротезування плечового суглоба є одним із найбільш ефективних методів лікування патологій, що супроводжуються вираженим больовим синдромом та значним обмеженням функції верхньої кінцівки. Дефекти гленоїда часто супроводжують патології плечового суглоба та можуть виявлятися у значної частки пацієнтів, яким виконується зворотне ендопротезування. Вони ускладнюють стабільну фіксацію опорної пластини та підвищують ризик нестабільності гленоїдального компонента, тому оптимальне передопераційне планування і вибір методу реконструкції гленоїда є важливими для забезпечення задовільних довготривалих результатів. Мета: узагальнити та проаналізувати сучасні наукові дані щодо результатів зворотного ендопротезування плечового суглоба у пацієнтів із дефектами суглобової поверхні лопатки, з акцентом на біомеханічні передумови стабільності гленоїдального компонента та вибір оптимальної реконструктивної тактики. Матеріали та методи. Проведено огляд 212 публікацій в базі PubMed за період 2016–2026 рр. Остаточно відібрано та проаналізовано 16 публікацій. Застосовано методи аналітичної та описової статистики. Результати. Аналіз літератури свідчить, що дефекти гленоїда істотно впливають на первинну стабільність опорної пластини та довготривале виживання імпланта. Кісткова реконструкція (автотрансплантати, алотрансплантати, BIO RSA) забезпечує відновлення кісткового запасу та може супроводжуватися високими показниками інкорпорації, однак асоціюється з підвищеним ризиком ускладнень, особливо у ревізійних випадках. Металеві аугментовані опорні пластини демонструють порівнювані функціональні результати з потенційно нижчою частотою імпіджменту та втрати кісткової тканини. Пацієнт-специфічні 3D-друковані імпланти забезпечують надійну фіксацію при критичній втраті кістки гленоїда, проте потребують подальшого вивчення щодо довгострокової ефективності та економічної доцільності. Висновки. Вибір хірургічної стратегії при зворотному ендопротезуванні плечового суглоба з гленоїдальними дефектами має ґрунтуватися на детальній оцінці морфології дефекту, попередньому 3D-плануванні та індивідуалізованому підході з урахуванням анатомічних і біомеханічних особливостей пацієнта.
Background. Shoulder replacement is considered one of the most effective surgical methods for treating pathologies associated with persistent pain and significant functional limitation of the upper limb. Glenoid defects frequently accompany shoulder joint disorders and may be present in a substantial proportion of patients undergoing reverse total shoulder arthroplasty. They complicate stable fixation of the baseplate and increase the risk of glenoid component instability; therefore, optimal preoperative planning and appropriate selection of the glenoid reconstruction method are essential to achieve satisfactory long-term outcomes. The aim of this study was to summarize and analyze current evidence regarding the outcomes of reverse total shoulder arthroplasty in patients with glenoid articular surface defects, with particular emphasis on the biomechanical determinants of glenoid component stability and the selection of appropriate reconstructive strategies. Materials and methods. A review of 212 publications indexed in the PubMed database from 2016 to 2026 was conducted. Sixteen publications were selected and analyzed. Methods of analytical and descriptive statistics were applied. Results. The reviewed studies indicate that glenoid bone defects significantly affect primary baseplate fixation and long-term implant survival. Bone reconstruction techniques (autografts, allografts, and BIO-RSA) can restore bone stock and achieve high incorporation rates but are associated with increased risk of complication, particularly in revision procedures. Metallic augmented baseplates demonstrate comparable functional outcomes with a potentially lower incidence of impingement and bone loss. Patient-specific 3D-printed implants provide reliable fixation in cases of critical glenoid bone loss; however, long-term clinical data and cost-effectiveness analyses remain limited. Conclusions. The management of glenoid bone defects in reverse total shoulder arthroplasty should be based on accurate assessment of defect morphology, meticulous 3D preoperative planning, and an individualized approach that accounts for patient-specific anatomical and biomechanical factors.
огляд; ендопротезування плечового суглоба; 3D-моделювання; адитивні технології; дефект гленоїда
review; shoulder arthroplasty; 3D modeling; additive technologies; glenoid defect