Журнал «Травма» Том 27, №2, 2026
Вернуться к номеру
Порівняльний аналіз результатів застосування сегментарної кісткової алопластики та індивідуального модульного ендопротезування
Авторы: Головіна Я.О. (1), Малик Р.В. (2)
(1) - Черкаська медична академія, м. Черкаси, Україна
(2) - Харківський національний медичний університет, м. Харків, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
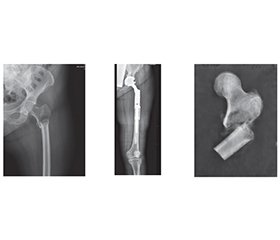
Актуальність. Питання вибору оптимального матеріалу для заміщення сегментарних післярезекційних дефектів довгих кісток залишається дискусійним упродовж багатьох десятиліть. За останні роки проведено численні порівняльні дослідження, у результаті яких виокремлено дві основні стратегії — біореконструкцію та індивідуальне модульне ендопротезування. Мета: провести порівняльний статистичний аналіз результатів біореконструкції з сегментарними алоімплантатами та індивідуального модульного ендопротезування для заміщення післярезекційних дефектів довгих кісток. Матеріали та методи. Для проведення дослідження було обрано та проаналізовано дані 40 пацієнтів з пухлинними ураженнями довгих кісток. У пацієнтів було діагностовано злоякісні пухлини довгих кісток з локалізацією у стегнових та великогомілкових кістках. Усіх пацієнтів було розподілено на 2 групи залежно від виду виконаних оперативних втручань: основна група (16 пацієнтів) — застосовано сегментарну кісткову алопластику, порівняльна група (24 пацієнти) — проведено індивідуальне ендопротезування. Функціональні результати органозберігального хірургічного лікування пацієнтів обох груп оцінювали з використанням шкали MSTS. Ускладнення після оперативних утручань оцінювалися за класифікацією E. Henderson зі співавт. Матеріали дослідження були статистично оброблені з використанням методів параметричного і непараметричного аналізу. Статистичний аналіз проводився з використанням програми Statistica 10 (StatSoft Inc.). Результати. У результаті аналізу кількості ускладнень, що відзначалися в обох групах пацієнтів, можна відмітити, що інфекційні ускладнення в основній групі (використання кісткової алопластики) були більш рідкими (6,3 %), ніж у порівняльній групі (застосування ендопротезування) (12,5 %), хоча без статистично вірогідної різниці (критерій 2 Пірсона = 0,95, р = 0,33, p > 0,05). Така ж ситуація спостерігається із V типом ускладнень у вигляді локальних (місцевих) рецидивів пухлини: незважаючи на більший відсоток такого типу ускладнень в основній групі (37,5 %, n = 16), порівняно з контрольною групою із показником 12,5 % (n = 24) відсутня статистично вірогідна різниця (критерій 2 Пірсона = 3,44, р = 0,06, p > 0,05). Висновки. Аналіз випадків ускладнень в обох групах дозволив дійти висновку, що інфекційні ускладнення у разі застосування кісткової алопластики зустрічалися рідше, ніж у разі використання ендопротезування для заміщення післярезекційних дефектів довгих кісток. Обидві методики заміщення післярезекційних сегментарних дефектів довгих кісток мають призначатися за чіткими показаннями з урахуванням багатьох факторів (від локальних характеристик, морфологічного виду пухлини, довжини резекції до прогнозу виживаності у разі злоякісних пухлин та методів комбінованого лікування).
Background. The issue of choosing the optimal material for replacing segmental post-resection defects of long bones has remained controversial for many decades. In recent years, numerous comparative studies have been conducted, resulting in the identification of two main strategies: bioreconstruction and modular, or custom-made, replacement. The purpose is to conduct a comparative statistical analysis of the results of bioreconstruction with segmental allografts and modular, custom-made endoprosthesis replacement for post-resection defects of long bones. Materials and methods. For the study, data from 40 patients with tumour lesions of long bones were selected and analysed. The participants were diagnosed with malignant tumours of long bones located in the femur and tibia. All patients were divided into two groups depending on the type of surgical intervention performed: in the main one (n = 16), segmental bone allograft was used, and the comparative group (n = 24) underwent custom-made replacement. The functional results of limb-salvage surgery of patients in both groups were assessed using the MSTS score. Complications after surgical interventions were assessed according to the classification of E. Henderson et al. The research materials were statistically processed using parametric and non-parametric analysis methods. Statistical analysis was performed using Statistica 10 (StatSoft Inc). Results. As a result of analysing the number of complications observed in both groups of patients, it can be noted that infectious complications in the main group (use of bone allograft) were less frequent (6.3 %) than in the comparative one (endoprosthesis replacement) (12.5 %), although without a statistically significant difference (Pearson’s 2 criterion = 0.95, p = 0.33, p > 0.05). The same situation is observed with type V complications in the form of local (regional) tumour recurrence: despite a higher percentage of these complications in the main group (37.5 %) compared to the control one (12.5 %), there is no statistically significant difference (Pearson’s criterion = 3.44, p = 0.06, p > 0.05). Conclusions. Analysis of complications in both groups led to the conclusion that infectious complications were less common with bone allograft than with endoprosthesis replacement for post-resection defects of long bones. Both techniques for replacing post-resection segmental defects of long bones should be used according to clear indications, taking into account many factors (from local characteristics, morphological type of tumour, length of resection to survival prognosis in case of malignant tumours and methods of combined treatment).
кісткова алопластика; індивідуальне модульне ендопротезування; кісткова онкологія
bone allograft; modular, custom-made endoprosthesis replacement; bone tumour