Статтю опубліковано на с. 183-187
Вступ
Синдром Екбома, або синдром неспокійних ніг (СНН), — захворювання, що відноситься до групи рухових розладів, є актуальною проблемою медицини та характеризується непереборним бажанням рухати ногами з метою полегшення неприємних відчуттів [1]. СНН присвячено багато робіт, виявлені окремі варіанти синдрому, установлені «маскуючі» стани, що нагадують СНН, зокрема діабетична поліневропатія (ДПН), проте він надалі залишається «тіньовим» феноменом, про який мало відомо, і тому не проводиться адекватне лікування [2]. Слід зазначити, що скарги на біль, неприємні відчуття, неспокій у ногах наявні і у хворих із ДПН, у частини з яких стандартна терапія болю та неприємних відчутів не дає бажаного ефекту. Ймовірно, така резистентність до лікування проявів ДПН зумовлена власне СНН, симптоматика якого маскується поліневропатією. Тому й необхідна чітка діагностика СНН у хворих із ДПН із метою призначення адекватної терапії, а значить і покращення якості життя пацієнтів [11, 13].
Діагноз СНН установлюють за критеріями Міжнародної дослідницької групи із вивчення СНН, а саме: 1) непереборна потреба рухати ногами з метою полегшення неприємних відчуттів у них; 2) симптоми наростають або погіршуються під час спокою; 3) неприємні відчуття частково або повністю усуваються при рухах; 4) потреба в русі або неприємні відчуття погіршуються або виникають тільки вночі.
Додатковими критеріями патології є: 1) періодичні рухи кінцівками під час сну; 2) наявність СНН у сімейному анамнезі; 3) ефективність допамінергічних препаратів; 4) розлади сну [2].
Захворювання часто супроводжується безсонням. Пацієнти скаржаться на утруднене засинання, неспокійний нічний сон із частими пробудженнями [4]. Хронічне безсоння може призвести до вираженої денної сонливості і зменшення працездатності. СНН також впливає на можливість брати участь у таких видах соціальної активності, що вимагають нерухомості, спокою [1, 14].
Застосування критеріїв Міжнародної класифікації розладів сну (ICSD) дозволяє врахувати час виникнення симптомів та їх вплив на якість життя пацієнта:
1) легка форма: симптоми виникають епізодично, не викликають істотного порушення засинання, не погіршують якість життя вдень;
2) помірна форма: симптоми виникають не частіше 2 разів на тиждень, засинання й підтримання сну помірно порушено, якість життя вдень страждає помірно;
3) тяжка форма: симптоми виникають частіше 2 разів на тиждень, засинання та підтримання сну різко порушені, виражене погіршення якості життя вдень через сонливість і власне неприємні відчуття в кінцівках [8].
Лікування легких форм СНН може спочатку бути немедикаментозним і включати такі заходи: гігієну сну, помірну фізичну активність, інтенсивне розтирання або масаж ніг перед сном, гарячі або холодні ніжні ванни, розумову активність, що потребує значної уваги, застосування фізіотерапевтичних процедур.
Медикаментозні методи застосовуються для лікування помірних і тяжких форм СНН. Згідно з останніми рекомендаціями з лікування СНН, препаратами вибору є неерготамінові агоністи дофамінових рецепторів (праміпексол і ропінірол). При лікуванні СНН потрібно дотримуватися таких принципів: застосування мінімально активних доз препаратів; частою є необхідність тестування декількох препаратів із метою вибору найбільш ефективного в кожному конкретному випадку; комбінація препаратів із різним механізмом дії може дати кращий ефект, ніж монотерапія [7, 9].
Метою дослідження було вивчення ефективності седативно-снодійного препарату, що містить зопіклон та ряд рослинних середників, у поєднанні з праміпексолом у хворих на ДПН, коморбідну із СНН.
Матеріали та методи
Було проведено комплексне обстеження 46 хворих із СНН на фоні ДПН, які перебували на стаціонарному лікуванні в ендокринологічному відділенні ОКЛ м. Івано-Франківська. Середній вік хворих становив 52,83 ± 1,46 року, рівень глікозильованого гемоглобіну — 9,51 ± 0,62 %.
Усі хворі раніше отримували стандартне лікування ДПН (корекція глікемії, дисліпідемії, α-ліпоєва кислота, бенфотіамін, актовегін) [5], а з метою купірування больового синдрому, асоційованого з рухами ногами в стані спокою, особливо вночі, пацієнти отримували габапентин із титрацією дози, починаючи з 0,6 г, досягаючи 2,4 г на добу, що отримували впродовж 10 днів, не відмічаючи покращення стану.
Залежно від призначеної схеми лікування хворі були рандомізовані на 2 групи: 24 пацієнти І групи отримували праміпексол у дозі 0,75 мг на добу протягом 2 тижнів, 22 хворі ІІ групи — праміпексол 0,75 мг на добу та зопіклон у комбінації із седативними рослинними середниками — настоєм пустирника, шишками хмелю, олією м’ятною — в дозі 4 мл ввечері перед сном протягом 2 тижнів.
Під час роботи використано клінічні, включаючи оцінку скарг хворих, неврологічного статусу, та електрофізіологічні методи дослідження. Для встановлення діагнозу ДПН застосовували шкалу нейропатичного симптоматичного рахунку для оцінки суб’єктивної симптоматики, для об’єктивної оцінки симптоматики ураження периферичних нервів застосовували шкалу нейропатичного дисфункціонального розрахунку. Для визначення ступеня ураження периферичних нервів проводили стимуляційну електронейроміографію. Для виявлення СНН застосовували критерії, запропоновані міжнародною групою з вивчення СНН (IRLSG, 2003). Крім того, використовували шкалу оцінки ступеня тяжкості СНН, шкалу сонливості Epworth, анкету бальної оцінки суб’єктивних характеристик сну.
Міжнародну шкалу СНН становлять 10 запитань, що включає оцінку: 1) дискомфорту в ногах (0–4 бали); 2) необхідність рухатися (0–4 бали); 3) зменшення дискомфорту в ногах при рухах (0–4 бали); 4) розладів сну (0–4 бали); 5) втоми та сонливості (0–4 бали); 6) частоти виникнення симптомів СНН (0–4 бали); 7) ступеня тяжкості СНН самим пацієнтом (0–4 бали); 8) середньої тривалості симптомів СНН протягом дня (0–4 бали); 9) впливу симптомів СНН на виконання щоденних сімейних, домашніх, соціальних, навчальних обов’язків (0–4 бали); 10) розладів настрою: агресивність, депресія, пригніченість, занепокоєння (0–4 бали). Сума балів за шкалою визначає ступінь тяжкості СНН: дуже тяжкий (31–40 балів); тяжкий (21–30 балів); помірний (11–20 балів); легкий ступінь (1–10 балів); немає (0 балів).
Шкала бальної оцінки суб’єктивних характеристик сну включає 6 самостійних оціночних запитань (час засинання, кількість нічних пробуджень, тривалість сну, кількість сновидінь, якість сну, якість ранкового пробудження) з використанням 5 категорій відповідей від 1 — дуже погано до 5 — відмінно.
Шкала сонливості Epworth широко використовується для вивчення впливу сну на повсякденне життя. Включає 8 запитань, що мають 4 варіанти відповідей від 0 — немає симптомів до 3 — максимальна тяжкість.
Опитування проводилося до та через 3 тижні після лікування.
Для об’єктивного судження про ступінь вірогідності результатів дослідження застосовано статистичні методи аналізу отриманих результатів із використанням пакета статистичного аналізу даних Statistica (StatSoft, Inc.) та MS Excel. При проведенні статистичної обробки використовували параметричні та непараметричні методи аналізу: обчислювали середню арифметичну величину (М), стандартну похибку середнього (m), рівень значущості (р) перевірки статистичних гіпотез.
Результати та їх обговорення
Усі хворі скаржилися на неприємні відчуття в ногах, що супроводжувалися поколюванням, свербінням, печією і полегшувалися після рухів ногами. Ці скарги виникали переважно ввечері, у стані спокою та вночі. Хворі описували ці відчуття як неможливість знайти ногам місце, неспокій у них. Дані скарги порушували сон і тим самим викликали денну сонливість, знижуючи працездатність хворих, а отже і якість їх життя.
При опитуванні пацієнтів за міжнародною шкалою СНН були виявлені такі результати: у 34 — помірний (17,23 ± 1,24 бала), у 12 — тяжкий (25,55 ± 1,98 бала) ступінь СНН (р < 0,05).
Хворих із помірним ступенем тяжкості турбували порушення сну, зокрема утруднене засинання, часті пробудження, недостатній сон і сонливість вдень, парестезії та болі в нижніх кінцівках, рухи ногами уві сні.
При тяжкому ступені СНН до вищенаведених скарг приєднувалась необхідність ходити вночі. Крім того, ці скарги з’являлися не тільки в лежачому положенні, а й при тривалому сидінні.
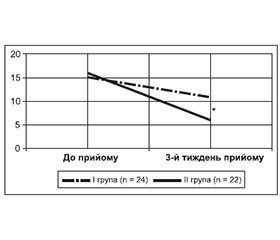
Після лікування у хворих обох груп спостерігалося зменшення частоти рухів кінцівками під час сну, парестезій і болів у ногах, знизилася необхідність у ходьбі вночі, тобто у всіх пацієнтів відбулися незначні позитивні зміни (p > 0,05), проте на покращення сну ефективніше впливало лікування в ІІ групі (p < 0,05).
При опитуванні хворих за шкалою оцінки суб’єк-тивних проявів сну виявлено, що на фоні лікування такі симптоми, як кількість нічних пробуджень і тривалість сну, покращилися в обох групах порівняно з показниками до лікування (p < 0,05), проте час засинання та якість сну поліпшилися на фоні комбінованої терапії праміпексолом і зопіклоном (p < 0,05) (табл. 2). Підвищення якості ранкового пробудження з більшою частотою відмічали хворі ІІ групи порівняно з показниками до лікування (p < 0,05). На кількість сновидінь запропонована нами терапія істотно не впливала в жодній групі (p > 0,05).
/185.jpg)
При вивченні динаміки даних шкали сонливості Epworth виявлено, що на 3-й тиждень лікування праміпексолом та зопіклоном денна сонливість у хворих зменшилася (p < 0,05) і за шкалою становила 7,34 ± 0,35 бала, що відповідає нормальному сну (р > 0,05); у хворих І групи після лікування цей показник змінився не суттєво (р > 0,05) і становив 12,00 ± 1,76 бала, що свідчить про виражену денну сонливість та потребує призначення додаткової терапії.
/186.jpg)
Частина хворих (45,23 %) такі симптоми, як порушення сну, неспокій у ногах, відчували за декілька років до розвитку цукрового діабету. Самостійно приймали рослинні седативні середники, що не давали ефекту. Зверталися до лікарів-терапевтів, неврологів, психоневрологів: призначалися транквілізатори, антидепресанти, що покращували стан несуттєво. На такий симптом, як денна сонливість, що є майже облігатним, особливо й не звертали уваги, хоча він має насторожувати лікаря щодо можливого СНН. Це серйозний компонент зниження денної активності та порушення якості життя [3]. Труднощі засинання й часті прокидання серед ночі від неприємних відчуттів у ногах є кардинальними симптомами СНН. Під час проведеного нами дослідження виявлено, що ефективнішими засобами в лікуванні СНН є агоністи дофамінових рецепторів, а у поєднанні зі снодійними засобами вдається покращити сон хворих, зменшити відчуття денної сонливості, а цим самим покращити працездатність і якість життя хворих.
Висновки
Доведена ефективність застосування праміпексолу у хворих на ДПН, поєднаного із СНН, використання якого впливало на зменшення частоти рухів кінцівками під час сну, парестезій і болів нижніх кінцівок, унаслідок чого зменшувалася кількість нічних пробуджень. При поєднаному застосуванні праміпексолу з зопіклоном в комбінації із рослинними середниками (настій пустирника, шишки хмелю, олія м’ятна), окрім зменшення кількості рухів ногами, виявлено покращення сну, а саме скорочення часу засинання пацієнтів, зниження кількості нічних пробуджень, підвищення якості ранкового пробудження та денної працездатності.
Список литературы
1. Бузунов Р.В. Синдром беспокойных ног: Учебное пособие для врачей ФГБУ «Клинический санаторий «Барвиха» / Р.В. Бузунов, Е.В. Царева. — М., 2011. — 27 с.
2. Зарецкий М.М. Синдром беспокойных ног: недооцененная проблема и современные возможности фармакотерапии / М.М. Зарецкий, Н.М. Черникова // Новости медицины и фармации. — 2011. — № 10. — С. 18-19.
3. Московко С.П. Синдром неспокійних ніг в осіб старшого та похилого віку: недооцінений та недолікований «тіньовий» феномен / С.П. Московко, Л.Н. Желиба, Г.С. Московко // Нейро News. — 2011. — № 2(1). — С. 12-16.
4. Результаты российского мультицентрового исследования эффективности и безопасности мелаксена (мелатонин) для лечения нарушений сна у пациентов с хронической церебральной сосудистой недостаточностью / М.Г. Полуэктов, Я.И. Левин, А.Н. Бойко и др. // Журнал неврологии и психиатрии имени С.С. Корсакова. — 2012. — Т. 112, № 9. — С. 45-52.
5. Про затвердження протоколів надання медичної допомоги при цукровому діабеті 2 типу. Наказ Міністерства охорони здоров’я від 21.12.2012 № 1118. — К., 2012. — 245 с.
6. Allen R.P. Pregabalin versus pramipexole for restless legs syndrome / R.P. Allen // N. Engl. J. Mеdicine. — 2014. — № 21. — Р. 50-51.
7. Chokroverty S. Therapeutic dilemma for restless legs syndrome / S. Chokroverty // N. Engl. J. Medicine. — 2014. — № 7. — Р. 667-668.
8. Periodic leg movements are associated with reduced sleep quality in older men: the MrOS Sleep Study / D.M. Claman, S.K. Ewing, S. Redline et al. // J. Clin. Sleep Med. — 2013. — № 9(11). — Р. 1109-1117.
9. Comella C.L. Treatment of restless legs syndrome / C.L. Comella // Neurotherapeutics. — 2014. — № 11(1). — Р. 177-187.
10. Neurocognitive function in patients with idiopathic Restless Legs Syndrome before and after treatment with dopamine-agonist / A. Galbiati, S. Marelli, E. Giora et al. // International Journal of psychophysiology. — 2014. — № 14. — Р. 57-65.
11. The long-term treatment of restless legs syndrome / Willis-Ekbom disease: evidence-based guidelines and clinical consensus best practice guidance: a report from the International Restless Legs Syndrome Study Group / D. Garcia-Borreguero, R. Kohnen, M.H. Silber et al. // Sleep Medicine. — 2013. — № 14(7). — Р. 675-684.
12. Greco D. Restless legs syndrome and diabetes mellitus: an accidental association? / D. Greco // Recenti Prog. Medicine. — 2011. — № 102(5). — Р. 212-216.
13. Restless legs syndrome in patients with type 2 diabetes: effectiveness of pramipexole therapy / S.I. Harashima, A. Nishimura, T. Osugi et al. // BMJ Support Palliat. Care. — 2014. — № 5. — Р. 34-38.
14. Periodic Limbic Movement Disorder during Sleep as Diabetes-Related Syndrome? A Polysomnographic Study / M. Rizzi, M. Barrella, G.D. Kotzalidis et al. // ISRN Endocrinology. — 2011. — № 36. — Р. 203-207.
15. Efficacy and tolerability of pramipexole for the treatment of primaryrestless leg syndrome: a meta-analysis of randomized placebo-controlled trials / W. Zhang, Y. Wang, S.Y. Cong et al. // Neuropsychiatr Diseases Treatment. — 2013. — № 9. — Р. 35-43.
/186.jpg)

/185.jpg)