Резюме
Актуальність. Краніоорбітальні новоутворення включають широкий спектр доброякісних та злоякісних пухлин та є маловивченою проблемою нейроофтальмології. Матеріали та методи. Проведений ретроспективний аналіз комплексного обстеження та результатів хірургічного лікування хворих із пухлинами краніоорбітальної ділянки та орбіти, госпіталізованих та оперованих у відділенні нейрохірургії № 2 Київської міської клінічної лікарні швидкої медичної допомоги з 2000 по 2015 р. Результати. Відібрано 104 хворих віком від 18 до 73 років із пухлинами краніоорбітальної ділянки та орбіти. Середній вік пацієнтів становив 46,1 року, чоловіків було 26 (23 %), жінок — 78 (77 %). Передопераційний зоровий дефіцит спостерігався у 83 (79,8 %) пацієнтів. 45 (43,2 %) пацієнтів відмічали періорбітальний біль. У 15 (14,4 %) пацієнтів не було екзофтальму, у 36 (34,6 %) відмічався м’який екзофтальм (≤ 4 мм), і у 52 (51 %) осіб — виражений екзофтальм (> 4 мм). Окорухові порушення виявлено в 32 (30 %) пацієнтів, звуження полів зору — у 15 (24 %) хворих. Серед гістологічних типів новоутворень відмічено: 35 (33,6 %) сфеноорбітальних менінгіом, 19 (18,2 %) кавернозних гемангіом, 9 (8,6 %) гліом зорового нерва, 8 (7,6 %) менінгіом оболонки зорового нерва, 2 (1,9 %) менінгосаркоми, 5 (4,8 %) шванном, 4 (3,8 %) нейрофіброми, 4 (3,8 %) гемангіоперицитоми, 5 (4,8 %) плеоморфних аденом, 4 (3,8 %) аденокарциноми слізної залози, 3 (2,8 %) злоякісні лімфоми орбіти, 3 (2,8 %) метастази, 3 (2,8 %) псевдопухлини. Тривалість симптомів у пацієнтів коливалася від 2 до 92 місяців (у середньому — 11 місяців). Висновки. Досягнення нейровізуалізації значно полегшили діагностику пухлин краніоорбітальної ділянки та орбіти. У кожному разі підозри на об’ємне утворення краніоорбітальної ділянки та орбіти обстеження повинне бути комплексним та проводитися з урахуванням сучасних рекомендацій та наявної інформації для оптимізації лікування.
Актуальность. Краниоорбитальные новообразования включают широкий спектр доброкачественных и злокачественных опухолей и являются малоизученной проблемой нейроофтальмологии. Материалы и методы. Проведен ретроспективный анализ комплексного обследования и результатов хирургического лечения больных с опухолями краниоорбитальной области и орбиты, госпитализированных и оперированных в отделении нейрохирургии № 2 Киевской городской клинической больницы скорой медицинской помощи с 2000 по 2015 г. Результаты. Отобраны 104 больных в возрасте от 18 до 73 лет с опухолями краниоорбитальной области и орбиты. Средний возраст пациентов составил 46,1 года, мужчин было 26 (23 %), женщин — 78 (77 %). Предоперационный зрительный дефицит наблюдался у 83 (79,8 %) пациентов. 45 (43,2 %) пациентов отмечали периорбитальную боль. У 15 (14,4 %) пациентов не было экзофтальма, у 36 (34,6 %) отмечался мягкий экзофтальм (≤ 4 мм), и у 52 (51 %) — выраженный экзофтальм (> 4 мм). Глазодвигательные нарушения выявлены у 32 (30 %) пациентов, сужение полей зрения — у 15 (24 %) больных. Среди гистологических типов новообразований выявлены: 35 (33,6 %) сфеноорбитальных менингиом, 19 (18,2 %) кавернозных гемангиом, 9 (8,6 %) глиом зрительного нерва, 8 (7,6 %) менингиом оболочки зрительного нерва, 2 (1,9 %) менингосаркомы, 5 (4,8 %) шванном, 4 (3,8 %) нейрофибромы, 4 (3,8 %) гемангиоперицитомы, 5 (4,8 %) плеоморфных аденом, 4 (3,8 %) аденокарциномы слезной железы, 3 (2,8 %) злокачественных лимфомы орбиты, 3 (2,8 %) метастазы, 3 (2,8 %) псевдоопухоли. Продолжительность симптомов у пациентов колебалась от 2 до 92 месяцев (в среднем — 11 месяцев). Выводы. Достижения нейровизуализации значительно облегчили диагностику опухолей краниоорбитальной области и орбиты. В каждом случае подозрения на объемное образование краниоорбитальной области и орбиты обследование должно быть комплексным и проводиться с учетом современных рекомендаций и имеющейся информации для оптимизации лечения.
Background. Cranio-orbital tumors include a wide range of benign and malignant tumors and are poorly understood problem in neuroophtalmology. Materials and methods. There was carried out the retrospective analysis of the results of surgical treatment of patients with cranio-orbital and orbital tumors hospitalized into Kyiv Municipal Clinical Emergency Hospital from 2000 till 2015. Results. We investigated 104 patients with cranio-orbital and orbital tumors. The average age of patients was 46.1 years. There were 26 (23 %) men and 78 (77 %) women. Preoperative visual deficit was observed in 83 (79.8 %) patients. 45 (43.2 %) patients had periorbital pain. 15 (14.4 %) patients had no proptosis, 36 (34.6 %) had mild proptosis (≤ 4 mm), and 52 (51 %) had severe proptosis (> 4 mm). Ocular motions were affected in 32 (30 %) patients, defect of visual fields was found in 15 (24 %) patients. There were different histological types of tumors. They included sphenoorbital meningiomas in 35 (33.6 %), cavernous hemangioma in 19 (18.2 %), optic-nerve gliomas in 9 (8.6 %), optic nerve sheath meningioma in 8 (7.6 %), meningosarcomas in 2 (1.9 %), schwanomas in 5 (4.8 %), neurofibromas in 4 (3.8 %), hemangiopericytomas in 4 (3.8 %), pleomorphic adenomas in 5 (4.8 %), adenocarcinomas of lacrimal gland in 4 (3.8 %), malignant lymphomas of the orbit in 3 (2.8 %), orbital metastases 3 (2.8 %), orbital inflammation in 3 (2.8 %) cases. Duration of symptoms in patients ranged from 2 to 92 months (average 11 months). Conclusions. Modern achievements in neuroimaging improve diagnosis of cranio-orbital and orbitaltumors. In every case of suspicion of cranio-orbital and orbital tumor the examination should be comprehensive and take into account the current guidelines and available information to optimize treatment.
Вступ
Орбітальні новоутворення включають широкий спектр доброякісних і злоякісних пухлин.
За даними Науково-дослідного інституту очних хвороб імені Гельмгольца, частота пухлин орбіти становить 27–30 осіб на 100 000 населення, у 80,3 % спостережень вони є доброякісними і в 94,5 % — первинними [1].
У Данії J. Johansen et al. проаналізували частоту пухлин орбіти за 24-річний період, що становила в середньому 80 випадків на рік. Відзначено переважання первинних доброякісних пухлин. Серед злоякісних новоутворень у дорослих у 43 % спостережень виявлено первинний процес, вторинний — у 48 %, метастази в орбіту — у 9 %. У дитячому віці відзначено явне переважання первинних злоякісних пухлин (65 % спостережень) [12].
J.A. Shields et al. на підставі аналізу 1264 хворих різного віку з новоутвореннями краніоорбітальної ділянки (КОД) виявили доброякісні новоутворення в 64 % випадків, злоякісні — у 36 %, причому в дитячому віці їх частота менша (20 % спостережень), ніж у похилому і старечому (58 % випадків) [18].
Необхідність вивчення поширеності, особливостей перебігу різних пухлин і псевдопухлин КОД та орбіти, розробки методів лікування для досягнення оптимальних результатів лікування пацієнтів із підозрою на орбітальне новоутворення є нагальною проблемою [3, 4].
Розуміння особливостей діагностики та клінічного перебігу пухлин даної локалізації є необхідним у неврологічній практиці, адже саме це нерідко допомагає спеціалістам, які виявляють новоутворення КОД та орбіти.
Матеріали та методи
Проведено аналіз комплексного обстеження та результатів хірургічного лікування хворих із пухлинами КОД та орбіти, госпіталізованих та оперованих у відділенні нейрохірургії № 2 Київської міської клінічної лікарні швидкої медичної допомоги з 2000 по 2015 р. Відбір пацієнтів для включення їх у дослідження проводився на підставі даних клінічного, нейроофтальмологічного та променевого обстежень. Необхідною умовою була наявність первинної або вторинної пухлини з розташуванням у порожнині орбіти та зоровому каналі. Усім хворим до операції проводилися загальноклінічний і неврологічний огляд, офтальмологічне обстеження, комп’ютерна томографія (КТ) або магнітно-резонансна томографія (МРТ) орбіти і головного мозку. У всіх випадках проведено гістологічну діагностику. Використовували модифіковану класифікацію орбітальних пухлин і псевдопухлин. Діагноз у кожному разі був віднесений до однієї з категорій з основних груп новоутворень [18]. Статистична обробка даних проводилася з використанням комп’ютерної програмної системи Statistica for Windows (версія 8.0).
Результати
Із 2000 по 2015 рік відібрано 104 хворих віком від 18 до 73 років із пухлинами КОД та орбіти. Середній вік пацієнтів становив 46,1 року, чоловіків було 26 (23 %), жінок — 78 (77 %). Переважали особи до пенсійного віку — 90 (86,5 %). Передопераційний зоровий дефіцит виявлений у 83 (79,8 %) пацієнтів. 45 (43,2 %) пацієнтів відмічали періорбітальний біль. У 15 (14,4 %) пацієнтів не було екзофтальму, у 36 (34,6 %) відмічався м’який екзофтальм (≤ 4 мм), і в 52 (51 %) — виражений екзофтальм (> 4 мм). Окорухові порушення виявлені в 32 (30 %) пацієнтів, звуження полів зору — у 15 (24 %) хворих. Тривалість симптомів у пацієнтів коливалася від 2 до 92 місяців (у середньому — 11 місяців).
Серед гістологічних типів новоутворень виявлено: 35 (33,6 %) сфеноорбітальних менінгіом (СОМ), 19 (18,2 %) кавернозних гемангіом, 9 (8,6 %) гліом зорового нерва (ЗН), 8 (7,6 %) менінгіом оболонки зорового нерва, 2 (1,9 %) менінгосаркоми, 5 (4,8 %) шванном, 4 (3,8 %) нейрофіброми, 4 (3,8 %) гемангіоперицитоми, 5 (4,8 %) плеоморфних аденом, 4 (3,8 %) аденокарциноми слізної залози, 3 (2,8 %) злоякісні лімфоми орбіти, 3 (2,8 %) метастази, 3 (2,8 %) псевдопухлини.
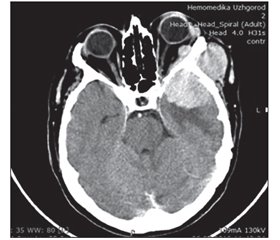
СОМ (35 спостережень) належать до вторинних орбітальних пухлин, але вони найбільш часто спостерігаються серед пацієнтів із пухлинами КОД та орбіти в нейрохірургічних стаціонарах. Пухлини виникають на великому крилі клиноподібної кістки, звідки поширюються на орбіту з частим гіперостозом та інвазією пухлиною оточуючих кісток [1, 2]. Пацієнти із СОМ скаржаться на зниження гостроти зору, екзофтальм та біль в оці, що здебільшого регресують після операції. СОМ часто інвазують кавернозний синус та періорбіту, що робить їх тотальне видалення часто неможливим (рис. 1).
Гліоми зорового нерва (9 спостережень) є найбільш поширеними первинними пухлинами ЗН [18]. Вони можуть рости в будь-якому місці вздовж зорового тракту (рис. 2). 25–48 % із них обмежуються інтраорбітальною частиною ЗН та належать до пілоцитарних астроцитом. Злоякісні, агресивні гліоми класифікуються як анапластичні астроцитоми або гліобластоми.
Гліоми ЗН можуть бути безсимптомними і виявлені випадково в пацієнтів із нейрофіброматозом 1-го типу (НФ-1) або в пацієнтів із дефіцитом поля зору та косоокістю. Лікування, як правило, проводиться у випадках задокументованої прогресії.
Злоякісні гліоми зорового нерва гістологічно демонструють високу мітотичну активність, некроз і крововиливи.
МРТ є методом вибору, зокрема, для оцінки залучення орбітальної вершини, зорового перехресту, гіпоталамуса й інших внутрішньочерепних структур. Гліоми, як правило, ізоінтенсивні на Т1-зважених зображеннях та гіперінтенсивні — на Т2-зважених. Кальцифікати рідкісні. При гліомах зоровий нерв тяжко відрізнити від пухлини, що є важливим для диференціації гліоми від менінгіоми.
Менінгіоми оболонки зорового нерва (8 спостережень) ростуть із павутинної оболонки зорового нерва. Це друга за поширеністю група пухлин зорового нерва, що загалом становить до 2 % об’ємних утворень орбіти [18]. Як і при внутрішньочерепних менінгіомах, менінгіоми оболонки зорового нерва частіше спостерігаються в жінок (середній вік — 48–50 років).
Класична клінічна тріада включає безболісну, повільно прогресуючу втрату зору, атрофію зорового нерва і наявність оптоциліарних шунтуючих судин унаслідок довготривалого стиснення центральної вени сітківки [2].
Подібно до гліом зорового нерва менінгіоми оболонки зорового нерва виглядають як розширення зорового нерва (рис. 3).
Крім класичної трубчастої форми росту, менінгіоми можуть також проявлятися у вигляді веретеноподібного або ексцентричного утворення.
МРТ із контрастуванням є методом вибору для діагностики, зокрема, для визначення ступеня захворювання. КТ використовується для виявлення змін кісткових структур та кальцифікації пухлини, що відмічається у 20–50 % випадків [20].
При всіх пухлинах зорового нерва важливо визначити стадію захворювання і документувати будь-які докази пухлинної прогресії. Більшість із них ростуть повільно та вимагають частого спостереження. У випадках поширення хвороби хірургічне втручання може бути виправданим, щоб запобігти поширенню хвороби на контралатеральне око.
Шванноми (5 спостережень) — капсульовані, повільно прогресуючі, доброякісні пухлини з шваннівських клітин [8]. Вони виникають у формі ексцентричних наростів із будь-якого периферичного нерва, найчастіше з присінково-завиткового нерва. Шванноми рідкісні в орбіті та найчастіше виникають із гілок трійчастого нерва, а також периферичних гілочок окорухового, блокового і відвідного нервів, парасимпатичних та симпатичних волокон і війчастого ганглія [18].
Шванноми відмічаються в пацієнтів широкого вікового діапазону (20–70 років). Клінічні симптоми є неспецифічними і можуть бути аналогічними тим, що відмічаються в пацієнтів із кавернозними гемангіомами. Периневральне поширення може призвести до прогресування симптомів, болю і компресії зорового нерва. Шванноми зазвичай розміщуються поза м’язовим конусом, частіше — у верхній частині орбіти через їх часте походження з лобної гілки очного нерва [19].
МРТ, як і при інших пухлинах орбіти, є методом вибору в діагностиці шванном шляхом виявлення точного місця розташування та ступеня захворювання, також МРТ корисне при диференціюванні шванноми та кавернозної гемангіоми. На T1-зваженому зображені шваннома зазвичай виглядає як рівномірне ізоінтенсивне утворення з добре окресленими контурами. Шванноми на T2-зваженому зображені гіперінтенсивні та гетерогенні, що відрізняє їх від відносно гомогенних каверном.
Нейрофіброми (4 спостереження) — доброякісні пухлини периферичних нервів, що повільно ростуть, складаються з суміші фібробластів, шваннівських клітин і аксонів [17]. В орбіті можуть відмічатися локалізовані, дифузні та плексиформні типи.
Плексиформні нейрофіброми є найбільш поширеним типом пухлини оболонки периферичних нервів і, по суті, патогномонічними для НФ-1. Дифузні типи нейрофіброми мають більш змінну асоціацію з НФ-1. Поодинокі орбітальні нейрофіброми досить рідкісні [18].
Подібно до шванном нейрофіброми частіше розміщуються екстраконально унаслідок їх частого походження із сенсорних гілок трійчастого нерва. На поперечних сканах плексиформні нейрофіброми виглядають як серпантин м’яких тканин із гетерогенним накопиченням контрастної речовини. Вони, як правило, гіперінтенсивні на Т2-зважених зображеннях і неоднорідні за інтенсивністю на T1-зважених зображеннях (рис. 4).
Клінічно нейрофіброми мало в чому відрізняються від шванном. І найчастіше відрізнити ці два типи пухлин неможливо за даними візуалізації. Основною відмінністю між ними є те, що малігнізація більш характерна, хоча і не часто спостерігається, для нейрофібром. Також нейрофіброма найчастіше є ознакою НФ-1, а шваннома більш характерна для НФ-2 [7].
Злоякісні пухлини периферичних нервів можуть виникати первинно або з існуючих пухлин. Вони рідко спостерігаються в орбіті. Ці пухлини є саркомами, і часто тяжко віддеференціювати їх тканинне походження. Пацієнти з НФ-1 мають 10% довічний ризик розвитку злоякісних пухлин периферичних нервів, що найбільш часто виникають із плексиформних нейрофібром [5]. Клінічні і рентгенологічні ознаки злоякісних пухлин практично не відрізняються від доброякісних. І тільки швидкий ріст і/або руйнування кісткової тканини наводить на думку про злоякісність.
Кавернозні гемангіоми (19 спостережень) хоч і не є справжніми пухлинами, проте є одними із найбільш поширених новоутворень орбіти в дорослих. Існує багато розбіжностей в етіології, класифікації та номенклатурі цих утворень. Одні спеціалісти називають їх кавернозними гемангіомами, інші використовують термін «кавернозні мальформації» з колишньої термінології, маючи на увазі вазопроліферативне новоутворення. Кавернозні вади розвитку є вродженими аномаліями судин, що наявні при народженні, спонтанно не регресують і збільшуються повільно протягом довгого часу [14].
Серед наших пацієнтів із кавернозними гемангіомами переважали жінки середнього віку (43–48 років). Через їх повільний ріст прогресивний безболісний екзофтальм був найбільш поширеною клінічною ознакою.
Приблизно в половини пацієнтів відмічені зорові дефекти полів зору внаслідок мас-ефекту на зоровий нерв або його кровопостачання. Інші, менш поширені симптоми включали біль в оці, набряк повіки, диплопію.
На КТ кавернозні гемангіоми, як правило, є чітко окресленими, однорідними і мають яйцеподібну форму (рис. 5). Більшість із них розвиваються в середині м’язового конуса. На МРТ у Т1-зваженому зображені каверноми є ізоінтенсивними щодо м’язів орбіти та рівномірно гіперінтенсивними — на Т2-зважених зображеннях. Результати лікування після тотального видалення добрі.
Гемангіоперицитома (4 спостереження) є рідкісним новоутворенням і становить до 1 % від усіх орбітальних пухлин [18]. Пацієнти з даним типом пухлини зазвичай відмічали появу скарг на 5-му десятилітті життя (середній вік — 41 рік). Екзофтальм і пальпаторне відчуття пухлини були найчастішими клінічними проявами. Біль, диплопія і зниження гостроти зору були менш поширеними скаргами. Гемангіоперицитоми варіюють від відносно доброякісних форм до вкрай злоякісного гістологічного типу (повідомляється про 15 % випадків із найчастішим метастазуванням у легені) [18].
Гемангіоперицитома росте з перицитів, опорних скорочувальних клітин, що оточують невеликі судини. Гемангіоперицитома гістологічно є щільною, поліклітинною пухлиною з веретеноподібними клітинами. Пухлина кровопостачається з патологічно розширених, так званих «коралоподібних» судин. Поява некрозу, інфільтративного кордону і клітинного плеоморфізму вказує на більш агресивний перебіг [11].
Орбітальні гемангіоперицитоми, як правило, екстракональні, розташовані зазвичай поруч із навколоносовими пазухами (рис. 6). Агресивні пухлини мають інфільтративний кордон із можливою ерозією кістки. Кальцинуються рідко. Результати лікування залежать від гістологічної характеристики пухлини, і здебільшого вдається тривало контролювати пухлинний процес [9, 11].
Утворення слізної залози класифікуються на епітеліальні та неепітеліальні процеси. Епітеліальні становлять 40–50 % з усіх новоутворень слізної залози і значною мірою є неопластичними [18]. Неепітеліальні процеси бувають переважно запальними (дакріоаденіт), а також неопластичними (лімфопроліферативне утворення) [13].
Плеоморфна аденома (5 спостережень) є найбільш поширеною доброякісною епітеліальною пухлиною слізної залози, що містить як мезенхімальні, так і епітеліальні елементи. Плеоморфні аденоми ростуть повільно та найбільш часто проявляються на 4-му або 5-му десятилітті життя. Утворення зазвичай витісняє очне яблуко вниз і викликає екзофтальм. Вона рідко викликає біль.
При гістологічному аналізі поліморфна аденома має волокнисту псевдокапсулу з епітеліальними клітинами.
Клітини можуть утворювати «гнізда» або «трубочки», що нагадують протоки. При КТ і МРТ поліморфна аденома виглядає як чітко окреслене, гомогенне утворення у верхньоскроневій ділянці орбіти. Інфільтративний кордон і кулеподібність повинні викликати підозру на злоякісність [13].
Аденокарцинома слізної залози (4 спостереження) є найбільш поширеною злоякісною пухлиною слізної залози. На її частку припадає 29 % від усіх слізних епітеліальних новоутворень і приблизно 5 % від усіх первинних новоутворень орбіти [6]. Аденокарцинома має інфільтративний ріст із схильністю до периневрального поширення. Часто пацієнти скаржаться на біль, що є вагомим клінічним показником злоякісності.
Неепітеліальні утворення слізної залози
Лімфопроліферативні порушення становлять до 50 % неепітеліальних утворень слізної залози [18]. Злоякісна лімфома (3 спостереження) переважає серед цих лімфопроліферативних процесів, проте спостерігається досить рідко.
Лімфома слізної залози є хворобою старшого віку (середній вік — 62–69 років). Подібно до плеоморфної аденоми пухлина класично проявляється як безболісне утворення у верхньоскроневій ділянці орбіти (рис. 7). У більшості з цих хворих у кінцевому підсумку виявляли системну лімфому.
Прогноз, як правило, сприятливий, з 5-річною виживаністю у 70 % випадків [15].
На КТ лімфоми слізної залози мають однорідну структуру. Кісткова ерозія, як правило, відсутня. Лімфоми слізної залози можуть імітувати аденоми слізної залози, гранулематозні захворювання, такі як саркоїдоз і гранулематоз Вегенера, що часто мають інші очні прояви, такі як увеїт, кератит, кон’юнктивіт [16].
Метастази (3 спостереження) становлять 1–13 % з усіх орбітальних пухлин [18]. Метастази раку молочної залози є найбільш поширеним типом та становлять 48–53 % від орбітальних метастазів, далі йдуть рак простати, меланома і рак легенів [10].
Клінічні симптоми зазвичай проявляються швидко, з прогресією протягом декількох тижнів. Екзофтальм і порушення очних рухів є одними з найбільш поширених скарг у пацієнтів. Біль, диплопія, зниження зору також поширені. На T1- і Т2-зважених МР-зображеннях після контрастування ретробульбарно виявляють дифузне накопичення з аномально гетерогенним гіпоінтенсивним утворенням (рис. 8).
Диференціювати орбітальний метастаз з іншими утвореннями тяжко. Зокрема, необхідно диференціювати з тиреоїдною офтальмопатією, що часто є двосторонньою, орбітальною псевдопухлиною та гранулематозними хворобами, зокрема саркоїдозом [6].
При візуалізації тяжко встановити ділянку основного метастазування, оскільки до моменту радіологічної оцінки хвороба зазвичай поширюється на орбітальні м’язи, жир і кістку. Різні злоякісні пухлини мають тенденцію до поширення в певних тканинах КОД. Так, рак молочної залози має тенденцію локалізуватися в орбітальному жирі та м’язах, рак простати має тенденцію до поширення в кістки, а меланома частіше метастазує в м’язи [10].
Висновки
Досягнення нейровізуалізації значно полегшили діагностику пухлин КОД та орбіти. Використання МР-томографії є особливо цінним для оцінки стадії захворювання. У кожному разі підозри на об’ємне утворення КОД та орбіти обстеження повинне бути комплексним та проводитися з урахуванням сучасних рекомендацій та наявної інформації для оптимізації лікування.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Бровкина А.Ф. Офтальмоонкология / А.Ф. Бровкина, В.В. Вальский, Г.А. Гусев и соавт. — М.: Медицина, 2002. — 424 с.
2. Зозуля Ю.А. О хирургическом лечении краниобазальних менингиом, распространяющихся в орбиту / Зозуля Ю.А., Трое Ю.М. // Журн. «Вопр. нейрохир. им. Н.Н. Бурденко». — 1981. —№ 6. — С. 32-38.
3. Петренко Н.Э. Косметический доступ к удалению опухоли орбиты / Н.Э. Петренко, Н.Е. Полищук // Бюл.Укр. асоц. нейрохирургов. — 1998. — № 5. — С. 132-133.
4. Полищук Н. Метод хирургического лечения новообразований, локализованных в вершине орбиты / Н.Е. Полищук, Н.М. Сергиенко, Н.Э. Петренко // Офтальмологический журнал. — 2000. — № 6. — С. 75-77.
5. Aydin M. Malignant peripheral nerve sheath tumor of the orbit: case report and literature review / M. Aydin, U. Yildirim, C. Gundogdu, O. Dursun, H. Uysal, M. Ozdikici // J. Skull Base. — 2004. — 14(2). — Р. 109-113; discussion 113-114.
6. Bernardini F. Epithelial tumors of the lacrimal gland: an update / F. Bernardini, M. Devoto, J. Croxatto // J. Curr. Opin. Ophthalmol. — 2008. — V. 19, № 5. — P. 409-413.
7. Carroll G. Peripheral nerve tumors of the orbit / G. Carroll, B. Haik, J. Fleming, R. Weiss, M. Mafee // J. Radiol. Clin. North Am. — 1999. — V. 37, № 1. — P. 195-202.
8. Garg R. A rare case of benign isolated schwannoma in the inferior orbit / R. Garg, A. Dhawan, N. Gupta, P. D’souza // Indian J. Ophthalmol. — 2008. — V. 56, № 6. — P. 514-515.
9. Goldsmith J. Orbital hemangiopericytoma and solitary fibrous tumor: a morphologic continuum / J. Goldsmith, M. van de Rijn, N. Syed // Int. J. Surg. Pathol. — 2001. — V. 9, № 4. — P. 295-302.
10. Goldberg R. Tumors metastatic to the orbit: a changing picture / R. Goldberg, J. Rootman, R. Cline // J. Surv. Ophthalmol. — 1990. — V. 35, № 1. — P. 1-24.
11. Gengler C. Solitary fibrous tumour and haemangiopericytoma: evolution of a concept / C. Gengler, L. Guillou // J. Histopathology. — 2006. — V. 1, № 48. — P. 63-74.
12. Johansen S. Orbital space-occupying in Denmark 1974–1997 / S. Johansen, S. Heegaard, L. Bogeskov et al. // Acta Оpthalmol. Scand. — 2000. — Vol. 78, № 5. — P. 547-552.
13. Jung W. The radiological spectrum of orbital pathologies that involve the lacrimal gland and the lacrimal fossa / W. Jung, K. Ahn, M. Park // Korean J. Radiol. — 2007. — V. 8, № 4. — P. 336-342.
14. Lowe L. Vascular malformations: classification and terminology the radiologist needs to know / L. Lowe, T. Marchant, D. Rivard, A. Scherbel // Semin. Roentgenol. — 2012. — V. 47, № 2. — P. 106-117.
15. Rasmussen P., Heegaard S. Malignant lymphoma of the lacrimal gland: a nation-based study / P. Rasmussen, E. Ralfkiaer, J. Prause, L. Sjö, V. Siersma, S. Heegaard // Arch. Ophthalmol. — 2011. — V. 129, № 10. — P. 1275-1280.
16. Raskin E. Granulomatous idiopathic orbital inflammation / E. Raskin, S. McCormick, E. Maher, R. Della Rocca // J. Ophthal. Plast. Reconstr Surg. — 1995. — V. 11, № 2. — P. 131-135.
17. Rosa R. Ophthalmic pathology and intraocular tumors / R. Rosa, R. Buggage. — San Francisco: Calif: American Academy of Ophthalmology, 2011. — 423 p.
18. Shields J. Survey of 1264 patients with orbital tumors and simulating lesions: the 2002 Montgomery Lecture, part 1 / J. Shields, C. Shields, R. Scartozzi // J. Ophthalmology. — 2004. — V. 111, № 5. — P. 997-1008.
19. Xian J. Evaluation of MR imaging findings differentiating cavernous haemangiomas from schwannomas in the orbit / J. Xian, Z. Zhang, Z. Wang // J. Eur. Radiol. — 2010. — V. 20, № 9. — P. 2221-2228.
20. Yousem D. Neuroradiology: the requisites / D.M. Yousem, R.D. Zimmerman, R.I. Grossman. — Philadelphia: Mosby, 2010. — Р. 315.
/17.jpg)
/20.jpg)

/18.jpg)
/19.jpg)
/20_2.jpg)