Журнал «Почки» Том 10, №4, 2021
Вернуться к номеру
Настанови KDIGO 2021 для клінічної практики з управління гломерулярними хворобами
Рубрики: Нефрология
Разделы: Официальная информация
Версия для печати
Короткий зміст рекомендацій та практичних питань
KDIGO 2021 Clinical Practice Guideline for the Management
of Glomerular Diseases. Kidney Int. 2021. 100(4S). S1-S276
Глава 1. Загальні принципи лікування гломерулярної хвороби
1.1. Біопсія нирок
Практичний пункт 1.1.1. Біопсія нирки є золотим стандартом для діагностичної оцінки гломерулярних захворювань. Разом із тим за деяких обставин лікування може відбуватися без підтвердження діагнозу біопсією нирки (рис. 2).
Практичний пункт 1.1.2. Оцінка ниркової тканини повинна відповідати стандартам адекватності біопсії (рис. 3).
Практичний пункт 1.1.3. Повторну біопсію нирки слід проводити, якщо набута інформація потенційно змінить терапевтичний план або сприятиме оцінці прогнозу.
1.2. Оцінка функції нирок
Пункт 1.2.1. Досліджуйте добову порцію сечі для визначення загальної екскреції білка в пацієнтів із клубочковою хворобою, для яких необхідна ініціація або посилення імуносупресії або у яких змінився клінічний стан.
Практичний пункт 1.2.2. Для педіатричної практики 24-годинний збір сечі не є ідеальним, оскільки він може бути неточним і збирати його складно. Натомість оцінюйте співвідношення білок/креатинін (СБК) ранкової сечі.
Практичний пункт 1.2.3. Випадкові порції сечі для оцінки СБК не є ідеальними, оскільки протягом дня існують зміни як у виділенні білка, так і креатиніну.
Практичний пункт 1.2.4. Перші ранкові зразки сечі можуть бути нижчими за добову екскрецію білка у випадках ортостатичної протеїнурії.
Практичний пункт 1.2.5. Якщо це можливо, розумним компромісом є збір «передбачуваного» 24-годинного зразка сечі та вимірювання СБК в аліквоті (аліквота — кількість гомогенного матеріалу, взята так, що її можна вважати за характерну для всього зразка, тобто має непохитно малу похибку проби. — Прим. перекл.).
Практичний пункт 1.2.6. Немає необхідності одночасно та регулярно визначати кількісну екскрецію натрію під час кожного збору сечі, якщо немає підстав підозрювати недотримання рекомендацій щодо дієтичного обмеження натрію (рис. 5, пп. 1.4.2. і 1.5.9).
Практичний пункт 1.2.7. Проводьте оцінку протеїнурії кількісно при гломерулярній хворобі, оскільки вона має специфічне значення для прогнозу та прийняття рішень щодо лікування. В окремих випадках може бути корисною якісна оцінка протеїнурії.
Практичний пункт 1.2.8. У дітей оцінюйте протеїнурію кількісно, але цілі лікування не повинні відрізнятися залежно від етіології захворювання. СБК < 200 мг/г (< 20 мг/ммоль) або < 8 мг/м2/годину в цілодобовій сечі має стати метою для будь-якої дитини з гломерулярною хворобою. Прийняття вихідного рівня вище за вказаний повинно розглядатися лише за наявності даних біопсії нирок, що свідчить про рубцювання нирок.
Практичний пункт 1.2.9. CKD-EPI для рШКФ вважається кращим у дорослих пацієнтів з гломерулярною хворобою, а модифіковане рівняння Шварца —у дітей. Рівняння (FAS) може використовуватися як для дорослих, так і для дітей.
1.3. Оцінка гематурії
Практичний пункт 1.3.1. Рутинна оцінка осаду сечі на морфологію еритроцитів та наявність еритроцитів та/або акантоцитів показана при всіх формах захворювання клубочків.
Практичний пункт 1.3.2. Моніторинг гематурії (розмір та персистенція) може мати прогностичне значення при багатьох формах клубочкової хвороби. Це особливо стосується імуноглобулін-А-нефропатії (IgAN) та васкуліту (IgAV; розділ 2).
1.4. Лікування ускладнень клубочкової хвороби (рис. 7)
1.5. Лікування гіпертензії та зниження протеїнурії при захворюваннях клубочків (рис. 8)
1.6. Лікування гіперліпідемії при захворюваннях клубочків (рис. 10)
1.7. Гіперкоагуляція і тромбоз
Практичний пункт 1.7.1. Повна антикоагулянтна терапія показана пацієнтам з тромбоемболічними явищами, що виникають у контексті нефротичного синдрому. Пацієнтам із нефротичним синдромом слід застосовувати профілактичну антикоагулянтну терапію, коли ризик тромбоемболії перевищує оцінювані специфічні для пацієнта ризики серйозної кровотечі, спричиненої антикоагулянтами (рис. 11).
Практичний пункт 1.7.2. Можливе дозування антикоагулянтів у пацієнтів із нефротичним синдромом (рис. 12, 13)
1.8. Ризики інфекцій
Практичний пункт 1.8.1. Використовуйте пневмококову вакцину у пацієнтів із захворюваннями клубочків та нефротичним синдромом, а також у пацієнтів із хронічною хворобою нирок (ХХН). Пацієнти та особи, які контактують з домогосподарствами, повинні отримати вакцину проти грипу. Пацієнти повинні отримати щеплення від оперізувального герпесу (Shingrix).
Практичний пункт 1.8.2. Обстежуйте на туберкульоз (ТБ), вірус гепатиту B (HBV), вірус гепатиту C (HCV), вірус імунодефіциту людини (ВІЛ) та сифіліс пацієнтів з відповідною клінікою (розділ 7).
Практичний пункт 1.8.3. Суперінфекцію Strongyloides слід розглянути у пацієнтів, які отримують імуносупресію, які колись проживали в ендемічних тропічних середовищах і мають еозинофілію та підвищений рівень імуноглобуліну E (IgE) у сироватці крові.
Практичний пункт 1.8.4. Профілактичне застосування триметоприму сульфаметоксазолу слід розглянути у пацієнтів, які отримують високі дози преднізону або інші імуносупресивні засоби (ритуксимаб, циклофосфамід).
1.9. Оцінка результатів
Практичний пункт 1.9.1. Цілі зниження протеїнурії під час лікування варіюють залежно від різних специфічних причин клубочкової хвороби.
Практичний пункт 1.9.2. Зниження ШКФ на ≥ 40 % від вихідного рівня протягом 2–3-річного періоду було запропоноване як сурогатний критерій ниркової недостатності.
1.10. Вплив віку, статі, етнічної приналежності та генетичного походження [Немає рекомендацій або практичних рекомендацій]
1.11. Геноміка, транскриптоміка, протеоміка, метаболоміка
[Немає рекомендацій чи практичних рекомендацій]
1.12. Застосування глюкокортикоїдів та імуносупресивної терапії
[Будь ласка, зверніться до окремих розділів для отримання додаткової інформації.]
1.13. Фармакологічні аспекти імуносупресії (рис. 15)
1.14. Дотримання дієти при захворюваннях клубочків (рис. 16)
1.15. Вагітність і репродуктивне здоров’я у жінок із захворюваннями клубочків
Практичний пункт 1.15.1. Догляд за вагітною пацієнткою із захворюванням клубочків потребує координації між нефрологією та акушерством, і в ідеалі таке планування слід розглянути до вагітності.
1.16. Витрати на лікування та супутні питання
Практичний пункт 1.16.1. Пацієнтам із захворюваннями клубочків слід запропонувати участь у реєстрі захворювань та клінічних випробуваннях, якщо це можливо.
1.17. Цілі лікування клубочкових захворювань [Немає рекомендацій чи практичних рекомендацій]
1.18. Посттрансплантаційний ГН [Будь ласка, зверніться до окремих розділів для отримання додаткової інформації.]
Глава 2. Імуноглобулін-А-нефропатія (IgAN)/імуноглобулін-А-васкуліт (IgAV)
Імуноглобулін-А-нефропатія
2.1. Діагноз
Практичний пункт 2.1.1. Рекомендації щодо діагностики імуноглобулін-А-нефропатії (IgAN):
— IgAN можна діагностувати лише за допомогою біопсії нирки.
— Визначайте за шкалою MEST-C (мезангіальна (M) та ендокапілярна (Е) гіперклітинність, сегментарний склероз (S), інтерстиціальний фіброз/тубулярна атрофія (Т) та півмісяці (С)) відповідно до переглянутої Оксфордської класифікації.
— Немає вірогідних діагностичних біомаркерів сироватки або сечі для IgAN.
— Оцінюйте всіх пацієнтів із IgAN щодо вторинних причин розвитку хвороби.
2.2. Прогноз
Практичний пункт 2.2.1. Рекомендації щодо визначення прогнозу первинної IgAN:
— Клінічні та гістологічні дані під час біопсії можуть бути використані для стратифікації ризику пацієнтів.
— Міжнародний інструмент прогнозування IgAN є цінним ресурсом для кількісної оцінки ризику прогресування та інформування пацієнтів для спільного прийняття рішень.
- Обчислюйте за QxMD
— Міжнародний інструмент оцінки прогнозу IgAN включає клінічну інформацію на момент біопсії і не може використовуватися для визначення ймовірного впливу будь-якої конкретної схеми лікування.
— Немає підтверджених прогностичних біомаркерів сироватки або сечі для IgAN, крім рШКФ та протеїнурії.
2.3. Лікування
Практичний пункт 2.3.1. Рекомендації щодо лікування всіх пацієнтів з IgAN, які не мають варіантної форми первинного IgAN:
— Основною метою менеджменту має бути оптимізована підтримуюча допомога.
— Оцінюйте серцево-судинні ризики та за необхідності розпочинайте відповідні втручання.
— Давайте поради щодо способу життя, включаючи інформацію про обмеження натрію в їжі, відмову від куріння, контроль ваги та фізичні вправи, якщо це необхідно.
— За винятком дієтичного обмеження натрію, жодне специфічне дієтичне втручання не може змінити результати при IgAN.
— Варіанти IgAN: відкладення IgA із хворобою мінімальних змін (ХМЗ), IgAN з гострим ураженням нирок (ГУН) та IgAN із швидко прогресуючим гломерулонефритом (ШПГН) можуть потребувати специфічного негайного лікування.
Практичний пункт 2.3.2. Алгоритм первинної оцінки й ведення пацієнта з IgAN (рис. 21).
/48.jpg)
Рекомендація 2.3.1. Ми рекомендуємо всім пацієнтам контролювати артеріальний тиск, як описано в главі 1. Якщо у пацієнта протеїнурія > 0,5 г/добу, ми рекомендуємо, щоб початкова терапія була або інгібітором ангіотензинперетворюючого ферменту (АПФ) або блокатором до рецепторів ангіотензину II (БРА) (1B).
Рекомендація 2.3.2. Ми рекомендуємо всім пацієнтам з протеїнурією > 0,5 г/добу, незалежно від того, чи є у них гіпертензія, лікуватися ІАПФ або БРА (1В).
2.3.1. Пацієнти з IgAN, які мають високий ризик прогресування ХХН, незважаючи на максимальну підтримуючу терапію
Практичний пункт 2.3.1.1. Рекомендації щодо лікування пацієнтів з IgAN, які мають високий ризик прогресування ХХН, незважаючи на максимальну підтримуючу терапію.
— Високий ризик прогресування IgAN в даний час визначається як протеїнурія > 0,75–1 г/добу, незважаючи на ≥ 90 днів оптимізованого підтримуючого лікування.
— Імуносупресивні препарати слід розглядати лише у пацієнтів з IgAN, у яких зберігається високий ризик прогресування ХХН, незважаючи на максимальну підтримуючу терапію (пацієнти, які увійшли лише в одне велике рандомізоване контрольоване дослідження, що припускає користь від імуносупресії при середній протеїнурії 2,4 г/добу).
— З огляду на поточну невизначеність щодо безпеки та ефективності існуючих імуносупресивних методів лікування, всім пацієнтам, які зберігають високий ризик прогресування ХХН, незважаючи на максимальну підтримуючу терапію, слід запропонувати можливість взяти участь у клінічному дослідженні.
— У всіх пацієнтів, у яких розглядається імуносупресія, слід детально обговорити ризики та переваги кожного препарату з усвідомленням того, що побічні ефекти лікування є більш імовірними у пацієнтів із рШКФ < 50 мл/хв на 1,73 м2.
— Існує недостатньо доказів на підтримку використання оцінки MEST-C за Оксфордською класифікацією для визначення того, чи слід починати імуносупресію при IgAN.
— Існує недостатньо доказів, щоб приймати рішення про лікування на основі наявності та кількості півмісяців у біоптаті нирки.
— Міжнародний інструмент прогнозування IgAN не можна використовувати для визначення ймовірного впливу будь-якої конкретної схеми лікування.
— Слід проводити динамічну оцінку ризику пацієнта з часом, оскільки рішення щодо імуносупресії можуть змінитися.
Практичний пункт 2.3.1.2. Зниження протеїнурії до рівня менше 1 г/добу є сурогатним маркером покращення результатів роботи нирок за IgAN, а зниження до рівня менше 1 г/добу є розумною метою лікування.
Рекомендація 2.3.1.1. Ми пропонуємо пацієнтам, у яких зберігається високий ризик прогресування ХХН, незважаючи на максимальну підтримуючу терапію, розглянути можливість 6-місячного курсу глюкокортикоїдної терапії. Необхідно обговорити важливий ризик токсичності, що виникає при лікуванні пацієнтів, особливо тих, у кого рШКФ < 50 мл/хв на 1,73 м2 (2В).
Практичний пункт 2.3.1.3. Використання глюкокортикоїдів при IgAN:
— Клінічна користь глюкокортикоїдів при IgAN не встановлена, тому їх слід призначати з особливою обережністю або повністю уникати в ситуаціях, наведених на рис. 23.
/50.jpg)
— Існує недостатньо доказів, які б підтверджували використання оцінки MEST-C за Оксфордською класифікацією для визначення того, коли слід починати будь-яку терапію глюкокортикоїдами.
— Немає даних, які б підтверджували ефективність або знижену токсичність схем прийому глюкокортикоїдів через день або протоколів із зниженням дози.
— У разі необхідності лікування глюкокортикоїдом (еквівалент преднізолону ≥ 0,5 мг/кг/добу) слід брати до уваги необхідність профілактики пневмоцистної пневмонії разом із гастропротекцією та захистом кісток відповідно до місцевих рекомендацій.
Практичний пункт 2.3.1.4. Ведення пацієнтів з IgAN, які зберігають високий ризик прогресування після максимального підтримуючого лікування (рис. 24).
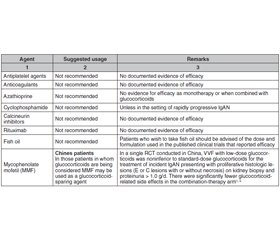
Практичний пункт 2.3.1.5. Інші фармакологічні методи лікування, оцінені для IgAN (рис. 25).
Практичний пункт 2.3.1.6. Тонзилектомія при IgAN:
— Тонзилектомію не слід виконувати в лікуванні IgAN у пацієнтів європеоїдної раси.
— Тонзилектомія пропонується в деяких національних рекомендаціях щодо лікування рецидивуючого тонзиліту у пацієнтів з IgAN.
— Численні дослідження, проведені в Японії, повідомляють про покращення виживаності нирок і часткову або повну ремісію гематурії та протеїнурії після тонзилектомії окремо або з пульс-терапією глюкокортикоїдами (рис. 26).
2.4. Особливі ситуації
Практичний пункт 2.4.1. IgAN з нефротичним синдромом:
— Рідко у пацієнтів з IgAN спостерігається нефротичний синдром (набряки, гіпоальбумінемія та протеїнурія нефротичного діапазону > 3,5 г/добу).
— У цих випадках відкладення мезангіального IgA може бути пов’язане з особливостями світлової та електронної мікроскопії, що узгоджується з подоцитопатією, яка нагадує ХМЗ.
— Незрозуміло, чи це специфічний подоцитопатичний варіант IgAN, чи наявність ХМЗ у пацієнта з IgAN.
— Пацієнти з біопсією нирки, що демонструє відкладення мезангіального IgA, а також з ознаками світлової та електронної мікроскопії, які відповідають ознакам ХМЗ, повинні лікуватися відповідно до рекомендацій щодо ХМЗ (розділ 5).
— Пацієнтів з нефротичним синдромом, у яких біопсія нирки має супутні ознаки мезангіопроліферативного гломерулонефриту (МПГН), слід вести так само, як і пацієнтів з високим ризиком прогресування ХХН, незважаючи на максимальну підтримуючу терапію.
— Протеїнурія нефротичного діапазону без нефротичного синдрому також може спостерігатися при IgAN, і це зазвичай відображає супутній вторинний фокальний сегментарний гломерулосклероз (ФСГС) (наприклад, ожиріння, неконтрольована гіпертензія) або розвиток поширеного гломерулосклерозу і тубулоінтерстиціального фіброзу.
Практичний пункт 2.4.2. IgAN з ГУН:
— ГУН може виникати у пацієнтів з IgAN у вигляді тяжкої видимої гематурії, зазвичай у зв’язку з інфекцією верхніх дихальних шляхів. Слід розглянути можливість повторної біопсії нирки у пацієнтів, у яких не спостерігається покращення функції нирок протягом 2 тижнів після припинення гематурії. Негайне лікування ГУН з явною гематурією має зосередитися на підтримуючому лікуванні ГУН.
— IgAN також може проявлятися у вигляді нового епізоду ГУН або під час природного розвитку ШПГН із швидким формуванням півмісяців, зазвичай за відсутності явної гематурії. За відсутності видимої гематурії та за виключення інших причин ШПГН (наприклад, васкуліт, пов’язаний з антинейтрофільними цитоплазматичними антитілами (ANCA), антигломерулярна хвороба базальної мембрани клубочків) та оборотних причин (наприклад, токсичність ліків, загальні пре- і постренальні причини) слід виконати нефробіопсію якомога швидше.
Практичний пункт 2.4.3. IgAN при ШПГН:
— Швидко прогресуюча IgAN визначається як зниження рШКФ ≥ 50 % протягом ≤ 3 місяців, якщо інші причини ШПГН (наприклад, ANCA-асоційований васкуліт, анти-GBM-захворювання) та оборотні причини (наприклад, токсичність ліків, поширені пре- та постренальні причини) були виключені.
— У цих випадках необхідна біопсія нирки, яка зазвичай демонструє мезангіальну та ендокапілярну гіперклітинність, а також високу частку клубочків, уражених півмісяцями з ділянками вогнищевого некрозу.
— Наявність півмісяців у біоптаті нирки за відсутності супутньої зміни креатиніну сироватки не є швидко прогресуючим IgAN; однак ці пацієнти потребують ретельного спостереження, щоб забезпечити швидке виявлення будь-якого зниження ШКФ. Якщо це сталося, можна розглянути повторну біопсію нирки.
— Пацієнтам із швидко прогресуючим IgAN слід запропонувати лікування циклофосфамідом та глюкокортикоїдами відповідно до рекомендацій щодо ANCA-асоційованого васкуліту (розділ 9).
— Профілактичні заходи, які повинні супроводжувати імуносупресію, обговорюються у розділі 1.
— Немає достатніх доказів на підтримку застосування ритуксимабу для лікування швидко прогресуючого IgAN.
Практичний пункт 2.4.4. IgAN та планування вагітності:
— IgAN є захворюванням переважно молодих дорослих, і всім жінкам репродуктивного віку слід попередньо отримати консультації щодо зачаття, якщо це необхідно.
— Консультування перед зачаттям повинно включати обговорення припинення блокади ренін-ангіотензинової системи (РАС). Контроль артеріального тиску слід оптимізувати за допомогою альтернативних антигіпертензивних препаратів до зачаття.
— У жінок з високим ризиком прогресування ХХН (рекомендація 2.3.1.1), незважаючи на максимальну підтримуючу терапію, випробування імуносупресії для оптимізації імунологічної активності та зниження протеїнурії перед зачаттям може бути кращим, ніж невідкладний початок імуносупресії під час вагітності.
Практичний пункт 2.4.5. IgAN у дітей
Загальні положення
— Для цього практичного пункту діти визначаються як особи віком до 18 років. Визнається, що постпубертатні діти в деяких аспектах можуть мати подібний перебіг та реакцію на лікування, що й дорослі з IgAN, але на даний момент недостатньо даних, щоб рекомендувати їм лікування, як для дорослих з IgAN.
— Явна гематурія частіше зустрічається у дітей, ніж у дорослих, і це може пояснювати ранню діагностику у дітей.
— Діти, як правило, мають вищу ШКФ, меншу екскрецію білка з сечею та більшу гематурію, ніж дорослі на момент встановлення діагнозу.
Біопсія нирки у дітей
— Біопсія нирки зазвичай виконується при появі симптомів (гематурія, протеїнурія, нормальний C3), щоб підтвердити діагноз (і виключити інші діагнози) та оцінити ступінь запалення/наявність некрозу.
— Запалення, мезангіальна та ендокапілярна гіперцелюлярність, як правило, більш поширені у біоптатах нирки при IgAN у дітей, ніж у дорослих.
Лікування
— Існують переконливі докази, що свідчать про користь блокади РАС у дітей. Усім дітям з IgAN та протеїнурією > 200 мг/добу або СБК > 200 мг/г (> 0,2 г/г (20 мг/ммоль)) слід призначати іАПФ або БРА, дієту з низьким вмістом натрію, оптимальний спосіб життя та контролювати артеріальний тиск (систолічний АТ < 90-го процентиля для віку, статі та зросту).
— Широко визнано, що лікування IgAN за допомогою імуносупресії у дорослих і дітей відрізняється, і що у дітей застосування імунодепресантів є більш поширеним, зокрема застосування глюкокортикоїдів. Однак дані РКД та специфічні поради, обумовлені консенсусом експертів, відсутні.
— Дані, отримані переважно з ретроспективних досліджень, свідчать про те, що лікування глюкокортикоїдами (плюс імуносупресія як другий ряд) призводить до покращення виживання нирок.
— Дітям з протеїнурією > 1 г/добу або СБК > 1 г/г (100 мг/ммоль) та/або мезангіальною гіперклітинністю, більшість дітячих нефрологів призначатимуть глюкокортикоїди на додаток до блокади РАС з моменту встановлення діагнозу. Тривалість лікування не встановлена, але зазвичай застосовують 4 тижні по 1–2 мг/кг/день перорального преднізолону (або еквіваленту) з наступним зниженням протягом 4–6 місяців через день. Також використовуються схеми, що включають внутрішньовенне введення метилпреднізолону.
— Доказів щодо застосування неглюкокортикоїдних імунодепресантів на додаток до глюкокортикоїдів мало, але цей підхід можна розглянути у більш тяжких випадках.
— Як і у дорослих, може бути виявлено IgAN з ХМЗ, це слід розглядати як стероїд-чутливий нефротичний синдром (СЧНС; розділ 4).
— Як і дорослі, діти з швидко прогресуючим IgAN мають поганий результат, і, незважаючи на обмежені докази, цій підгрупі слід запропонувати лікування глюкокортикоїдами (зазвичай у вигляді пульсів метилпреднізолону) та циклофосфамідом.
Спостереження
— Намагайтесь досягнути протеїнурії ≤ 200 мг/добу (≤ 400 мг/1,73 м2/день) або СБК ≤ 200 мг/г (≤ 0,2 г/г (≤ 20 мг/ммоль)).
— Прагніть до рівня систолічного АТ < 90-го перцентилю для віку, статі та зросту.
— Продовжуйте спостерігати за пацієнтами навіть після повної ремісії, оскільки вони можуть рецидивувати навіть через багато років.
Імуноглобулін-А-васкуліт
2.5. Діагноз
Практичний пункт 2.5.1. Рекомендації щодо діагностики імуноглобулін-А-васкуліту (IgAV):
— На відміну від дітей, не існує міжнародно узгоджених критеріїв для діагностики IgAV у дорослих, хоча клінічний діагноз IgAV часто встановлюється на основі критеріїв, описаних для дітей.
— У дорослих з васкулітним висипом, типовим для IgAV, біопсію нирки слід виконувати при наявності ознак, що супроводжуються стійким та/або значущим нефритом, ШПГН, протеїнурією > 1 г/добу та/або порушенням функції нирок.
— Оцінюйте всіх дорослих пацієнтів з IgAV на вторинні причини.
— Оцінюйте всіх дорослих пацієнтів з IgAV на наявність злоякісних новоутворень за допомогою скринінгових тестів, відповідних віку та статі.
2.6. Прогноз
Практичний пункт 2.6.1. Рекомендації щодо прогнозування перебігу IgAV:
— Ретроспективні дані з обмеженої кількості невеликих реєстрів визначили неконтрольовану гіпертензію та рівень протеїнурії на момент дебюту, а також артеріальну гіпертензію та середню протеїнурію під час спостереження як провісники поганого результату з боку нирок у дорослих з IgAV.
— Оксфордська класифікація не була підтверджена для IgAV.
— Міжнародний інструмент прогнозування IgAN не призначений для прогнозування IgAV.
2.7. Лікування
2.7.1. Запобігання нефриту при IgAV
Рекомендація 2.7.1.1. Ми рекомендуємо не використовувати глюкокортикоїди для профілактики розвитку нефриту в пацієнтів з ізольованим позанирковим IgAV (1B).
Практичний пункт 2.7.1.1. Рекомендації щодо лікування всіх пацієнтів з IgAV-асоційованим нефритом (IgAVN), які не мають ШПГН:
— Оцінюйте серцево-судинні ризики та при необхідності розпочинайте відповідні втручання.
— Давайте рекомендації щодо способу життя, включаючи інформацію щодо відмови від куріння, контролю ваги та фізичних вправ, якщо це необхідно.
— Не було показано, що специфічне дієтичне втручання впливає на результати лікування IgAVN.
— Дотримуйтесь узгоджених на національному рівні цільових показників артеріального тиску. KDIGO пропонує лікування цільового САТ < 120 мм рт.ст., визначеного за допомогою стандартизованого офісного вимірювання артеріального тиску (рис. 8).
— Лікуйте максимально переносимою дозою іАПФ або БРА, якщо протеїнурія > 0,5 г/добу.
— Запропонуйте участь у клінічному дослідженні, якщо таке є.
2.7.2. Пацієнти з IgAVN, які мають високий ризик прогресування ХХН, незважаючи на максимальну підтримуючу терапію
Практичний пункт 2.7.2.1. Рекомендації щодо лікування пацієнтів з IgAVN, які мають високий ризик прогресування ХХН, незважаючи на максимальну підтримуючу терапію:
— Немає достатніх доказів на підтримку використання оцінки MEST-C за Оксфордською класифікацією для визначення того, чи слід починати імуносупресію у пацієнтів з IgAVN.
— Наявність півмісяців у біоптаті нирки сама по собі не є автоматичним показанням для початку імуносупресії.
— У всіх пацієнтів, у яких розглядається імуносупресія, слід детально обговорити ризики та переваги кожного препарату з пацієнтом з усвідомленням того, що побічні ефекти лікування більш імовірні у пацієнтів із рШКФ < 50 мл/хв на 1,73 м2.
— У тих пацієнтів, які бажають спробувати імуносупресивну терапію, лікування глюкокортикоїдами здійснюється, як описано вище для IgAN.
2.8. Особливі ситуації
Практичний пункт 2.8.1. IgAV з RPGN:
— Потенційні ризики та переваги імуносупресії слід оцінити на рівні окремого пацієнта та з ним обговорити.
— Пацієнти, які погоджуються на лікування, повинні лікуватися відповідно до рекомендацій щодо AAV (розділ 9).
— IgAV з ШПГН, а також інші IgAVN можуть бути пов’язані зі значним позанирковим ураженням органів (легень, шлунково-кишкового тракту та шк‑іри), що може диктувати альтернативні імуносупресивні стратегії.
— Недостатньо даних для визначення ефективності плазмообміну при IgAVN з ШПГН. Однак неконтрольовані серії випадків описують потенційну роль додавання плазмообміну до терапії глюкокортикоїдами для прискорення одужання у пацієнтів із позанирковими ускладненнями IgAV, що загрожують життю. Клініцисти посилаються на рекомендації Американського товариства аферезу щодо рекомендацій щодо плазмообміну на IgAV.
2.8.1. IgAV-асоційований нефрит у дітей
Практичний пункт 2.8.1.1. Для цього практичного пункту діти визначаються як особи віком до 18 років. Визнається, що постпубертатні діти в деяких аспектах можуть мати подібний перебіг та відповідь на лікування, що й дорослі з IgAN, але на даний момент недостатньо даних рекомендувати, щоб їх вели, як дорослих з IgAN. Показання до лікування IgAVN у дітей нещодавно були опубліковані в результаті ініціативи Європейського консорціуму. Коротко:
— Немає даних, що підтверджують застосування глюкокортикоїдів для запобігання нефриту у дітей з IgAV, але є незначні дані для ураження нирок або за відсутності ознак ураження нирок.
— Діти старше 10 років частіше мають протеїнурію ненефротичного діапазону та порушення функції нирок, вони можуть мати більше хронічних гістологічних уражень із відкладенням біопсії та відстроченням лікування понад 30 днів.
— У більшості дітей, у яких розвивається нефрит, це спостерігається протягом 3 місяців після початку захворювання. Моніторинг сечі необхідний протягом ≥ 6 місяців і оптимально 12 місяців від початкового прояву системного захворювання.
— Дітям з IgAVN і стійкою протеїнурією протягом > 3 місяців слід застосовувати іАПФ або БРА, необхідно звернутися до дитячого нефролога.
— Дітям із протеїнурією нефротичного діапазону, порушенням ШКФ або стійкою помірною (> 1 г/день) протеїнурією слід виконувати біопсію нирки.
— Дітям із легким або помірним ІgAVN слід використовувати преднізон/преднізолон або пульси метилпреднізолону.
— Діти з IgAVN з нефротичним синдромом та/або швидким погіршенням функції нирок лікуються так само, як і діти зі швидко прогресуючим IgAN.
Наступні розділи в новому номері журналу
Переклад: проф. Д. Іванов, к.м.н. М. Іванова

/31.jpg)
/31_3.jpg)
/32_2.jpg)
/33_2.jpg)
/35.jpg)
/36.jpg)
/37_2.jpg)
/38.jpg)
/39_2.jpg)
/40.jpg)
/41_2.jpg)
/42.jpg)
/44.jpg)
/45.jpg)
/46.jpg)
/51.jpg)
/53.jpg)
/54_2.jpg)