Вступ
У березні 2020 року коронавірусна інфекція (СOVID-19) була визнана Всесвітньою організацією охорони здоров’я пандемією (Wu A. et al., 2020).
Oдночасне захворювання на COVID-19 великої кількості населення призводить до перенавантаження системи охорони здоров’я і робить пандемію небезпечною зі збільшенням чисельності летальних випадків (Wang C. et al., 2020).
Останні порушують перед системою охорони здоров’я низку питань, розв’язання яких викликає проблеми і ризики, що полягають у неготовності лікарів до проведення великого обсягу лікувальних заходів значній кількості тяжкохворих пацієнтів (Wu A. et al., 2020).
Клінічні прояви COVID-2109 є доволі мультигенними і залежать від тяжкості захворювання, віку, статі, стану організму пацієнтів. Крім того, слід відзначити двоспрямований вплив вірусу: безпосередньо — через пряме інфікування й опосередковано — шляхом реалізації імунної відповіді організму (Никифоров В.В. и др., 2020).
Шлях передачі вірусу переважно повітряно-крапельний — через дихальну систему, а також контактний — через потрапляння вірусу на поверхні тіла з подальшим перенесенням на слизові оболонки (Белоцерковская Ю.Г. и др., 2020).
Захворювання зазвичай має гострий початок, найбільш специфічні симптоми — підвищення температури тіла, втомлюваність та сухий кашель. Доволі часто визначаються біль у м’язах, головний біль, кон’юнктивіт, втрата смаку і нюху, поява висипів на шкірі, зміна кольору кінцівок. Втрата смаку і нюху є високоспецифічним симптомом, може діагностуватися самостійно, без супутньої лихоманки і кашлю, і, за попередніми оцінками, відмічається у 80 % пацієнтів із СOVID-19. Вираженість даної клінічної ознаки залежить від штаму вірусу (Македонова Ю.А. и др., 2021).
Найбільш частим ускладненням СOVID-19 є вірусна пневмонія, що призводить до гострого респіраторного дистрес-синдрому з подальшою дихальною недостатністю, при яких найчастіше необхідні киснева терапія та респіраторна підтримка (Chan J.F. et al., 2020).
Тяжкий перебіг захворювання зафіксований переважно в осіб похилого віку та із супутніми системними захворюваннями (Wang C. et al., 2020).
З огляду на те, що вхідними воротами для СOVID-19 є система слизових оболонок верхніх дихальних шляхів, і порожнини рота зокрема, доцільно підкреслити роль стоматолога в реалізації інтегрованого підходу до ведення таких пацієнтів на етапі як розпалу захворювання, так і клінічного видужання (Хабадзе З.С. и др., 2020).
Метою даної роботи є підвищення ефективності надання кваліфікованої стоматологічної допомоги пацієнтам, які перенесли СOVID-19, шляхом детальної клінічної характеристики та уніфікації захворювань слизової оболонки порожнини рота у таких осіб.
Матеріали та методи
Був проведений прийом 42 пацієнтів, які перенесли COVID-19, віком від 36 до 70 років. На етапі об’єктивізації стоматологічного статусу застосовували основні клінічні методи обстеження: суб’єктивні (скарги, анамнез захворювання та життя пацієнта) та об’єктивні (огляд пацієнта з оцінкою стану слизової оболонки порожнини рота: колір, зволоженість, тургор, детальна характеристика елементів ураження, їх топографічне розташування; оцінкою гігієни порожнини рота, рівня санації; констатування наявності ортопедичних конструкцій). Паралельно аналізували та брали до уваги виписки з історій хвороби, що надавали лікувальні заклади, протоколи застосованої терапії та ступінь тяжкості перенесеного захворювання.
За результатами основних та за потреби додаткових методів обстеження пацієнтам призначали етіотропне, патогенетичне та симптоматичне лікування з огляду на принципи індивідуального, диференційованого та поєднаного підходів.
Результати
При клінічному обстеженні 42 пацієнтів, які перенесли нову коронавірусну інфекцію (СOVID-19), на етапі застосування суб’єктивних методів виявлені такі скарги: втрата смаку — у 38 осіб (90 %), розлади слиновиділення (сухість порожнини рота чи гіперсалівація) — у 40 пацієнтів (95 %), відчуття печіння, дискомфорту та повзання мурашок у ділянці язика або інших анатомічних складових слизової оболонки порожнини рота — у 29 хворих (69 %), скарги на порушення цілісності слизової оболонки порожнини рота та больові відчуття, пов’язані із цим, — у 13 осіб (31 %).
При об’єктивному обстеженні в 42 осіб (100 %) були візуалізовані зміни слизової оболонки порожнини рота, що характеризувалися наявністю нашарувань різної локалізації та різного ступеня інтенсивності, у 13 осіб (31 %) — порушення цілісності слизової оболонки порожнини рота ерозивного, афтозного та виразкового характеру.
Отже, за результатами проведеного клінічного обстеження пацієнтів, які звернулися за стоматологічною допомогою після перенесеного СOVID-19, були діагностовані: глосодинія (7 осіб — 17 %), кандидозний (12 осіб — 28 %), герпетичний (5 осіб — 12 %) та хронічний рецидивуючий афтозний стоматит (8 осіб — 19 %), десквамативний глосит (10 осіб — 24 %). У деяких клінічних випадках спостерігали поєднання нозологічних одиниць (табл. 1).
Глосодинія
Основними скаргами в обстежених із глосодинією були відчуття печіння, дискомфорту та повзання мурашок у ділянці язика (7 пацієнтів — 100 %) або інших анатомічних складових слизової оболонки порожнини рота (3 особи — 43 %), одночасно вони мали скарги на утруднення при ковтанні.
Хворі також скаржились на розлади смаку та нюху, при цьому інтенсивність цих ознак була значно вищою на тлі перенесеного СOVID-19, ніж при глосодинії з класичним клінічним перебігом. Доцільно зазначити, що у 2 осіб (29 %) глосодинію діагностовано до перенесення СOVID-19, а дана інфекція спровокувала загострення хвороби.
У 5 пацієнтів (72 %) спостерігали сенестопатії — нав’язливі стани, що проявляються у відчутті збільшення розміру, набряку язика, стороннього предмета та стискання глотки, як наслідок постковідної енцефалопатії. Інтенсивність парестетичних відчуттів переважала у вечірній час. При цьому спостерігалися позитивні специфічні симптоми, що характерні для глосодинії: щадіння язика — обережне ставлення пацієнтів, що утруднює мовотворення, та симптом щипка — відсутність больових відчуттів при пальпації язика.
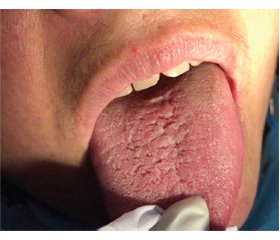
Глосодинія характеризувалася поліморфізмом клінічних проявів (рис. 1).
У хворих на глосодинію реєстрували зміни загального стану організму, вегетативної нервової системи у вигляді підвищеної пітливості, тривалих головних болів, запаморочення, порушення сну, емоційної вразливості, канцерофобії. У хворих на глосодинію, які перенесли СOVID-19, визначалася підвищена нервово-м’язова збудливість — у 7 осіб (100 %), порушення ритму серцевих скорочень — у 7 (100 %), виражений дермографізм шкіри — у 6 (86 %).
/10.jpg)
При стоматологічному обстеженні спостерігали невідповідність об’єктивної картини язика та суб’єктивних відчуттів у бік максимальної вираженості останніх. Язик характеризувався наявністю поодиноких відбитків зубів та незначної кількості нашарувань у ділянці спинки. Відчуття печіння характеризувалося симетричністю локалізації з тенденцією до посилення у вечірній час, під час емоційних навантажень та зникало під час прийому їжі і сну. Доволі часто діагностували порушення слиновиділення, переважно в бік зниження салівації. У 5 осіб (71 %) спостерігали зниження глоткового рефлексу та рефлексів з м’якого піднебіння. Період максимальної вираженості клінічних проявів захворювання збігався з періодом згасання коронавірусної хвороби, із загостренням соматичної патології та зі стресовими станами, що індуковані впливом вірусу.
Вплив на слинні залози та салівацію
У 40 осіб (95 %) діагностовані порушення функції салівації, при цьому у 29 хворих (69 %) — гіпосалівація, у 13 (31 %) — тенденція до підвищення слиновиділення, це контингент пацієнтів із герпетичними та афтозними ураженнями слизової оболонки порожнини рота.
Вплив на смак
Дисгевзію — порушення смаку було діагностовано в 21 особи (50 %), яка перенесла СOVID-19.
Кандидоз слизової оболонки порожнини рота
Серед обстежених хворих, які перенесли СOVID-19, кандидозні ураження слизової оболонки порожнини діагностували у 12 пацієнтів (28 %). Серед клініко-морфологічних форм переважали гострий псевдомембранозний кандидоз (9 осіб — 75 %) та хронічний гіпер-пластичний кандидозний стоматит (3 особи — 25 %) у поєднанні з мікотичними ураженнями кутів рота (7 осіб — 58 %).
Хворі на гострий псевдомембранозний кандидоз скаржилися на наявність нашарувань, печіння слизової оболонки порожнини рота, відчуття дискомфорту під час прийому їжі, особливо подразнюючої. При хронічному гіперпластичному кандидозному стоматиті скарги були переважно на наявність щільних нашарувань та відчуття сухості слизової.
З анамнезу хворих було з’ясовано, що в протоколи лікування вірусного захворювання були включені антибактеріальні препарати, системні глюкокортикоїди та підтримувальна киснева терапія.
При огляді порожнини рота відмічене ураження слизової оболонки, переважно щік, язика та губ. Слизова оболонка порожнини рота яскраво гіперемована, суха. На тлі гіперемії візуалізувалися нашарування, що за зовнішнім виглядом нагадували зсіле молоко. Нашарування підвищувалися над рівнем слизової оболонки. Колір їх був варіабельний, від молочно-білого до сірого та жовтуватого, при спробі зняти шпателем спостерігали яскраву гіперемію прилеглої слизової оболонки (рис. 2).
Слід відмітити і погіршення загального стану гігієни порожнини рота, що пояснюється неможливістю її дотримуватися через застосування кисневих масок.
Розвиток і максимальна вираженість клінічних ознак відповідали періоду згасання коронавірусної хвороби. При тяжкому перебігу СOVID-19 вогнища нашарувань зливалися в суцільні плівчасті поверхні з тенденцією до потовщення та поширення на всі ділянки порожнини рота. У 7 осіб (58 %) виявлені в кутах рота мікотичні заїди, покриті білуватим нальотом, що утворився, імовірно, на тлі обробки антисептичними препаратами при спробі самолікування (рис. 3).
Хронічний рецидивуючий афтозний стоматит
Серед пацієнтів, які звернулися за стоматологічною допомогою після перенесеного СOVID-19, у 8 осіб (19 %) був діагностований хронічний рецидивуючий афтозний стоматит — хронічне захворювання слизової оболонки порожнини рота, що характеризується періодичною появою афт, тривалим перебігом із періодичними загостреннями.
Хворі скаржилися на наявність однієї або декількох виразок у порожнині рота, порушення прийому їжі та мовлення, загальну слабкість (рис. 4).
Під час стоматологічного огляду на язику, яснах на тлі незміненої слизової оболонки діагностували наявність однієї чи декількох ерозій округлої форми, покритих фібринозним нашаруванням й оточених яскраво-червоним вінчиком гіперемії. Елементи ураження різко болісні, при пальпації м’які. Рецидиви також діагностували в період згасання коронавірусної хвороби. Слід зазначити, що в більшості пацієнтів, які перенесли СOVID-19, діагностували глибокі, кратероподібні афти, оточені ділянкою гіперемії, що рубцюються (стоматит Сеттона).
Гострий герпетичний стоматит
У 5 (12 %) пацієнтів із перенесеним COVID-19 діагностували гострий герпетичний стоматит. Захворювання розвивалося в період видужання та переважно мало гострий початок з ознаками загального нездужання і головного болю. Основними скаргами пацієнтів були біль у порожнині рота під час прийому їжі, порушення мовлення, наявність численних ерозій.
При об’єктивному обстеженні слизова оболонка порожнини рота була гіперемована, набрякла, з численними ерозіями, що мали поліциклічні контури. Пальпація елементів ураження різко болісна. Елементи ураження переважно розташовувалися на слизовій оболонці твердого піднебіння, губ та щік (рис. 5).
Разом із цим нерідко уражується червона облямівка губ, а також шкіра, що межує з нею. При цьому на поверхні ураження спостерігалися переважно кірочки та лусочки.
Майже всі обстеженні пацієнти відмічали наявність нашарувань на спинці язика та неприємний запах із порожнини рота, що обумовлений активною життєдіяльністю видового складу мікрофлори та порушенням смакових відчуттів та нюху.
Геморагічні зміни слизової оболонки порожнини рота
Порушення кровообігу мікроциркуляторного ланцюга судинного русла слизової оболонки порожнини рота проявлялися в 14 пацієнтів (33 %). Основною скаргою при цьому була зміна кольору слизової оболонки порожнини рота.
Геморагічні прояви на слизовій оболонці порожнини рота зустрічалися в пацієнтів з обтяженим перебігом захворювання СOVID-19 та пацієнтів із наявністю в анамнезі патології серцево-судинної системи.
Під час стоматологічного огляду відмічали помірний ціаноз та набряк губ. На слизовій оболонці губ візуалізувався судинний рисунок. Колір слизової був варіабельний, від блідо-рожевого до ціанотичного. Також візуалізувалися петехіальні та пурпурні крововиливи на вентральній поверхні язика (рис. 6).
Десквамативний глосит у пацієнтів із перенесеним COVID-19 діагностували в 10 осіб (12 %).
Захворювання також розвивалося переважно в період видужання та майже не супроводжувалося порушенням загального стану пацієнтів. Основними скаргами пацієнтів були парестезії, відчуття печіння, які посилювалися під час вживання їжі, та наявність плям на язику.
При об’єктивному обстеженні на бічних поверхнях язика чи його спинці візуалізували одну чи декілька плям яскраво-червоного кольору — вогнища десквамації епітелію, які, зливаючись між собою, утворюють специфічний рисунок. По периферії плям підвищеного зроговіння зазнають ниткоподібні сосочки (рис. 7).
Обговорення
Відомо, що коронавірусна інфекція має мукотропну дію на слизову оболонку порожнини рота, ініціює тимчасові порушення салівації (40 осіб — 95 %), при цьому у 29 осіб (69 %) — гіпосалівацію, у 13 (31 %) — тенденцію до підвищення слиновиділення, у 21 особи (50 %) — порушення смакової і нюхової чутливості, при цьому слід зазначити, що всі пацієнти відмічали відновлення смаку в різні терміни після видужання.
Вірус СOVID-19 чинить нейротропну дію, у тому числі і на щелепно-лицеву ділянку. Пацієнти відмічають печіння в порожнині рота, втрату смаку (90 % пацієнтів), розлади слиновиділення (95 %), відчуття печіння, дискомфорту та повзання мурашок у ділянці язика або інших анатомічних складових слизової оболонки порожнини рота (69 %). У проведеному дослідженні ми відмітили сенестопатії в пацієнтів, які перенесли СOVID-19. Сенестопатії — нав’язливі стани, що проявляються відчуттям збільшення розміру, набряку язика, стороннього предмета та стискання глотки, що відображено в роботах X. Xu et al. (2020) як постковідна енцефалопатія. При цьому дане захворювання частіше діагностувалося в жінок, які перенесли COVID-19. З огляду на дані стосовно циклічності диференціації епітелію слизової оболонки порожнини рота (Гасюк Н.В., 2015) у віці від 38 до 78 років глосодинія діагностується у 20 % випадків, не зафіксовано випадків у дитячому та підлітковому віці.
Патогенетичні аспекти глосодинії інтерпретуються за даними О.С. Яворської (1995) та сучасників, зокрема М.І. Корешкіна та ін. (2018), як вісцеро-рефлекторний стовбуровий синдром, індукований ураженням групи ядер стовбура мозку вісцеральною патологією на фоні вегетосудинної дистонії. За рахунок анатомічної та функціональної спорідненості волокон блукаючого, трійчастого та язикоглоткового нервів ініціюються порушення чутливості — парестезії, сенестопатії, які проєктуються на різні анатомічні ділянки порожнини рота та обличчя.
Патогенез глосодинії в пацієнтів, які перенесли СOVID-19, доволі мультифакторний, включає, на нашу думку, порушення взаємодії психологічних чинників і нейрофізіологічних складових та дисбаланс саме вегетативної іннервації слизової оболонки порожнини рота. Варто додати гіпоксичні зміни тканин як наслідок масивного оксидативного стресу тканин у пацієнтів, які перенесли СOVID-19 (Гасюк Н.В., Мазур И.П., Попович И.Ю., Радчук В.Б., 2021).
Крім того, у частини пацієнтів фіксували низку передумов, що призводять до розвитку даного синдрому і включають як місцеві (ортопедичні конструкції), так і соматичні чинники (патологія внутрішніх органів і систем), що в постковідний період мали тенденцію до загострення (Гасюк Н.В., Мазур І.П., 2020). Доволі часто діагностували порушення слиновиділення, переважно в бік зниження салівації, механізми якої відображені в роботах С.В. Морозова, І.Ю. Мейтель (2016) та D.A. Ettlin et al. (2016). Отже, глосодинію в пацієнтів, які перенесли СOVID-19, на сьогодні слід розцінювати як мультидисциплінарну проблему, що охоплює значне коло інтересів насамперед неврологів, оскільки на перший план стає питання гіпоксії тканин як наслідку оксидативного стресу після перенесеного захворювання, а також стоматологів та лікарів загальної практики (Гасюк Н.В., Мазур И.П., Попович И.Ю., Радчук В.Б., 2021).
Зміни мікробного пейзажу порожнини рота проявлялися у вигляді кандидозних уражень. Патогенез розвитку кандидозних уражень в осіб, які перенесли СOVID-19, на нашу думку, первинно обумовлений комплексним потужним імуносупресивним впливом глюкокортикоїдів на організм загалом, місцевим пригнічуючим впливом кисневої маски на бар’єрну функцію слизової оболонки порожнини рота та системної антибіотикотерапії (Гасюк Н.В., Мазур И.П., Попович И.Ю., Радчук В.Б., 2021), хоча питання першопричини кандидозу в даного контингенту осіб залишається дискусійним і розглядається як із позиції імуносупресивного впливу самого вірусу на організм загалом, так і наслідків антибіотикотерапії, що застосована при лікуванні пневмонії (Лавровская Я.А. и др., 2017).
Погіршення перебігу захворювань травної системи, зокрема десквамативного глоситу, обумовлені низкою чинників: системною масивною антибіотикотерапією, гіпоксичними та вегетативними змінами, що ініціюють порушення трофіки епітелію спинки язика і, як наслідок, підвищену десквамацію.
Патогенез хронічного рецидивуючого афтозного стоматиту в даного контингенту осіб, на нашу думку, має двоспрямований зв’язок, а саме обумовлений імуносупресивним впливом вірусу та є наслідком порушення імунологічних механізмів в організмі людини, що призводить до зниження імунологічної реактивності та порушення неспецифічного захисту. Разом із тим відмічається пригнічуюча дія антибіо-тикотерапії на видовий склад мікрофлори кишечника і розвиток у подальшому бактеріальної алергії, коли спостерігається перехресна імунна реакція за рахунок антигенної схожості бактеріальної мікрофлори порожнини рота й епітеліоцитів слизової оболонки порожнини рота, що обумовлює їх помилкову атаку антитілами.
Механізм розвитку та індуктори гострого герпетичного стоматиту в пацієнтів, які перенесли COVID-19, на нашу думку, первинно обумовлені імуносупресивним впливом самого вірусу, на тлі якого активізувалася герпесвірусна інфекція як автоінфекція (Гасюк Н.В., Мазур И.П., Попович И.Ю., Радчук В.Б., 2021).
Зміни кровоносної системи та мікроциркуляції, що проявляються появою геморагічних змін слизової оболонки порожнини рота у вигляді плям, цілком узгоджуються з даними нових наукових досліджень стосовно ризику розвитку ДВС-синдрому в пацієнтів, інфікованих коронавірусом (Wang C. et al., 2020).
Тромботичні ускладнення є однією з найскладніших проблем у пацієнтів із COVID-19. Попередні дані стосовно узагальнюючих результатів пандемії COVID-19 показали, що у хворих гематологічні зміни проявляються тромбоцитопенією (36,2 %) і підвищеним D-димеру. Ці параметри корелюють зі ступенем тяжкості захворювання (Македонова Ю.А. и др., 2021).
При цьому зміну судинного рисунка слизової доцільно інтерпретувати як порушення кровообігу мікроциркуляторного ланцюга судинного русла, що має вагоме патофізіологічне обґрунтування даної патології (Wang C. et al., 2020; Македонова Ю.А. и др., 2021).
Висновки
Отже, підсумовуючи результати обстеження пацієнтів із захворюваннями слизової оболонки порожнини рота, які перенесли СOVID-19, ми визначили низку нозологій, які первинно індуковані імуносупресивним впливом вірусу на організм, що спровокувало автоінфекційну відповідь, побічною дією та пригнічуючим ефектом лікарських препаратів, які включені в протоколи лікування СOVID-19 та його ускладнень, і є відображенням тропності даного вірусу до певних складових судинного русла. При цьому в пацієнтів після перенесеного СOVID-19 були діагностовані: глосодинія (7 осіб — 17 %), кандидозний (12 осіб — 28 %), герпетичний (5 осіб — 12 %) та хронічний рецидивуючий афтозний стоматит (8 осіб — 19 %), десквамативний глосит (10 осіб — 24 %). У деяких клінічних випадках (10 осіб — 24 %) спостерігали поєднання нозологічних одиниць.
Відсутність уніфікованих підходів до першопричини змін слизової оболонки порожнини рота в даного контингенту осіб та дефіцит знань стосовно досконалих патофізіологічних механізмів персистенції СOVID-19 особливо гостро ставлять питання доцільності розробки алгоритмів кваліфікованої стоматологічної допомоги таким пацієнтам в Україні та їх реалізації в щоденній практиці стоматолога в умовах карантину.
Отримані результати обґрунтовують розробку необхідного алгоритму стоматологічного обстеження з урахуванням спектра діагностованих нозологічних одиниць слизової оболонки порожнини рота в пацієнтів із СOVID-19 в умовах пандемії.
Перспективи подальших досліджень. У подальшому планується проведення інтегрованого обстеження пацієнтів із захворюваннями слизової оболонки порожнини рота, які перенесли СOVID-19, залежно від нозології та ступеня тяжкості ураження слизової в зіставленні з гематологічними параметрами.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 10.11.2021
Рецензовано/Revised 22.11.2021
Прийнято до друку/Accepted 01.12.2021
Список литературы
1. Белоцерковская Ю.Г., Романовских А.Г., Смирнов И.П. COVID-19: респираторная инфекция, вызванная новым коронавирусом: новые данные об эпидемиологии, клиническом течении, ведении пациентов. Consilium Medicum. 2020. 3. 12-20.
2. Гасюк Н.В. Комплексна цитологічна характеристика перебігу процесу диференціації букального епітелію у осіб жіночої статі молодого віку залежно від фази менструального циклу. Вісник проблем біології і медицини. 2015. 2(119). 33-36.
3. Гасюк Н.В., Мазур И.П., Попович И.Ю., Радчук В.Б. Клиническая характеристика заболеваний слизистой оболочки полости рта у пациентов перенесших СOVID-19 — что необходимо знать стоматологу в условиях пандемии? Gergian medical news. 2021. 10. 93-99.
4. Гасюк Н.В., Мазур І.П. Клінічні стани: печіння порожнини рота. Що може зруйнувати бездоганну роботу стоматолога — глосодинія чи непереносимість сплавів та матеріалів? Лікарю, що практикує. 2020. 1. 40-45.
5. Корешкина М.И. Почему трудно поставить диагноз «синдром горящего рта»? РМЖ: Медицинское обозрение. 2018. 9. 10-13.
6. Лавровская Я.А., Романенко И.Г., Лавровская О.М., Придатко И.С. Кандидоз слизистой оболочки рта при дисбиотических изменениях. Крымский терапевтический журнал. 2017. 3. 27-30.
7. Македонова Ю.А., Поройский С.В., Гаврикова Л.М., Афанасьева О.Ю. Проявление заболеваний слизистой полости рта у больных, перенесших COVID-19. Вестник ВолгГМУ. 2021. 1(77). 111-115.
8. Морозова С.В., Мейтель И.Ю. Ксеростомия: причины и методы коррекции. Медицинский совет. 2016. 1. 124-128.
9. Никифоров В.В., Суранова Т.Г., Миронов А.Ю., Забозлаев Ф.Г. Новая коронавирусная инфекция (COVID-19): этиология, эпидемиология, клиника, диагностика, лечение и профилактика. М., 2020. 48 с.
10. Ушаков Р.В., Елисеева Н.Б., Полевая Н.П. Современные методы диагностики, устранения и профилактики галитоза: Учебное пособие. М.: ГБОУ ДПО «Российская медицинская академия последипломного образования», 2016. 81 с.
11. Хабадзе З.С., Соболев К.Э., Тодуа И.М., Морданов О.С. Изменения слизистой оболочки полости рта и общих показателей при COVID 19 (SARS-CoV-2): одноцентровое описательное исследовани. Еndodontics today. 2020. 18. 4-9.
12. Chan J.F., To K.K., Tse H., Jin D.Y., Yuen K.Y. Interspecies transmission and emergence of novel viruses: lessons from bats and birds. Trends Microbiol. 2013. 21. 544-555.
13. Ettlin D.A., Sommer I., Brönnimann B., Ettlin D.A. Design, construction, and technical implementation of a web-based interdisciplinary symptom evaluation (WISE) — a heuristic proposal for orofacial pain and temporomandibular disorders. J. Headache Pain. 2016. 1(1). 77.
14. Wang C., Horby P.W., Hayden F.G., Gao G.F. A novel coronavirus outbreak of global health concern. Lancet. 2020. 395. 470-473.
15. Wu A., Peng Y., Huang B., Ding X., Wang X., Niu P. Genome composition and divergence of the novel coronavirus (2019-nCoV) originating in China. Cell Host Microbe. 2020. 27(3). 325-328.
16. Xu X., Chen P., Wang J., Feng J., Zhou H., Li X. Evolution of the novel coronavirus from the ongoing Wuhan outbreak and modeling of its spike protein for risk of human transmission. Sci. China Life Sci. 2020. 63(3). 457-460.
/12_2.jpg)

/9.jpg)
/10.jpg)
/11.jpg)
/12.jpg)