Журнал «Медицина неотложных состояний» Том 18, №2, 2022
Вернуться к номеру
Періопераційний менеджмент відповідно до принципів програми швидкого післяопераційного відновлення (ERAS) у профілактиці гострої кишкової непрохідності (клінічна лекція)
Авторы: Пилипенко М.М. (1, 2), Бондар М.В. (2), Хоменко О.Ю. (3)
(1) — Інститут нейрохірургії імені акад. А.П. Ромоданова НАМН України, м. Київ, Україна
(2) — Національний університет охорони здоров’я України імені П.Л. Шупика, м. Київ, Україна
(3) — Національний інститут хірургії та трансплантології імені О.О. Шалімова НАМН України, м. Київ, Україна
Рубрики: Медицина неотложных состояний
Разделы: Справочник специалиста
Версия для печати
У статті наведені основні напрямки профілактики розвитку гострої кишкової непрохідності в пацієнтів після оперативних втручань. Основу профілактики становлять принципи швидкого післяопераційного відновлення за програмою ERAS, що широко застосовується в різних галузях. Базові принципи програми ERAS відповідають трьом періодам: передопераційному, інтраопераційному й післяопераційному. У передопераційному періоді велику увагу приділяють підготовці пацієнта й корегуванню станів, що можуть бути причиною тривалого відновлення після операції (наприклад, анемії). Інтраопераційно рекомендують застосовувати комбіновані принципи анестезії, що дозволяють зменшити використання опіатів та анестетиків, на основі регіонарних і місцевих методів знеболювання. На цьому етапі важливим є якісний моніторинг, що дозволяє запобігти інтраопераційній гіпо- і гіперволемії. Під час післяопераційного періоду ключову роль відіграють якісне знеболювання, профілактика нудоти й блювання, ранній початок ентерального харчування пацієнтів і рання рухова активність пацієнтів.
The article presents the main directions for the prevention of acute bowel obstruction in patients after surgery. The basis of prevention is the principle of rapid postoperative recovery according to the widely used ERAS program (Enhanced Recovery after Surgery). The basic principles of the ERAS program correspond to three periods: preoperative, intraoperative and postoperative. In the preoperative period, much attention is paid to the preparation of a patient and the correction of conditions that may lead to prolonged recovery after surgery (eg, anaemia, etc). Intraoperatively, it is recommended to apply combined principles of anaesthesia to reduce the use of opiates and anaesthetics, based on regional and local methods of anaesthesia. At this stage, thorough monitoring is important to prevent intraoperative hypo- and hypervolemia. Early activation of patients plays a key role in the postoperative period. Therefore, proper analgesia, prevention of nausea and vomiting will also lead to early mobilization and early enteral nutrition of the patients.
гостра кишкова непрохідність; протокол ERAS; періопераційний менеджмент; швидке післяопераційне відновлення
acute bowel obstruction; ERAS protocol; perioperative management; rapid postoperative recovery
Вступ
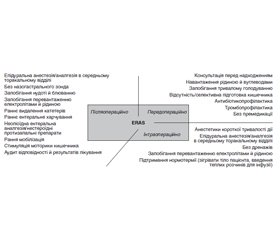
Методи, протоколи й програми ERAS
/37.jpg)
Висновки й практичні рекомендації
- Gustafsson U.O., Hausel J., Thorell A., Ljungqvist O., Soop M., Nygren J.; Enhanced Recovery After Surgery Study Group. Adherence to the enhanced recovery after surgery protocol and outcomes after colorectal cancer surgery. Arch. Surg. 2011 May. 146(5). 571-7. doi: 10.1001/archsurg.2010.309. Epub 2011 Jan 17. PMID: 21242424.
- Jackson P., Vigiola Cruz M. Intestinal Obstruction: Evaluation and Management. Am. Fam. Physician. 2018 Sep 15. 98(6). 362-367. PMID: 30215917.
- Scott M.J., Baldini G., Fearon K.C. et al. Enhanced Recovery After Surgery (ERAS) for gastrointestinal surgery, part 1: pathophysiological considerations. Acta Anaesthesiol. Scand. 2015. 59(10). 1212-1231. doi:10.1111/aas.12601.
- Feldheiser A., Aziz O., Baldini G. et al. Enhanced Recovery After Surgery (ERAS) for gastrointestinal surgery, part 2: consensus statement for anaesthesia practice. Acta Anaesthesiol. Scand. 2016. 60(3). 289-334.
- Sharma J., Kumar N., Huda F., Payal Y.S. Enhanced Recovery After Surgery Protocol in Emergency Laparotomy: A Randomized Control Study. Surg. J. (NY). 2021. 7(2). e92-e99. Published 2021 Jun 3. doi:10.1055/s-0041-1725156.
- Ljungqvist O., Hubner M. Enhanced recovery after surgery — ERAS — principles, practice and feasibility in the elderly. Aging Clin. Exp. Res. 30. 249-252 (2018). https://doi.org/10.1007/s40520-018-0905-1.
- Wilson L., de Beer D. Enhanced Recovery After Surgery (ERAS) in the Paediatric Population. ATOTW 430 (4 August 2020). https://resources.wfsahq.org/wp-content/uploads/atow-430-00.pdf.
- Trujillo-Mejía A., Zapata-Contreras L., Melo-Aguilar L.P., Gil-Montoya L.F. Enhancing recovery in pediatric major abdominal surgery: a narrative review of the literature. Colombian Journal of Anestesiology. 2020. 48(1). 30-37. Epub February 28, 2020.https://doi.org/10.1097/cj9.0000000000000130.
- ERAS Society Guidelines. https://erassociety.org/guidelines/
- Stenberg E., dos Reis Falcão L.F., O’Kane M. et al. Guidelines for Perioperative Care in Bariatric Surgery: Enhanced Recovery After Surgery (ERAS) Society Recommendations: A 2021 Update. World J. Surg. 2022. https://doi.org/10.1007/s00268-021-06394-9.
- Pędziwiatr M., Mavrikis J., Witowski J. et al. Current status of enhanced recovery after surgery (ERAS) protocol in gastrointestinal surgery. Med. Oncol. 2018. 35(6). 95.
- Grainger J.T., Maeda Y., Donnelly S.C., Vaizey C.J. Assessment and management of patients with intestinal failure: a multidisciplinary approach. Clin. Exp. Gastroenterol. 2018. 11. 233-241.
- Schiavoni L., Pascarella G., Grande S. et al. Neuromuscular block monitoring by smartphone application (i-TOF© system): an observational pilot study. NPJ Digit. Med. 2020. 3. 137. https://doi.org/10.1038/s41746-020-00344-w.
- Varadhan K.K., Lobo D.N., Ljungqvist O. Enhanced recovery after surgery: the future of improving surgical care. Crit. Care Clin. 2010 Jul. 26(3). 527-47. doi: 10.1016/j.ccc.2010.04.003. PMID: 20643305.
- Feldheiser A., Ban K.A., Berian J.R., Ko C.Y. Does Implementation of Enhanced Recovery after Surgery (ERAS) Protocols in Colorectal Surgery Improve Patient Outcomes? Clin. Colon. Rectal Surg. 2019. 32(2). 109-113.

/37_2.jpg)