Журнал «Медицина неотложных состояний» Том 18, №3, 2022
Вернуться к номеру
Післяопераційні когнітивні дисфункції та операційне положення
Авторы: Лизогуб К.І. (1), Ніконов В.В. (1), Лизогуб М.В. (2), Курсов С.В. (1), Феськов О.Е. (1), Яковенко С.М. (2)
(1) — Харківська медична академія післядипломної освіти, м. Харків, Україна
(2) — ДУ «Інститут патології хребта та суглобів ім. проф. М.І. Ситенка» НАМН України, м. Харків, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
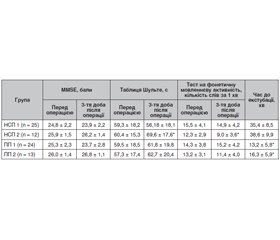
Актуальність. Післяопераційна когнітивна дисфункція (ПОКД) часто спостерігається після оперативного втручання під загальною анестезією, особливо у пацієнтів похилого віку, близько 12 % пацієнтів старше від 65 років мали післяопераційну когнітивну дисфункцію через три місяці після операції. Це важливе питання в періопераційному догляді, оскільки великі операції у пацієнтів похилого віку стають все більш поширеними. Чинники, що підвищують ризик ПОКД, включають літній вік, раніше існуючі церебральні, серцево-судинні захворювання, низький рівень освіти, а також інтра- та післяопераційні ускладнення. ПОКД асоціюється зі зниженням якості життя, втратою функції та збільшенням смертності. Мета: дослідження частоти виникнення ПОКД при використанні напівсидячого інтраопераційного положення (НСП) та прон-позиції залежно від віку пацієнтів. Матеріали та методи. У дослідженні взяли участь 74 пацієнти віком 18–75 років, які були равномірно разподілені на дві групи залежно від періопераційного положення. Додатково кожна група була ще розподілена на дві підгрупи залежно від віку: 18–59 та 60–75 років. Результати. При обстеженні когнітивних функцій за таблицями Шульте у пацієнтів, оперованих у прон-позиції, вірогідних змін виявлено не було. У пацієнтів, оперованих у НСП, була виявлена вірогідна різниця: на 3-тю добу післяопераційного періоду середній час зв’язування чисел у пацієнтів похилого віку був вірогідно більшим, ніж у пацієнтів молодого та середнього віку. Подібні зміни спостерігались при тестуванні на фонетичну мовленнєву активність. На 3-тю добу після операції пацієнти похилого віку були здатні назвати менше слів за хвилину, ніж пацієнти молодшого віку в групі НСП. Висновки. При порівнянні двох інтраопераційних положень, прон-позиції та напівсидячого положення, розвиток ПОКД спостерігався у групі пацієнтів похилого віку, оперованих у НСП. Пацієнти всіх вікових груп, які були оперовані в НСП, мали значно більший час до екстубації порівняно із пацієнтами, які були оперовані у горизонтальному положенні.
Background. Postoperative cognitive dysfunction (POCD) is a common complication after surgery with general anaesthesia in the elderly. However, roughly 12 % of patients over age 65 had postoperative cognitive dysfunction (POCD) three months after surgery. This is an important issue in perioperative care as extensive surgery on older patients becomes more common. POCD is usually transient. Its pathogenesis is multifactorial, with the immune response to surgery probably acting as a trigger. Factors that elevate the risk of POCD include old age, pre-existing cerebral, cardiac, and vascular disease, low educational level, and intra- and postoperative complications. The findings of multiple randomized controlled trials indicate that the method of anesthesia does not play a causal role for prolonged cognitive impairment. POCD is associated with poorer recovery and increased utilization of social financial assistance. POCD is associated with a decrease in quality of life, loss of function, and increased mortality. Materials and methods. When examining cognitive functions according to Schulte tables, no significant changes were found in patients operated on in pron-position. Results. In patients operated on in the BCP, a significant difference was found — by 3 days of the postoperative period, the mean binding time of numbers in the elderly was significantly longer than in young and middle-aged patients. Similar changes were observed when testing for phonetic speech activity. On the 3rd day after the operation, elderly patients could be called fewer words per minute than younger patients in the BCP group. Conclusions. When two intraoperative positions was compared the development of the POCD was observed in a group of elderly patients operated by the BCP. Patients of all ages who undergoing surgery in the BCP had a significantly longer time before extubation than patients who undergoing surgery in a pron-position.
післяопераційна когнітивна дисфункція; загальна анестезія; напівсидяче положення; прон-позиція
postoperative cognitive dysfunction; general anesthesia; beach-chair position; prone-position
Вступ
Матеріали та методи
Результати та обговорення
Висновки
- Evered L.A., Silbert B.S. Postoperative cognitive dysfunction and noncardiac surgery. Anesthesia and Analgesia. 2018. 127(2). 49505. https://doi.org/10.1213/ANE.0000000000003514.
- Mahanna-Gabrielli E., Schenning K.J., Eriksson L.I., et al. State of the clinical science of perioperative brain health. Br. J. Anaesth. 2019. 123(4). 464-478.
- Paredes S., Cortínez L., Contreras V., Silbert B. Post-operative cognitive dysfunction at 3 months in adults after non-cardiac surgery: a qualitative systematic review. Acta Anaesthesiol. Scand. 2016. 60. 1043-1058.
- Vacas S., Cole D., Cannesson M. Cognitive Decline Associated With Anesthesia and Surgery in Older Patients. JAMA. 2021. 326(9). 863-864. doi: 10.1001/jama.2021.4773.
- Murphy G., Greenberg S., Szokol J. Safety of Beach Chair Position Shoulder Surgery: A Review of the Current Literature. Anesth. Analg. 2019 Jul. 129(1). 101-118. doi: 10.1213/ANE.0000000000004133.
- Соловьева А., Горячев Д., Архипов В. Критерии оценки когнитивных нарушений в клинических исследованиях. Ведомости Научного центра экспертизы средств медицинского применения. 2018. 8(4). 218-230.
- Thanaboriboon С., Vanichvithya P., Jinaworn P. What Is the Risk of Intraoperative Cerebral Oxygen Desaturation in Patients Undergoing Shoulder Surgery in the Beach Chair Position? Clin. Orthop. Relat. Res. 2021. 479(12). 2677-2687.
- Aguirre J. The beach chair position for shoulder surgery in intravenous general anesthesia and controlled hypotension: Impact on cerebral oxygenation, cerebral blood flow and neurobehavioral outcome. J. Clin. Anesth. 2019. 53. 40-48.
- Laflam A., Joshi B., Brady K., Yenokyan G., Brown C., Everett A., Selnes O., McFarland E., Hogue C. Shoulder surgery in the beach chair position is associated with diminished cerebral autoregulation but no differences in postoperative cognition or brain injury biomarker levels compared with supine positioning: the anesthesia patient safety foundation beach chair study. Anesthesia and analgesia. 2015. 120(1). 176-185. https://doi.org/10.1213/ANE.0000000000000455.
- Salazar D., Sears B., Aghdasi B., et al. Cerebral desaturation events during shoulder arthroscopy in the beach chair position: patient risk factors and neurocognitive effects. J. Shoulder Elbow Surg. 2013. 22. 1228-1235.

/46.jpg)
/47.jpg)