Вступ
Неінвазивна вентиляція (НІВ) легень за допомогою маски для підтримання постійного позитивного тиску в дихальних шляхах (СРАР-маски) є методом вибору лікування легеневих порушень при тяжкому перебігу COVID-19-асоційованої пневмонії [1]. Оскільки питання про загальновизнані показання до інтубації трахеї з переходом на примусову вентиляцію при тяжких вірусних пневмоніях із гострим респіраторним дистрес-синдромом (ГРДС) на сьогодні досі є невирішеним [2], своєчасний початок СРАР-терапії з адекватним підбором параметрів і ретельним клінічним та лабораторним моніторингом дозволяє ефективно проводити респіраторну підтримку таким пацієнтам й у багатьох випадках уникнути переходу на інвазивну вентиляцію, навіть при виражених дихальних порушеннях. Основними проблемами даної методики є дискомфорт, пов’язаний із СРАР-маскою, який не дозволяє належним чином адаптувати пацієнтів до вентилятора. Пацієнт у стані психомоторного збудження на фоні гіпоксемії та/або гіперкапнії має підвищену роботу дихання, інспіраторні зусилля, що водночас погіршують патологічні зміни газового стану крові. Іншою проблемою є оцінка ефективності НІВ та визначення показань до інтубації. O. Roca та співавтори показали ефективність використання респіраторного індексу оксигенації (ROX-індексу) для визначення неефективності високопотокової кисневої терапії через спеціальні назальні канюлі у пацієнтів з гострою гіпоксичною дихальною недостатністю (ГГДН) [3]. ROX-індекс розраховується за формулою: (SpO2/FiO2)/частота дихання. Вимірювання проводиться через 2, 6 та 12 годин від початку терапії або зміни параметрів. Результат менше ніж 3,85 розглядають як високий ризик необхідності інтубації, а результат 4,88 й вище, відповідно, як низький ризик. При результаті від 3,86 до 4,87 оцінку слід повторити через 2 години. Проте немає досліджень, які б показували ефективність застосування ROX-індексу для передбачення ефективності чи неефективності НІВ. За даними метааналізу, проведеного B. Fazzini та співавторами, застосування прон-позиції у неінтубованих пацієнтів з ГГДН сприяє ефективності НІВ, що проводиться [4]. Даний клінічний випадок описує наш досвід застосування ROX-індексу у пацієнтки з ГГДН, що розвинулась на фоні коронавірусної хвороби, SARS-CoV-2-асоційованої, якій проводилась неінвазивна вентиляція легень через СРАР-маску.
Опис клінічного випадку
Пацієнтка О., 53 роки, була доставлена машиною екстреної медичної допомоги до Національного інституту хірургії та трансплантології імені О.О. Шалімова на 10-й день хвороби зі скаргами на виражену задишку, загальну слабкість, гіпертермію до 39 °С. Мала позитивний ПЛР-тест на SARS-CoV-2, до госпіталізації лікувалась амбулаторно. Пацієнтка використовувала інсуфляцію кисню через назальні канюлі та лицеву маску з мішком за допомогою кисневого концентратора ще в домашніх умовах і у зв’язку з відсутністю покращення та наростанням задишки звернулась за екстреною медичною допомогою. При надходженні пацієнтка мала поверхневе дихання з частотою (ЧД) більше ніж 35 дих/хв, сатурація (SpO2) — 32 % при диханні атмосферним повітрям, а при інсуфляції кисню через маску з резервуаром з потоком 15 л/хв SpO2 піднімалась до 77–80 %. Пацієнтку було негайно госпіталізовано у відділення інтенсивної терапії (ВІТ) з діагнозом: коронавірусна хвороба, SARS-CoV-2-асоційована, тяжкий перебіг. Ускладнення: позагоспітальна полісегментарна пневмонія, тяжкий перебіг. ГРДС ІІ–ІІІ ст., дихальна недостатність (ДН) ІІ–ІІІ ст. Серед супутніх захворювань у пацієнтки були наявні аліментарне ожиріння ІІ ст., артеріальна гіпертензія ІІ ступеня, 2-ї стадії, ризик 3, серцева недостатність І ст.
При надходженні у ВІТ пацієнтці було одразу налагоджено НІВ за допомогою СРАР-маски. До 30-ї доби госпіталізації включно пацієнтку вкладали у прон-позицію кожні три години, що позитивно впливало на її стан. Починаючи з 45-ї доби хвору почали поступово відлучати від СРАР-вентиляції, чергуючи її з інсуфляцією кисню через маску з резервуаром з потоком 10–15 л/хв, з 50-ї доби пацієнтка знаходилась на СРАР-вентиляції тільки вночі, під час сну. Загалом НІВ легень хворій проводилась протягом 60 діб. Було призначено патогенетичне медикаментозне лікування у вигляді кортикостероїдів й антикоагулянтів відповідно до чинного протоколу «Надання медичної допомоги для лікування коронавірусної хвороби (COVID-19)», затвердженого наказом Міністерства охорони здоров’я України від 02 квітня 2020 року № 762. Антибактеріальну терапію та симптоматичне лікування проводили відповідно до клінічного стану та зміни лабораторних показників.
Протягом усього часу перебування хворої у ВІТ їй проводився ретельний моніторинг таких параметрів: температура тіла, артеріальний тиск, частота дихання, сатурація кисню капілярної крові методом пульсоксиметрії (SpO2), загальний аналіз крові з лейкоцитарною формулою, глюкоза крові, сечовина й креатинін, печінкові проби, маркери запалення (С-реактивний білок (СРБ), прокальцитонін), лактат, кислотно-лужний стан (КЛС) артеріальної й венозної крові, коагулограма, D-димер. Згідно зі змінами в лабораторних показниках проводилась корекція медикаментозного лікування. Також проводився рентгенологічний контроль органів грудної клітки й комп’ютерна томографія.
Динаміка основних лабораторних показників наведена в табл. 1, а кислотно-лужного стану та основних респіраторних параметрів — у табл. 2.
При цьому лабораторні показники функції нирок при надходженні не були порушені та становили: сечовина — 5,9 ммоль/л, креатинін — 62,0 мкмоль/л. Рівень глюкози був 8,7 ммоль/л. Нормальними були також показники функції печінки та рівень електролітів крові.
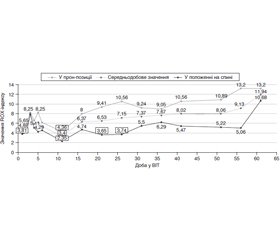
Для оцінки адекватності респіраторної терапії та прийняття рішення щодо подальшої тактики та корекції параметрів НІВ ми визначали ROX-індекс та користувались рекомендованими критеріями, валідованими для високопотокової кисневої терапії. Визначення індексу проводилось як у положенні на спині, так і у прон-позиції. На рис. 1 наведені значення ROX-індексу при надходженні та через кожні 5 діб до 60-ї доби лікування у ВІТ. Так, нами було встановлено, що при надходженні ROX-індекс становив 3,81, що можна було розглядати як високий ризик потреби в інвазивній штучній вентиляції легень (ШВЛ), проте після налагодження СРАР-вентиляції з позитивним тиском у кінці видиху (ПТКВ) 10 см водн.ст. та FiO2 — 0,6 при повторній оцінці через 4 години індекс становив вже 4,87, і ми інтерпретували цей результат як показник ефективності неінвазивної вентиляції.
На 10-ту добу перебування у ВІТ спостерігалося погіршення стану пацієнтки: з’явилась ажитація, температура тіла підвищилась до 38 °С, ЧД — 35–40 дих/хв, SpO2 = 85–88 %. Параметри СРАР на той момент становили: ПТКВ -10 см водн.ст., FiO2 = 0,9–1,0 (табл. 2) і ROX-індекс — 2,35 у положенні на спині (рис. 1). Були проведені заходи з адаптації пацієнтки до НІВ та скориговані параметри: призначено фентаніл у дозі 100 мкг внутрішньовенно двічі, ПТКВ збільшено до 12 см водн.ст., FiO2 — 0,85–0,95. Стан пацієнтки покращився: ЧД знизилась до 25 дих/хв, а SpO2 покращилось до 90–93 % і вже через 4 та 8 годин значення ROX-індексу становили 3,4 та 4,36 відповідно. Таким чином, регулярне визначення ROX-індексу дозволяло нам своєчасно реагувати на зміну стану пацієнтки.
/58.jpg)
На 20-ту добу рівні лейкоцитів, СРБ та лактату знову підвищились, було призначено меропенем 1 г внутрішньовенно тричі на добу. Надалі до моменту виписки спостерігалась позитивна динаміка по всіх клінічних і лабораторних показниках (табл. 1, 2).
Протягом усього перебування у ВІТ пацієнтці проводився моніторинг основних клінічних і лабораторних показників, і жодних порушень з боку серцево-судинної системи, вуглеводного обміну й функцій печінки та нирок нами не було виявлено.
За даними комп’ютерної томографії органів грудної клітки, на 65-ту добу перебування у ВІТ визначено: легені «мозаїчної» структури; на фоні дифузно підвищеної щільності легеневої паренхіми визначаються ділянки консолідації, виражений фіброз та множинні кістоподібні порожнини діаметром до 5–20 мм. КТ-ознаки виражених наслідків перенесеної коронавірусної інфекції, кістозно-фіброзної трансформації легеневої паренхіми.
Пацієнтка була виписана з клініки на 70-ту добу від дати надходження, у стабільному компенсованому стані під нагляд сімейного лікаря. Показники сатурації на атмосферному повітрі були в межах 91–92 %, а при застосуванні кисневого концентратора з потоком до 3 л/хв — 95–98 %, при цьому ЧД у стані спокою не перевищувала 16 дих/хв.
Висновки
1. ROX-індекс може бути раннім діагностичним критерієм для оцінки ефективності чи неефективності неінвазивної вентиляції пацієнтів з гострою гіпоксичною дихальною недостатністю при COVID-19. Подальші дослідження необхідні для підтвердження даної гіпотези.
2. Своєчасна НІВ через СРАР-маску у поєднанні з консервативним лікуванням за актуальними протоколами та ретельним спостереженням дає змогу ефективно лікувати хворих на COVID-19 із тяжким перебігом і уникнути інвазивної ШВЛ.
3. Лікування COVID-19-асоційованої пневмонії — це тривалий процес, що вимагає ретельного спостереження й догляду, комплексного підходу та співпраці пацієнта з медперсоналом ВІТ.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 03.01.2022
Рецензовано/Revised 09.01.2022
Прийнято до друку/Accepted 13.01.2022

/57.jpg)
/58.jpg)