У грудні 2019 року в провінції Ухань, що в Китаї, вперше повідомили про захворювання, схоже на пневмонію, викликане новим сoronavirus, яке отримало назву «тяжкий гострий респіраторний синдром 2» (SARS-CoV-2). SARS-CoV-2 став викликом для громадського здоров’я, оскільки хвороба, спричинена коронавірусом (COVID-19), швидко поширилася в більшості країн світу, зумовивши виникнення 5 000 000 випадків захворювання та понад 340 000 смертей на період 2020 р. На основі критеріїв «Аlarming levels of spread and severity» Всесвітня організація охорони здоров’я спочатку оголосила COVID-19 глобальною надзвичайною ситуацією, а потім охарактеризувала цю ситуацію з COVID-19 як пандемію [7].
Відомо, що більшість пацієнтів переносять захворювання із сприятливим прогнозом, проте раннє виявлення факторів ризику та прогнозування тяжких варіантів перебігу необхідне для повноцінного надання допомоги. Дійсно, у близько 20 % пацієнтів хвороба COVID-19 перебігає у тяжкій формі та потребує лікування в умовах спеціалізованих відділень. У частини пацієнтів швидко розвивається гостра респіраторна хвороба — дистрес-синдром (ARDS) та інші тяжкі ускладнення [3, 8].
Вірус SARS-CoV та споріднені з ним MERS-CoV, SARS-CoV-2 спочатку проявляються як респіраторне захворювання, що характеризується такими клінічними проявами, як кашель, задишка, лихоманка та інші симптоми ураження верхніх та нижніх дихальних шляхів включно із системними проявами. Крім того, COVID-19 асоціюється з великою різноманітністю інших симптомів і клінічних проявів, обумовлених інвазією вірусу до багатьох інших органів і систем [4].
Повідомлялось, що в значної кількості пацієнтів з діагностованим COVID-19 виявлено широкий спектр неврологічних проявів. Неврологічні симптоми включали симптоми, пов’язані з дисфункцією центральної нервової системи (втома, головний біль, порушення свідомості, прояви гострого порушення мозкового кровообігу, запаморочення, синкопальні стани, судоми, анорексія та безсоння), периферичної нервової системи (аносмія, агевзія, міоклонус, невропатичний біль і міалгії) та комбінований центрально-периферичний тип порушень (синдром Гієна — Барре) і ураження вегетативної нервової системи, центри якої розташовані в кишечнику (діарея) [4].
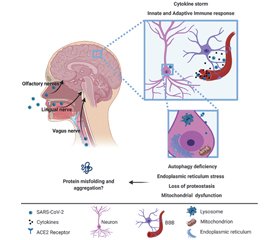
Системний запальний процес і так званий «цитокіновий шторм», як правило, відіграє головну роль як у нейродегенеративному процесі, так і в розвитку інфекції SARS-CoV-2. Відомо, що SARS-CoV-2 проникає в клітини, взаємодіючи з рецептором ACE2 (Angiotensin I converting enzyme 2) і трансмембранною сериновою протеазою 2 (TMPRSS2). У результаті підвищується рівень ангіотензину II у сироватці крові, що призводить до активації запальних цитокінів, включаючи γ-інтерферон, що посилює «цитокіновий шторм». Підвищені рівні інтерлейкіну-1β, γ-інтерферону, індукованого інтерфероном білка 10 і моноцитарного хемоатрактантного білка 1 спостерігалися у тяжких випадках COVID-19. IL-1, IL-2, IL-6 та фактор некрозу пухлини α також беруть участь у «цитокіновому штормі» та впливають на центральну нервову систему [1].
Деякі шлунково-кишкові прояви, включаючи діарею, можуть бути пов’язані з експресією вірусного рецептора ACE2 і серинової протеази та TMPRSS2, яка бере участь у праймінгу білка S в епітелії тонкого та товстого кишечника [4].
Як відомо, 65 % людей, уражених COVID-19, страждали від гіпосмії та агевзії, що свідчить про можливість транссинаптичного, вторинного щодо респіраторного шляху поширення через нюховий, під’язиковий і язикоглотковий нерви (рис. 1). Гіпосмія офіційно визнана у Великобританії симптомом COVID-19 і може бути ознакою «безсимптомних» носіїв, які можуть не мати симптомів з боку верхніх дихальних шляхів.
Повідомлялось про проникнення SARS-CoV-2 у судини головного мозку. Незалежно від того, чи присутній вірус у нейронах чи астроцитах, можуть бути численні наслідки для клітин мозку, зокрема, через внутрішньоклітинні реакції на запалення, що може призвести до порушеного праймінгу білка, що є ознакою нейродегенерації [4].
У пацієнтів із хворобою Паркінсона (ХП), у яких був позитивний тест на SARS-CoV-2, задокументовано погіршення рухових та інших симптомів, пов’язане із вірусною інвазією. Ці симптоми включали брадикінезію, тремор, порушення ходи, марення та когнітивне зниження різного ступеня тяжкості, сильні судоми рук та ніг; також мали місце повідомлення про енцефалопатію [2].
Eleopra et al. провели перше дослідження «випадок — контроль», яке описує вплив COVID-19 на моторні та немоторні симптоми при ХП [5].
У когорті, що складалась із 141 пацієнта з ХП у провінції Ломбардія, було відзначено 12 випадків COVID-19 серед пацієнтів середнього віку і з тривалістю захворювання, подібною до групи контролю. Пацієнти з ХП відчували істотне погіршення як рухових, так і немоторних симптомів (особливо проблеми із сечовипусканням та втому) під час захворювання на COVID-19 легкого та середнього ступеня тяжкості, незалежно від віку та тривалості його перебігу. Про втому як домінуючий немоторний симптом також повідомлялось під час інфекції SARS-CoV-2 у випадках з ХП, описаних Antonini et al. [5]. Клінічне погіршення, яке спостерігається у пацієнтів з ХП, можна пояснити як механізмами, пов’язаними з інфекцією, так і порушенням фармакокінетики дофамінергічної терапії та потребою в корекції лікування [9, 10].
Сучасні дані свідчать про підвищену ймовірність госпіталізації та смертельних випадків, що пов’язані із віком пацієнтів (старше за 60 років), чоловічою статтю і наявними супутніми захворюваннями. Найпоширенішими супутніми захворюваннями, що ускладнювали перебіг COVID-19, були: гіпертонічна хвороба, цукровий діабет та ішемічна хвороба серця. Зокрема, в Італії середній вік хворих становив 62 роки, тоді як середній вік пацієнтів, які померли від COVID-19, становив 81 рік, більшість із захворілих мали коморбідну патологію, таку як цукровий діабет, гіпертонічна хвороба та хронічна обструктивна хвороба легень. Цікаво, що у чоловіків віком від 60 до 80 років відзначався вищий ризик зараження порівняно з жінками, але поширеність виявилася вищою серед жінок, ніж серед чоловіків, у віці до 60 і старше за 90 років.
Старший вік пацієнтів також вважається безсумнівним фактором ризику. Проте чи є нейродегенеративні захворювання, включаючи ХП, фактором ризику розвитку COVID-19? У цьому контексті люди похилого віку з ХП можуть являти особливо вразливу групу населення, оскільки обмежена легенева ємність через аксіальну акінезію може бути як сприятливим фактором, так і спричиняти тяжкий перебіг пневмонії. Більше того, емоційний дистрес як наслідок впливу надзвичайної ситуації, соціальна ізоляція та тривале обмеження рухової активності, що зумовлені карантином, є факторами, які можуть опосередковано посилити як моторні, так і немоторні симптоми ХП [3, 8].
Пацієнти з ХП похилого віку можуть становити особливо вразливу групу населення, оскільки ригідність дихальних м’язів, а також порушення кашльового рефлексу разом із наявною задишкою можуть призвести до посилення тяжкості перебігу COVID-19. Крім того, можливий вплив непрямих факторів, таких як стрес, самоізоляція та тривога, а також наслідки тривалого обмеження рухової активності через карантин.
Зв’язок між COVID-19 та ХП зазнає всебічних дебатів та гарячих дискусій. Антитіла проти коронавірусу були виявлені в спинномозковій рідині хворих на ХП більше 2 десятиліть тому, що свідчить про можливу роль вірусних інфекцій у нейродегенерації. Рецептори ангіотензинперетворюючого ферменту 2 високоекспресовані в дофамінергічних нейронах, а кількість їх знижена при ХП через дегенеративний процес; тому інвазія вірусу через гематоенцефалічний бар’єр, як наслідок тяжкого гострого респіраторного синдрому, що спричинений коронавірусом, може завдати додаткової шкоди, з наступним погіршенням симптомів, а також може збільшити потребу в замісній дофамінергічній терапії.
Здатність коронавірусів проникати в тканини головного мозку через носову порожнину проявляється аносмією/гіпосмією та агевзією у багатьох інфікованих суб’єктів. Відповідна симптоматика відома як один із численних проявів немоторного компонента ХП [5, 6, 12–15].
COVID-19 і можливість розвитку поствірусного паркінсонізму: клінічні та молекулярні обґрунтування
Зв’язок між перенесеним COVID-19 та ймовірним розвитком паркінсонізму ґрунтується на кількох спостереженнях:
1. Здатність коронавірусів проникати в ЦНС через носову порожнину з подальшою загибеллю нейронів, як показано у дослідженнях на тваринах.
2. Гіпосмія виявляється у пацієнтів з COVID-19 навіть за відсутності закладеності носа та ринореї та, як відомо, є продромальною ознакою ХП.
3. Ураження базальних гангліїв може виникати в контексті розвитку тромбоемболічної енцефалопатії при COVID-19.
4. Наявність більш високого рівня антитіл проти коронавірусів, які викликають звичайну застуду, у спинномозковій рідині у пацієнтів з ХП порівняно з групою контролю свідчить про можливу участь вірусної інфекції в патогенезі ХП.
5. Є повідомлення, що рецептори ACE2 можуть уражатися в різних ділянках нервової системи.
6. Повідомлення про синкопе, що не супроводжуються порушеннями серцевого ритму, натякає на потенційну роль нервово-опосередкованих синкопе, так би мовити синкопе внаслідок ортостазу, що свідчить про важливість таких досліджень для пацієнтів з ХП, які часто страждають на автономну дисфункцію.
7. Випадок пацієнта, у якого розвинувся міоклонус і гострий, але спонтанно оборотний гіпокінетично-ригідний синдром, при цьому DaTscan показує зниження рівня поглинання транспортера дофаміну путаменом, а також мала місце гіпосмія.
8. Ангіотензинова система, яка причетна до патогенезу COVID-19, може мати важливе значення при розвитку запальних та нейродегенеративних механізмів, що спостерігаються при ХП.
9. Білки SARS-CoV-2 можуть взаємодіяти з білками людини, що беруть участь у біологічних механізмах, які викликають дисфункцію гомеостазу білка, що може призвести до порушення згортання білка та його агрегації.
10. Вивільнення цитокінів може активувати резидентні імунні клітини в ЦНС і/або призвести до їх інфільтрації з периферії, що викликає пошкодження клітин мозку. Такі клітини можуть включати активовані Т-клітини та мікроглію, які можуть вбивати нейрони, астроцити та різні типи судинних клітин. Це може відбуватися шляхом відбору клітин, які специфічно розпізнають представлені антигени від інфекції або попередньої інфекції, або через загальну активацію цитотоксичних клітин, що розпізнають інші антигени, включаючи автоантигени, такі як похідні від альфа-синуклеїну, які беруть участь у розвитку ХП, деменції з тільцями Леві, множинної системної атрофії та розсіяного склерозу.
Загалом клінічний вплив COVID-19 на ХП може відбуватися кількома шляхами:
1. Розвиток симптомів, пов’язаних із COVID-19, зокрема висока температура, тяжкий респіраторний дистрес-синдром, спричинений коагулопатією, втома, міалгії, та пов’язаний з ними нервово-емоційний стрес.
2. Погіршення вже існуючої задишки через дихальний дистрес-синдром.
3. У пацієнтів з гострим перебігом COVID-19, які надійшли до стаціонару, мають місце сплутаність свідомості та делірій (про нього повідомляють у понад 25 % госпіталізованих суб’єктів з COVID-19 серед 3500 оглянутих пацієнтів).
4. Погіршення специфічних симптомів, у тому числі моторних, а також немоторних проявів, таких як біль, занепокоєння, порушення сну і швидка стомлюваність, особливо при обмеженому доступі до надання медичної допомоги.
5. Соціальна ізоляція і загострення основних когнітивних симптомів та симптомів порушення поведінки, зокрема тривожних порушень.
6. Можливість посттравматичного стресового розладу, що спостерігалося під час попередніх пандемій SARS та MERS.
7. Підвищена потреба в прийомі препаратів леводопи під час госпіталізації у зв’язку із загостренням і потреба в непероральній дофамінергічній терапії у деяких пацієнтів з тяжкими симптомами, пов’язаними з COVID-19.
8. Можлива медикаментозна взаємодія протикашльових засобів з протипаркінсонічними препаратами, такими як інгібітори МАО-В.
9. Складність лікування, пов’язана з обмеженням доступу до особистих консультацій лікаря.
Вплив тяжкої інфекції (за замовчуванням це означає високий рівень вірусного навантаження або прозапальний стан) може призвести до госпіталізації та необхідності дихальної підтримки або штучної вентиляції легенів, особливо у літніх пацієнтів з ХП з високим рівнем коморбідності. Питання ще більше ускладнюється, тому що такі пацієнти можуть отримувати непероральну терапію (підшкірний апоморфін, інтрадуоденальна інфузія леводопи та глибока стимуляція мозку (DBS)) на пізніх стадіях ХП. Такі пацієнти особливо уразливі, з високим рівнем смертності та можуть мати підвищену потребу в прийомі леводопи під час гострого періоду захворювання. Попередньо існуючі дихальні розлади (задишка, брадикінезія дихальних м’язів) на додаток до можливого прямого ураження стовбура мозку, пов’язаного з SARS-CoV-2 (пригніченням кашльового рефлексу) і, можливо, з порушенням авторегуляції кровотоку, може відіграти додаткову негативну роль. Часто повідомлялося про втому після багатьох вірусних інфекцій, особливо пов’язаних з вірусом Епштейна — Барр, що проявляється в багатьох випадках COVID-19, не пов’язаних з ХП. Крім того, поширеною була втома в низці випадків ХП, що суттєво впливає на якість життя пацієнтів.
Міалгія також часто зустрічається після вірусних захворювань, включаючи COVID-19, та у деяких випадках COVID-19 при ХП, міалгія може бути тяжкою і вражати переважно м’язи спини. Соціальна ізоляція може викликати підвищену тривожність, загострення вже існуючої депресії, негативний вплив стресу на перебіг ХП, а також відсутність фізичних навантажень. Під час попередніх епідемій SARS та MERS посттравматичний стресовий розлад розвинувся у 15 % госпіталізованих, в 1 % розвинулася депресія і/або тривожність, а у більше ніж 15 % — втома [4].
Виявлено, що пацієнти з ХП мають підвищений ризик зараження COVID-19, що пов’язано з віком та численними супутніми захворюваннями. Крім того, в них виявлено більше супутніх захворювань, ніж у групі контролю відповідного віку. Системна запальна відповідь разом із «цитокіновим штормом» легко запускається у пацієнтів із захворюваннями, пов’язаними з хронічним запаленням, такими як цукровий діабет, ожиріння та серцеві захворювання. COVID-19 може погіршити перебіг ХП через взаємодію з дофамінергічною системою в мозку. Варто зазначити, що перебіг ХП погіршується, коли пацієнти страждають від іншої інфекції, що можна трактувати як порочне коло між ХП та COVID-19.
ХП більш поширена серед пацієнтів літнього віку та нерідко супроводжується респіраторними та серцево-судинними симптомами, що призводить до зростання ризику зараження SARS-CoV-2 пацієнтів з ХП.
Hainque та Grabli задокументували труднощі виявлення COVID-19 у пацієнтів, які страждають на ХП, оскільки деякі симптоми, такі як втома, аносмія, припливи та біль у кінцівках, також можуть бути немоторними проявами ХП. Аносмія, яка є продромальним симптомом, присутня у 90 % пацієнтів з ХП і приблизно у 50 % пацієнтів з COVID-19. Пацієнти з COVID-19, які демонструють аносмію, також мають значно підвищений ризик прогресування захворювання, а у кількох пацієнтів із легкими випадками аносмія була єдиним неврологічним симптомом. Лихоманка, яка є супутнім симптомом COVID-19 у 87,9 % пацієнтів, пов’язана з погіршенням рухової активності у пацієнтів з ХП і навіть може сприяти розвитку акінетико-гіпертермічного синдрому, акінетичного кризу. Підвищена частота діареї серед тих, у кого діагностовано COVID-19, також негативно впливає на фармакокінетику через швидке виведення метаболітів унаслідок діареї. Повідомлялося про симптоми посилення сечовипускання, що може бути пов’язано з поєднанням коливань моторних симптомів через COVID-19 та підвищеної стомлюваності через системну запальну реакцію [11].
Незважаючи на те, що пандемія СOVID-19 — це величезний зовнішній стресовий фактор, який одночасно впливає на великі групи людей, це забезпечує унікальну можливість для дослідників перевірити, як пандемія впливає на перебіг ХП в існуючих різноманітних когортах. Це також дозволяє дослідникам перевірити, які фактори захищають пацієнтів від згубного впливу наслідків цієї кризи, покращуючи наше розуміння резистентності до ХП. Глобальна криза завдає вагомих негативних впливів, але зріють сподівання, що вона також принесе довгострокову перспективу та позитивні результати для багатьох людей, які живуть з ХП, у всьому світі [6].
Отримано/Received 27.04.2022
Рецензовано/Revised 07.05.2022
Прийнято до друку/Accepted 12.05.2022

/32.jpg)