Вступ
Анатомічні особливості грудопоперекового переходу зумовлюють значну схильність цієї зони до травматичних ушкоджень [1, 2]. Так, кіфоз грудного відділу хребта, який, за даними різних досліджень, становить від 20 до 50°, визначає розташування осі стискального навантаження наперед від тіл хребців. При цьому ребра і мускулатура грудної клітки певною мірою є амортизаційними чинниками, що перешкоджають позамежному навантаженню тіл у діапазоні фізіологічних навантажень. Крім того, орієнтація фасеткових суглобів у коронарній проєкції досить жорстко обмежує згинання та розгинання. З іншого боку, поперековий лордоз, що становить 40–70°, зумовлює зміщення осі навантаження дозаду через тіла хребців на задній опорний комплекс. При цьому значно більші тіла хребців і сагітально орієнтовані фасеткові суглоби більш адаптовані до осьового навантаження [3]. Перехід від морфологічних особливостей грудного відділу хребта до поперекового відбувається у відносно невеликій зоні — Th11-L2, за даними деяких авторів, T10-L2, де грудна клітка вже не виявляє стабілізувального ефекту, а лордоз ще не сформований, що пояснює високу відносну частоту травматичних ушкоджень [4].
Тактика лікування ушкоджень грудопоперекового переходу досить суперечлива. Запропоновано велику кількість методів, які демонструють ефективність при тих чи інших видах ушкоджень. Однак єдиної концепції, що визначає конкретний метод лікування для певного комплексу патоморфологічних змін, не сформовано. Тенденцією останніх десятиріч є розробка і активне впровадження у клінічну практику тактикоорієнтованих класифікацій травматичних ушкоджень певного відділу хребта, які враховують низку різнорідних чинників та надають клініцисту більш-менш чітку схему лікувальних заходів [5]. Щодо грудопоперекового переходу такою класифікацією є AOSpine Thoracolumbar Spine Injury Classification System (AOSpineTLSICS), запропонована Alexander R. Vaccaro та співавт. у 2013 р. [6]. Схему розроблено для характеристики ушкодження грудного та поперекового відділів хребта, але особливості грудопоперекового переходу, як і в раніше запропонованих класифікаціях, не взяті до уваги. В огляді розглянуто основні принципи побудови AOSpineTLSICS, а також рекомендовані на підставі класифікаційних категорій методи лікування.
AOSpine Thoracolumbar Spine Injury Classification System
Класифікація, що ґрунтується на аналізі понад 750 випадків травматичних ушкоджень грудопоперекового відділу хребта, призначена для заміни досить складної та деталізованої схеми F. Magerl і співавт., розглянутої нами раніше [7]. Крім того, при розробці класифікації враховано досвід використання Thoracolumbar Injury Classification System (TLICS), основними критеріями якої є морфологія ушкодження тіла хребця, збереження заднього лігаментозного комплексу та неврологічний статус [8]. Фактично компіляція спрощеної морфології з класифікації F. Magerl і співавт. та критеріїв TLICS лежить в основі AOSpineTLSICS.
Основним завданням авторів була розробка досить простої, універсальної та добре відтворюваної класифікації з метою відображення основних хірургічних уподобань та визначення найоптимальнішого підходу до лікування [6]. Класифікація ґрунтується на оцінці трьох базових критеріїв (морфологічна характеристика перелому, неврологічний статус постраждалого та уточнюючі клінічні модифікатори).
Морфологічна класифікація
Подібно до системи F. Magerl і співавт. ієрархія розподілу типів травматичних ушкоджень відповідає зростанню ступеня тяжкості. Автори виділяють три основні типи ушкоджень:
— тип A: компресійні травми;
— тип B: неспроможність заднього або переднього зв’язкового комплексу без ознак грубого зміщення;
— тип C: ушкодження всіх елементів, що супроводжується вивихом або зміщенням у будь-якій площині, або повне ушкодження диско-зв’язкового апарату без зміщення.
Травми типу А: компресійні ушкодження тіла хребця
До типу А відносять ушкодження елементів переднього опорного комплексу (тіло хребця та/або міжхребцевий диск). Вони характеризуються широким спектром травматичних змін тіла хребця — від незначної клиноподібної деформації до багатоосколкових вибухових переломів. Переломи типу А є найпоширенішою травматичною патологією грудопоперекового переходу. Базовим діагностичним критерієм є відсутність зсувів у будь-якій площині та відсутність значущих ушкоджень переднього і заднього зв’язкового апарату хребетно-рухового сегмента (ХРС). Крім того, до типу А віднесено клінічно незначущі ушкодження заднього опорного комплексу, наприклад переломи поперечних або остистого відростка. Травми поділяють на 5 підтипів:
— підтип A0 характеризується або повною відсутністю кістково-травматичних змін, або клінічно незначущими переломами остистих чи поперечних відростків (рис. 1А, Е). Травми не пов’язані з порушенням механічної стабільності і зазвичай не супроводжуються неврологічними порушеннями;
— підтип А1 характеризується клиноподібними компресійними травматичними змінами тіла хребця, при цьому спостерігається ушкодження лише однієї замикальної пластинки (верхньої чи нижньої). Задня стінка тіла інтактна, компресія хребтового каналу не визначається (рис. 1Б);
— підтип А2 — переломи, що розколюють, або кліщеподібні, при яких спостерігається ушкодження обох замикальних пластинок, але задня стінка тіла хребця збережена (рис. 1В);
— підтип А3 характеризується ушкодженнями однієї замикальної пластинки та задньої стінки тіла хребця (рис. 1Г). Можлива компресія структур хребтового каналу кістковими фрагментами (рис. 1Ж). У разі значної деформації тіла хребця можливе ушкодження заднього опорного комплексу. Верифікований вертикальний перелом пластинки дуги без ушкодження зв’язково-капсульного апарату не впливає на віднесення таких ушкоджень до типу А, тоді як наявність ушкоджень зв’язкового апарату є підставою для визначення підтипу B2. Переломи тіла хребця підтипу А3 у комбінації з ушкодженням заднього опорного комплексу, що характеризуються горизонтальною лінією перелому, віднесено до типу В;
— підтип A4 характеризується ушкодженням обох замикальних пластинок та задньої стінки хребця
(рис. 1Д, Ж). Аналогічно підтипу А3 горизонтальний перелом заднього опорного комплексу при ушкодженнях підтипу А4 змінює рубрику на тип В, тоді як вертикальні переломи дуги не впливають на класифікацію травм [9]. Крім того, до ушкоджень підтипу А4 належить сагітальний перелом, що розколює (A2.1 за схемою F. Magerl та співавт.). З огляду на принципи класифікації, це травма, що вражає обидві замикальні пластинки та задню стінку тіла хребця, але без ознак фрагментації, характерної для вибухових переломів (рис. 1З).
Травми типу B: ушкодження зв’язкового апарату
До типу B належать ушкодження зв’язкового апарату переднього або заднього опорного комплексу, які можуть поєднуватися з ушкодженнями тіла хребця підтипів А, але ніколи не супроводжуються зміщенням у будь-якій площині. Автори виділяють такі підтипи:
— підтип B1 — це ушкодження у межах одного хребця. Характерне ураження заднього зв’язково-капсульного апарату з лінією перелому, що проходить горизонтально крізь кісткові структури заднього опорного комплексу на тіло одного хребця (рис. 2А). Перелом може пройти через ніжку і вийти із задньої міжсуглобової частини в м’які тканини або пройти через ніжку дуги, а потім через остистий відросток. Ушкодження замикальних пластинок для цього підтипу не характерні. Класичним прикладом ушкодження В1 є перелом Чанца;
— підтип B2 характеризується розривом заднього зв’язково-капсульного апарату, що супроводжується (рис. 2Б) або не супроводжується (рис. 2В) кістково-травматичними змінами заднього опорного комплексу у поєднанні з компресійним переломом тіла хребця. Передбачається вказівка типу А ушкодження тіла;
— підтип B3 характеризується ушкодженням передньої поздовжньої зв’язки з лінією перелому, що проходить крізь тіло хребця, або з ушкодженням міжхребцевого диска (рис. 2Г). При цьому фасеткові суглоби або інтактні, або незначно ушкоджені. Травма цього підтипу зі значним ушкодженням заднього опорного комплексу, і зокрема фасеткових суглобів, належить до типу С навіть без явного зміщення в будь-якій площині (рис. 3А).
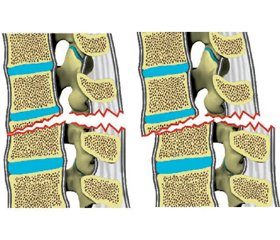
Травми типу С: ушкодження, що супроводжуються зміщенням/зсувом
До ушкоджень типу С віднесено всі травми, що характеризуються зміщенням краніального відділу хребта щодо каудального у будь-якій площині, тобто охоплюють усі підвивихи/вивихи, а також зсувні деформації (рис. 3Б, В). Ушкодження також відносять до типу С у разі дистракції одночасно передніх та задніх опорних структур як із явним діастазом (відривний перелом), так і без нього (рис. 3А). Для максимально повного уявлення про морфологію ушкодження передбачена вказівка на характер ушкодження тіла хребця (тип А) та/або морфології ушкодження зв’язкового апарату (тип В).
Оцінка неврологічного статусу
Неврологічний дефіцит оцінюють за п’ятибальною системою:
— N0 — відсутність неврологічних розладів;
— N1 — наявність неврологічних розладів в анамнезі, які на момент огляду повністю регресували;
— N2 — ознаки радикулопатії;
— N3 — неповне ушкодження спинного мозку чи кінського хвоста;
— N4 — повне ушкодження спинного мозку (клас A за ASIA).
NX (не оцінювалося) використовують у разі неможливості або невірогідності оцінки неврологічного статусу через наявність черепно-мозкової травми, інтоксикації, медикаментозної седації тощо.
Уточнюючі модифікатори
При розробці класифікації авторами запропоновані два додаткові модифікатори, призначені для уточнення специфіки конкретного випадку та за потреби для обґрунтування відхилення від стандартної тактики лікування:
— M1 — для позначення переломів з непідтвердженим ушкодженням зв’язкового апарату. Наприклад, у випадку травми підтипу А3 з підозрою на ушкодження заднього зв’язкового апарату, якщо зазначену патологію не вдається верифікувати, але її наявність може вплинути на тактику лікування;
— M2 — для позначення патології, безпосередньо не пов’язаної з травматичним ушкодженням хребта, але яка певною мірою впливає на визначення тактики лікування (хірургічне втручання чи консервативна терапія). Прикладами є анкілозуючий спондиліт, дифузний ідіопатичний скелетний гіперостоз, остеопенія або остеопороз, великі ушкодження м’яких тканин або опіки в зоні запланованого втручання тощо.
Множинні переломи
Запропонована авторами класифікація передбачає індивідуальну класифікацію багаторівневих травматичних ушкоджень у порядку зменшення ступеня тяжкості відповідно до описаної вище ієрархічної структури, тобто від С до А0. У разі верифікації ушкодження одного підтипу на двох і більше різних рівнях превалюючою вважають травму, розташовану краніальніше. Для компресійних переломів і ушкодження підтипу В1 як локалізацію ушкодження вказують один хребець, для підтипів В2 та В3 і типу С — відповідний ХРС.
Загальний алгоритм визначення морфологічного типу ушкодження в класифікації, що розглядається, як і принцип побудови класифікаційного коду ідентичні з такими для AOSpine Subaxial Injury Classification System і детально розглянуті нами раніше [10].
Шкала тяжкості ушкоджень грудопоперекового відділу хребта (The Thoracolumbar AOSpine Injury Score — TL AOSIS )
Незважаючи на високу відтворюваність результатів, продемонстровану у великій кількості досліджень, класифікація, що розглядається, фактично залишається описовим інструментом, не передбачаючи визначення будь-якої тактики для конкретного класифікованого випадку. Тому наступним кроком у розробці тактикоорієнтованої класифікації була спроба адаптації системи підрахунку балів, подібно до TLICS, до існуючих класифікаційних категорій. Результати опубліковані Christopher Kepler та співавт. у 2016 р. [11]. Автори проаналізували результати опитування 100 спінальних хірургів із різних регіонів. Респондентам запропонували в діапазоні від 0 до 100 охарактеризувати тяжкість кожної ознаки AOSpineTLSICS (морфологічні підтипи, неврологічний статус і уточнюючі модифікатори). Отримані середні значення були переведені в бали для полегшення виконання розрахунків. Отримані результати наведено у табл. 1. Припускають, що сума балів трьох основних розділів класифікації може стати критерієм, який визначає бажану лікувальну тактику. Модифікатору М2 присвоєно значення 0 балів, оскільки, як зазначено вище, він може свідчити про наявність чинників як на користь, так і проти виконання хірургічного втручання.
/73.jpg)
Наведені дані демонструють, що в цілому розподіл балів при оцінці морфології ушкодження відповідає ієрархії ступеня тяжкості, запропонованій F. Magerl та співавт. Однак ушкодження підтипів А4 та В1 мають однакову оцінку. При 100-бальній оцінці оригінального опитувальника травми підтипу А4 розцінювали як тяжчі, ніж ушкодження підтипу В1, — 59,70 і 54,88 бала відповідно.
При оцінці неврологічного статусу також відзначено відхилення від лінійної залежності. Наприклад, травми, що супроводжуються неповним і повним неврологічним дефіцитом, мають однакову оцінку, тоді як TLICS передбачає більше показань для хірургічного втручання у пацієнтів з частковим збереженням неврологічної функції порівняно з повним її порушенням. Досить спірним є і критерій Nx, оцінений 3 балами, оскільки неможливість адекватної характеристики неврологічного статусу може бути зумовлена великою кількістю різнорідних причин і не завжди свідчить про високу ймовірність неврологічних порушень, наприклад, у пацієнтів, які перебувають у стані медикаментозної седації [12].
Відповідно до запропонованої шкали травми із сумою балів < 4 підлягають консервативній терапії, > 5 — потребують хірургічного втручання. У разі сумарної оцінки 4 та 5 балів можливі різні варіанти лікування.
Результати другого етапу верифікації інформативності TL AOSIS опублікували також у 2016 р. A.R. Vaccaro та співавт. [13]. Дослідники оцінили результати опитування 483 спінальних хірургів. Фактично анкети були надіслані всім членам AOSpine (спінальний підрозділ Arbeitsgemeinschaft für Osteosynthesefragen). Респондентам пропонували визначити оптимальне лікування найбільш спірних у тактичному аспекті травматичних ушкоджень. Можливі варіанти: 1 — спроба консервативної терапії, 2 — хірургічне втручання. Усі травми, яким < 30 % хірургів рекомендували хірургічне лікування, підлягали консервативній терапії. Для ушкоджень, щодо яких > 70 % хірургів рекомендували хірургічне втручання, показаний інвазивний метод лікування. Установлено, що травми A2N0 і A3N0 завжди є кандидатами на консервативне лікування, тоді як ушкодження A3N1M1, A3N2M1, A4N0M1, A4N1M1, A4N2M0, A4N2M1, B1N0, B1N1, B1N2, B2N0, B2N1 та B2N2 однозначно потребують виконання певного обсягу хірургічної корекції.
Аналіз літературних даних демонструє неоднозначне ставлення до інструменту градації ступеня тяжкості. Деякі автори вказують на явні недоліки, зумовлені малою кількістю та низькою інформативністю критеріїв, сумація яких не дає змоги прийняти патогенетично обґрунтоване рішення щодо оптимальної тактики. Проте очевидно, що TL AOSIS поступово замінює TLICS у більшості сучасних публікацій, присвячених оцінці ступеня тяжкості травматичного ушкодження грудопоперекового відділу хребта [14–17].
Основні принципи лікування
Як неодноразово зазначено, єдиної думки щодо принципів терапії травматичних ушкоджень грудопоперекового відділу загалом і грудопоперекового переходу зокрема немає. Є публікації, що обґрунтовують необхідність та демонструють ефективність хірургічного лікування тих типів ушкоджень грудопоперекового відділу, які класично лікували консервативно, і навпаки, запропоновано методи консервативного лікування досить нестабільних ушкоджень.
Щодо грудопоперекового переходу нам не вдалося виявити будь-якої схеми лікування, прив’язаної до AOSpineTLSICS, оскільки, незважаючи на достатню кількість публікацій, автори часто враховують патологію грудопоперекового переходу, але не обмежуються лише нею [18–22].
При розгляді всього грудопоперекового відділу одним з найбільш упорядкованих та логічних є алгоритм, запропонований у 2018 р. спінальною секцією Німецького товариства з ортопедії і травми (Spine Section of the German Society for Orthopaedics and Trauma) [23]. Окрім критеріїв AOSpineTLSICS, авторами запропоновано 4 морфологічні модифікатори (ММ) для детальнішої оцінки характеру ушкодження та вибору оптимального методу лікування.
ММ 1: порушення фізіологічної кривизни хребта. Відомо, що травматичні ушкодження хребта можуть істотно впливати на його коронарний чи сагітальний баланс. Для характеристики порушень сагітального профілю запропоновано виміряти кут між замикальними пластинками (endplate angle (EPA)). Найчастіше застосовують спосіб оцінки кута Гарднера — моносегментарний кут між замикальними пластинками (mEPA) чи кута Кобба — бісегментарний кут (bEPA) [24].
Моносегментарний кут вимірюють між лінією, проведеною паралельно верхній замикальній пластинці тіла хребця, суміжного з ушкодженим, і лінією, проведеною паралельно нижній замикальній пластинці тіла компремованого хребця. У разі значного ушкодження тіла хребця, наприклад, при вибухових переломах, коли нижня замикальна пластинка ушкоджена, рекомендована оцінка bEРA. Бісегментарний кут вимірюють між лінією, проведеною паралельно верхній замикальній пластинці тіла хребця, краніально суміжного з ушкодженим, і лінією, проведеною паралельно нижній замикальній пластинці хребця, розташованого каудальніше від компремованого. Аналогічним чином вимірюють сколіотичні кути, які можуть бути як моносегментарними, так і бісегментарними. Як зазначають автори, всі вимірювання краще проводити на спондилограмах, виконаних у положенні стоячи, крім випадків вираженої нестабільності чи грубих неврологічних розладів, що перешкоджають вертикалізації потерпілого [23].
При оцінці ступеня тяжкості деформації важливе значення має не отримана величина ангуляції, а ступінь відхилення від фізіологічної норми.
Щодо коронарного балансу, то за відсутності сколіотичної деформації до травми отримані при вимірюванні значення завжди мають дорівнювати нулю. Травми, що супроводжуються деформацією в діапазоні від 0° до 10°, допускають консервативне лікування, тоді як показники > 10° свідчать про необхідність хірургічної корекції.
При оцінці сагітального профілю слід ураховувати, що кожен ХРС має свою фізіологічну ангуляцію, тому, наприклад, bEPA 20° на рівні середньогрудної ділянки хребта і грудопоперекового переходу свідчить про різний рівень деформації. Для об’єктивізації оцінки пропонують розраховувати значення δEPA, тобто травматичне відхилення від середньої норми. Зрозуміло, що в більшості випадків неможливо встановити точні значення ангуляції ХРС у потерпілого до травми. Тому орієнтиром є усереднені значення, незважаючи на певну похибку, зумовлену індивідуальними особливостями сагітального балансу. У табл. 2 наведено середні значення сегментарної ангуляції ХРС грудопоперекового переходу та суміжних сегментів, отримані Raphaël Vialle та співавт. у безсимптомних пацієнтів [25].
/74.jpg)
Припускають, що значення δEPA < 15° за відсутності інших показань до хірургічного лікування дають змогу проводити консервативну терапію. Деформація > 20° свідчить про високий ризик ушкодження заднього зв’язкового комплексу, яке не завжди вдається візуалізувати, і є абсолютним показанням до хірургічної стабілізації.
ММ 2: ступінь руйнування тіла хребця. Критерій має важливе значення для оцінки потреби у реконструкції передньої опорної колони. Що більшим є зміщення уламків, то значніша нестабільність ушкодженого ХРС. Крім того, діастаз кісткових фрагментів замикальної пластинки, найімовірніше, свідчить про ушкодження міжхребцевого диска.
Для оцінки ступеня ушкодження тіла хребця рекомендують використовувати класифікацію T. McCormack та співавт., що широко відома як load sharing classification [26]. Ураховують перші два критерії класифікації:
— подрібнення/залучення — характеризує частку кісткової тканини тіла хребця, фрагментовану внаслідок травматичної дії. Оцінюють за сагітальною реконструкцією даних спіральної комп’ютерної томографії. Критерій має три ступеня: 1-й — < 30 % тіла хребця, 2-й — 30–60 %, 3-й — > 60 % ушкодження;
— співвідношення фрагментів — характеризує діастаз між кістковими уламками. Оцінюють на аксіальних зрізах спіральних комп’ютерних томограм. Критерій має три ступеня: 1-й — мінімальне розходження, 2-й — зміщення не менше ніж на 2 мм кісткових уламків, що становлять < 50 % поперечного перерізу тіла хребця, 3-й — зміщення не менше ніж на 2 мм кісткових уламків, що становлять > 50 % поперечного перерізу тіла хребця, характерний для вибухових переломів зі значною втратою висоти тіла хребця.
ММ 3: стеноз хребтового каналу. Характеризує ступінь звуження хребтового каналу кістковими фрагментами внаслідок травматичного ушкодження тіла хребця. Показник розраховують як відсоток втрати площі каналу на рівні максимальної компресії порівняно з фізіологічними розмірами на суміжних рівнях.
ММ 4: ушкодження міжхребцевого диска. Модифікатор має критичне значення, оскільки травматичні ушкодження міжхребцевих дисків на відміну від кісткових структур мають набагато триваліші терміни загоєння, які неможна спрогнозувати [27]. Ураження дисків очікуються у пацієнтів зі значними дефектами замикальних пластинок. Ушкодження диска є прогностично несприятливим чинником щодо стабільності сагітального профілю ушкодженого ХРС. Найчастіше є показанням до міжтілового спондилодезу. Для верифікації ушкоджень рекомендують виконання магнітно-резонансної томографії (МРТ).
Тактичний алгоритм при різних морфологічних типах ушкоджень, згідно з AOSpineTLSICS
Для кожного типу ушкодження вказано морфологічні модифікатори, які можуть впливати на тактику лікування.
A0: незначні ушкодження. Рекомендовані рання мобілізація, адекватне знеболювання та фізіотерапія.
A1: клиноподібна компресія. MM 1. Якщо δEPA ≤ 15°, можлива консервативна терапія, якщо δEPA > 15°, показане хірургічне лікування, принаймні моносегментарна стабілізація.
А2: перелом, що розколює. ММ 2 та ММ 4. Методом вибору є рання мобілізація, адекватне знеболювання та фізіотерапія.
Розходження фрагментів на велику відстань та/або супутнє ураження міжхребцевих дисків є показанням до хірургічного втручання. Рекомендується передня бісегментарна реконструкція із задньою стабілізацією або ізольовано.
А3: неповний вибуховий перелом. ММ 1, ММ 2, ММ 3, ММ 4. Якщо δEPA ≤ 15° та/або сколіозний кут < 10°, можлива консервативна терапія, якщо δEPA > 15° та/або сколіозний кут > 10°, показане хірургічне лікування.
Мінімальним обсягом втручання є моносегментарна стабілізація. Показання до передньої реконструкції визначають залежно від δEPA і ступеня руйнування тіла хребця. Якщо ушкодження становлять < 1/3 тіла, передня реконструкція є допустимою, у разі ураження > 30 % — обов’язковою. Розходження кісткових уламків на велику відстань та стенозування хребтового каналу також є показаннями до хірургічного лікування. В окремих випадках допускається ізольована передня чи задня реконструкція.
А4: повний вибуховий перелом. ММ 1, ММ 2, ММ 3,
ММ 4. За значенням δEPA показання до хірургічного втручання ідентичні таким при ушкодженнях А3. Через специфічну патоморфологію таких ушкоджень значне звуження хребтового каналу та/або значний діастаз уламків можуть спостерігатися і без критичної кіфотичної ангуляції, тому модифікатори ММ 2 і ММ 3 мають превалювати при цих травмах. Мінімальним обсягом втручання є бісегментарний задній спондилодез. Показання до вентральної корпектомії та корпородезу визначаються ступенем ушкодження тіла хребця, зокрема розходженням уламків. Ізольована задня або передня стабілізація можливі у надзвичайних випадках.
B1: крізькісткові ушкодження заднього зв’язкового комплексу. Показана задня бісегментарна стабілізація із видаленням кісткових уламків за потреби.
В2: розрив заднього зв’язкового апарату. ММ 1, ММ 2,
ММ 3, ММ 4. Обов’язковою є задня стабілізація. Необхідність вентрального корпородезу визначається ступенем ушкодження передньої опорної колони.
B3: гіперекстензія. MM 1, MM 2, MM 3, MM 4. Рекомендована задня стабілізація із зіставленням (видаленням) кісткових уламків. Допускається моносегментарний задній спондилодез. Необхідність переднього моносегментарного спондилодезу визначається ступенем ММ 2 та ММ 4. Оскільки цей тип ушкоджень найхарактерніший для пацієнтів із хворобою Бехтерєва, часто є потреба у довгій фіксації.
C: зміщення/дислокація. MM 1, MM 2, MM 3, MМ 4. Показані вправлення та задня стабілізація. Автори зазначають, що найчастіше короткої фіксації достатньо для лікування моносегментарних С-ушкоджень. Великі ушкодження потребують довшої фіксації. Використання поперечних конекторів обов’язкове при задній фіксації всіх С-травм. Одним із найпоширеніших варіантів лікування є моносегментарний спондилодез у комбінації з довгою задньою фіксацією. При цьому доцільна ремобілізація інтактних хребців, суміжних із травмованим сегментом, через 6–12 міс. після первинної операції. Необхідність реконструкції передньої колони визначається ступенем ММ 2.
Складнощі з визначенням типу ушкодження та недоліки класифікації
Незважаючи на простоту побудови класифікації та легку верифікацію більшості типів ушкоджень, у низці публікацій акцентують увагу на чинниках, які значною мірою можуть вплинути на тактику лікування та недостатньо висвітлені в оригінальних публікаціях розробників AOSpineTLSICS.
— Вибухові переломи та цілісність заднього зв’язкового комплексу є найкритичнішими чинниками у визначенні тактики терапії травматичних ушкоджень грудного та поперекового відділів хребта. У низці досліджень переконливо продемонстровано, що незадовільні результати лікування можуть бути спричинені тим, що деякі вибухові переломи фактично є недіагностованими ушкодженнями B-типу. Оскільки різниця між ушкодженнями А3-А4 і В визначається лише цілісністю заднього зв’язкового комплексу, надійна його оцінка у низці випадків має критичне тактиковизначальне значення. Дані про роль стандартної МРТ додатково до звичайних рентгенографії та комп’ютерної томографії (КТ) суперечливі. Так, за результатами досліджень С. Oner та співавт. [28], J. Pizones та співавт. [29], МРТ підвищує надійність діагностики та впливає на стратегію лікування порівняно з КТ, тоді як S. Rajasekaran та співавт. при порівнянні чутливості КТ і МРТ при діагностиці ушкоджень заднього зв’язкового комплексу не виявили значної різниці [30]. Автори наполягають, що простих рентгенограм та КТ достатньо для правильної класифікації і прийняття рішення щодо оптимального лікування. Аналіз літератури, присвяченої надійності МРТ в оцінці стану заднього зв’язкового комплексу, виявив високі негативні прогностичні та низькі позитивні прогностичні значення. Без додаткового виконання МРТ рекомендовано оцінювати статус заднього зв’язкового комплексу як невизначений за більшості вибухових переломів, що фактично свідчить про рекомендацію хірургічного лікування. Крім того, δEPA > 20° розглядають як абсолютну непряму ознаку ушкодження [23]. Якщо МРТ виконують, то для діагностики стану окремих елементів заднього зв’язкового комплексу рекомендовані такі режими: сагітальні зрізи при Т1- і Т2-зваженому зображенні для жовтої та надостистої зв’язки, сагітальні STIR або CHESS для міжостистої зв’язки, аксіальні зрізи в режимах пригнічення жирової тканини для капсули фасеткових суглобів [31].
— Раніше наголошували на провідній ролі міжхребцевого диска у визначенні віддаленого клінічного та рентгенологічного результату переломів грудопоперекового відділу. У низці випадків цей чинник має вирішальне значення для визначення тактики лікування. У 2013 р. A.L. Sander та співавт. розробили просту градацію ушкоджень міжхребцевих дисків при травмі грудопоперекового відділу хребта, але її не використано в жодній класифікації [32]. У Subaxial Cervical Spine Injury Classification System, що характеризує травму субаксіального відділу, крім заднього зв’язкового апарату, оцінюють стан міжхребцевого диска. Відсутність цього параметра є однією з основних причин критики аналізованої системи оцінки. Припускають, що патологія міжхребцевого диска може бути цінним прогностичним чинником, тому запропоновано використовувати його в існуючих системах класифікації [33].
Висновки
Наведені в огляді дані демонструють, що класифікація AOSpineTLSICS є зручним інструментом загальної описової характеристики травматичних ушкоджень грудопоперекового відділу хребта. Відносна простота верифікації типів і невелика їх кількість зумовлюють високу відтворюваність результатів, але водночас є перешкодою, що не дає змоги розглядати класифікацію як інструмент для прийняття однозначного рішення не лише щодо деталізованої тактики, а і загальної стратегії терапії певного ушкодження. Щодо грудопоперекового переходу ні AOSpineTLSICS, ні розроблена на її основі система бальної оцінки не враховують біомеханічні особливості цієї зони. Інтерполяція загальної стратегії терапії травм грудопоперекового відділу хребта, що ґрунтується на AOSpineTLSICS, не може бути адекватним інструментом оптимізації методів лікування грудопоперекового переходу.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Інформація про фінансування. Автори заявляють про відсутність сторонньої фінансової підтримки.
Отримано/Received 20.04.2022
Рецензовано/Revised 04.05.2022
Прийнято до друку/Accepted 12.05.2022
Список литературы
1. Smith H.E., Anderson D.G., Vaccaro A.R., Albert T.J., Hilibrand A.S., Harrop J.S., et al. Anatomy, Biomecha-nics, and Classification of Thoracolumbar Injuries. Seminars in Spine Surgery. 2010. 22(1). 2-7. doi: 10.1053/j.semss.2009.10.001.
2. Rudol G., Gummerson N.W. (ii) Thoracolumbar spinal fractures: review of anatomy, biomechanics, classification and treatment. Orthopaedics and Trauma. 2014. 28(2). 70-78. doi: 10.1016/j.mporth.2014.01.003.
3. Fradet L., Petit Y., Wagnac E., Aubin C.E., Arnoux P.J. Biomechanics of thoracolumbar junction vertebral fractures from various kinematic conditions. Medical & Biological Engineering & Computing. 2014. 52(1). 87-94. doi: 10.1007/s11517-013-1124-8, PMID: 24165806.
4. Leucht P., Fischer K., Muhr G., Mueller E.J. Epidemio-logy of traumatic spine fractures. Injury. 2009. 40(2). 166-172. doi: 10.1016/j.injury.2008.06.040, PMID: 19233356.
5. van Middendorp J.J., Audige L., Hanson B., Chapman J.R., Hosman A.J. What should an ideal spinal injury classification system consist of? A methodological review and conceptual proposal for future classifications. Eur. Spine J. 2010. 19(8). 1238-1249. doi: 10.1007/s00586-010-1415-9, PMID: 20464432.
6. Vaccaro A.R., Oner C., Kepler C.K., Dvorak M., Schnake K., Bellabarba C., et al. AOSpine thoracolumbar spine injury classification system: fracture description, neurological status, and key modifiers. Spine (Phila Pa 1976). 2013. 38(23). 2028-2037. doi: 10.1097/BRS.0b013e3182a8a381, PMID: 23970107.
7. Magerl F., Aebi M., Gertzbein S.D., Harms J., Nazarian S. A comprehensive classification of thoracic and lumbar injuries. Eur. Spine J. 1994. 3(4). 184-201. doi: 10.1007/BF02221591, PMID: 7866834.
8. Vaccaro A.R., Lehman R.A., Jr., Hurlbert R.J., Anderson P.A., Harris M., Hedlund R., et al. A new classification of thoracolumbar injuries: the importance of injury morpho-logy, the integrity of the posterior ligamentous complex, and neurologic status. Spine (Phila Pa 1976). 2005. 30(20). 2325-2333. doi: 10.1097/01.brs.0000182986.43345.cb, PMID: 16227897.
9. Morrissey P.B., Shafi K.A., Wagner S.C., Butler J.S., Kaye I.D., Sebastian A.S., et al. Surgical Management of Thoracolumbar Burst Fractures: Surgical Decision-making Using the AOSpine Thoracolumbar Injury Classification Score and Thoracolumbar Injury Classification and Seve-rity Score. Clin. Spine Surg. 2021. 34(1). 4-13. doi: 10.1097/BSD.0000000000001038, PMID: 32657842.
10. Nekhlopochyn O.S., Slynko I.I., Verbov V.V. The classifications of subaxial cervical spine traumatic injuries. Part 4. AOSpine Subaxial Classification System Ukrainian Neurosurgical Journal. 2021. 27(1). 3-10. doi: 10.25305/unj.223287.
11. Kepler C.K., Vaccaro A.R., Schroeder G.D., Koerner J.D., Vialle L.R., Aarabi B., et al. The Thoracolumbar AOSpine Injury Score. Global Spine J. 2016. 6(4). 329-334. doi: 10.1055/s-0035-1563610, PMID: 27190734.
12. Santander X.A., Rodríguez-Boto G. Retrospective Evaluation of Thoracolumbar Injury Classification System and Thoracolumbar AO Spine Injury Scores for the Decision Treatment of Thoracolumbar Traumatic Fractures in 458 Consecutive Patients. World Neurosurg. 2021. 153. e446-e453. doi: 10.1016/j.wneu.2021.06.148, PMID: 34237449.
13. Vaccaro A.R., Schroeder G.D., Kepler C.K., Cumhur Oner F., Vialle L.R., Kandziora F., et al. The surgical algorithm for the AOSpine thoracolumbar spine injury classification system. Eur. Spine J. 2016. 25(4). 1087-1094. doi: 10.1007/s00586-015-3982-2, PMID: 25953527.
14. Yuksel M.O., Gurbuz M.S., Is M., Somay H. Is the Thoracolumbar Injury Classification and Severity Score (TLICS) Superior to the AO Thoracolumbar Injury Classification System for Guiding the Surgical Management of Unstable Thoracolumbar Burst Fractures without Neurological Deficit? Turk. Neurosurg. 2018. 28(1). 94-98. doi: 10.5137/1019-5149.jtn.19094-16.2, PMID: 27943230.
15. Dawkins R.L., Miller J.H., Menacho S.T., Ramadan O.I., Lysek M.C., Kuhn E.N., et al. Thoracolumbar Injury Classification and Severity Score in Children: A Validity Study. Neurosurgery. 2019. 84(6). E362-e367. doi: 10.1093/neuros/nyy408, PMID: 30189030.
16. An Z., Zhu Y., Wang G., Wei H., Dong L. Is the Thoracolumbar AOSpine Injury Score Superior to the Thoracolumbar Injury Classification and Severity Score for Guiding the Treatment Strategy of Thoracolumbar Spine Injuries? World Neurosurg. 2020. 137. e493-e498. doi: 10.1016/j.wneu.2020.02.013, PMID: 32058120.
17. Koosha M., Nayeb Aghaei H., Khayat Kashani H.R., Paybast S. Functional Outcome of Surgical versus Conservative Therapy in Patients with Traumatic Thoracolumbar Fractures and Thoracolumbar Injury Classification and Severity Score of 4; A Non-randomized Clinical Trial. Bulletin of Emergency And Trauma. 2020. 8(2). 89-97. doi: 10.30476/beat.2020.46448, PMID: 32420393.
18. Rajasekaran S., Kanna R.M., Schroeder G.D., Oner F.C., Vialle L., Chapman J., et al. Does the Spine Surgeon’s Experience Affect Fracture Classification, Assessment of Stability, and Treatment Plan in Thoracolumbar Injuries? Global Spine J. 2017. 7(4). 309-316. doi: 10.1177/2192568217699209, PMID: 28815158.
19. Rometsch E., Spruit M., Härtl R., McGuire R.A., Gallo-Kopf B.S., Kalampoki V., et al. Does Operative or Nonoperative Treatment Achieve Better Results in A3 and A4 Spinal Fractures Without Neurological Deficit? Systematic Literature Review With Meta-Analysis. Global Spine J. 2017. 7(4). 350-372. doi: 10.1177/2192568217699202, PMID: 28815163.
20. Guzey F.K., Eren B., Tufan A., Aktas O., Isler C., Vatansever M., et al. Risk Factors and Compression and Kyphosis Rates after 1 Year in Patients with AO type A Thoracic, Thoracolumbar, and Lumbar Fractures Treated Conservatively. Turk. Neurosurg. 2018. 28(2). 282-287. doi: 10.5137/1019-5149.jtn.19363-16.1, PMID: 28127724.
21. Joaquim A.F., Patel A.A., Schroeder G.D., Vaccaro A.R. Clinical application and cases examples of a new treatment algorithm for treating thoracic and lumbar spine trauma. Spinal Сord Series and Сases. 2018. 4. 56. doi: 10.1038/s41394-018-0093-4, PMID: 29977607.
22. Joaquim A.F., Patel A.A., Schroeder G.D., Vaccaro A.R. A simplified treatment algorithm for treating thoracic and lumbar spine trauma. J. Spinal. Cord Med. 2019. 42(4). 416-422. doi: 10.1080/10790268.2018.1433267, PMID: 29412065.
23. Verheyden A.P., Spiegl U.J., Ekkerlein H., Gercek E., Hauck S., Josten C., et al. Treatment of Fractures of the Thoracolumbar Spine: Recommendations of the Spine Section of the German Society for Orthopaedics and Trauma (DGOU). Global Spine J. 2018. 8(2 Suppl). 34S-45S. doi: 10.1177/2192568218771668, PMID: 30210959.
24. Kuklo T.R., Polly D.W., Owens B.D., Zeidman S.M., Chang A.S., Klemme W.R. Measurement of thoracic and lumbar fracture kyphosis: evaluation of intraobserver, interobserver, and technique variability. Spine (Phila Pa 1976). 2001. 26(1). 61-65; discussion 66. doi: 10.1097/00007632-200101010-00012, PMID: 11148647.
25. Vialle R., Levassor N., Rillardon L., Templier A., Skalli W., Guigui P. Radiographic analysis of the sagittal alignment and balance of the spine in asymptomatic subjects. J. Bone Joint Surg. Am. 2005. 87(2). 260-267. doi: 10.2106/jbjs.d.02043, PMID: 15687145.
26. McCormack T., Karaikovic E., Gaines R.W. The load sharing classification of spine fractures. Spine (Phila Pa 1976). 1994. 19(15). 1741-1744. doi: 10.1097/00007632-199408000-00014, PMID: 7973969.
27. Sander A.L., Lehnert T., El Saman A., Eichler K., Marzi I., Laurer H. Outcome of traumatic intervertebral disk lesions after stabilization by internal fixator. AJR American Journal оf Roentgenology. 2014. 203(1). 140-145. doi: 10.2214/ajr.13.11590, PMID: 24951207.
28. Oner F.C., Ramos L.M., Simmermacher R.K., Kingma P.T., Diekerhof C.H., Dhert W.J., et al. Classification of thoracic and lumbar spine fractures: problems of reproducibility. A study of 53 patients using CT and MRI. Eur. Spine J. 2002. 11(3). 235-245. doi: 10.1007/s00586-001-0364-8, PMID: 12107792.
29. Pizones J., Izquierdo E., Alvarez P., Sánchez-Mariscal F., Zúñiga L., Chimeno P., et al. Impact of magnetic resonance imaging on decision making for thoracolumbar traumatic fracture diagnosis and treatment. Eur. Spine J. 2011. 20 Suppl 3(Suppl 3). 390-396. doi: 10.1007/s00586-011-1913-4, PMID: 21779855.
30. Rajasekaran S., Vaccaro A.R., Kanna R.M., Schroeder G.D., Oner F.C., Vialle L., et al. The value of CT and MRI in the classification and surgical decision-making among spine surgeons in thoracolumbar spinal injuries. Eur. Spine J. 2017. 26(5). 1463-1469. doi: 10.1007/s00586-016-4623-0, PMID: 27250728.
31. Bizdikian A.J., El Rachkidi R. Posterior Ligamentous Complex Injuries of the Thoracolumbar Spine: Importance and Surgical Implications. Cureus. 2021. 13(10). e18774. doi: 10.7759/cureus.18774, PMID: 34796064.
32. Sander A.L., Laurer H., Lehnert T., El Saman A., Eichler K., Vogl T.J., et al. A clinically useful classification of traumatic intervertebral disk lesions. AJR American Journal оf Roentgenology. 2013. 200(3). 618-623. doi: 10.2214/AJR.12.8748, PMID: 23436852.
33. Dauleac C., Mottolese C., Beuriat P.A., Szathmari A., Di Rocco F. Superiority of thoracolumbar injury classification and severity score (TLICS) over AOSpine thoracolumbar spine injury classification for the surgical management decision of traumatic spine injury in the pediatric population. Eur. Spine J. 2021. 30(10). 3036-3042. doi: 10.1007/s00586-020-06681-4, PMID: 33475841.

/71.jpg)
/72.jpg)
/73.jpg)
/74.jpg)