Методичні рекомендації було затверджено Координаційною радою ГО «Асоціація стоматологів України» (протокол засідання № 1 від 01.07.2021) та схвалено Резолюцією 6-го Національного українського стоматологічного конгресу «Інноваційні технології в стоматології».
Злоякісні новоутворення губ і слизової оболонки ротової порожнини є актуальною проблемою охорони здоров’я у зв’язку з частим запізненням встановлення правильного діагнозу внаслідок малосимптомності або асимптомності цих пухлин на початкових стадіях, недостатньої інформованості лікарів щодо проблеми [11].
Серед онкологічних захворювань, що діагностували у 2019 році, питома вага хворих із занедбаними клінічними випадками (ІІІ і IV стадія) серед хворих з уперше встановленим діагнозом «злоякісні новоутворення» найбільша для ротової порожнини (53,3 %), суттєво менша для гортані (14,9 %) та губ (8,6 %) [9, 12].
Про роль профілактичних оглядів у ранній діагностиці онкологічних захворювань свідчить той факт, що лише в 19,4 % хворих онкологічне захворювання було діагностоване під час профілактичних медичних оглядів у лікаря-стоматолога [10].
Більше ніж 90 % видів раку порожнини рота становлять сквамозноклітинні карциноми [7, 8].
Розвитку злоякісних пухлин зазвичай передують передракові стани, які є динамічними станами, що трансформуються в рак у результаті прогресування — постійної зміни властивостей клітини у бік злоякісності [4, 5] (рис. 1).
Патогенетичні механізми передракових станів обумовлені тривалим впливом провокуючих чинників, що ініціюють судинні розлади, наслідком яких є стаз — призупинення кровотоку в судинах власної пластинки слизової оболонки порожнини рота із подальшою запальною реакцією та змінами епітелію [1–3, 5] (рис. 2).
Зміни епітелію проявляються у вигляді рівномірної гіперплазії, утворення обмежених проліфератів чи розвитку деструктивних процесів з обмеженою проліферацією (рис. 3).
У клінічній практиці лікар-стоматолог доволі часто діагностує облігатні передраки червоної облямівки, а саме хейліт Манганотті. При цьому хейліті пацієнт скаржиться на наявність ерозії, виразки або кірок на червоній облямівці губ. Елементи ураження періодично з’являються і самовільно зникають, переважно у весняно-літній період. При об’єктивному обстеженні на червоній облямівці нижньої губи справа чи зліва від середньої лінії виявляють ерозію розміром 0,5–1,5 см, переважно овальної або неправильної форми з гладенькою, ніби полірованою поверхнею червоного кольору. У деяких пацієнтів ерозія покрита прозорим тоненьким епітелієм, через товщу якого проступають краплинки крові, чи кров’янистою кіркою. Тканини по периферії ерозії не змінені.
Пальпація елемента ураження безболісна, ущільнення дна та по периферії відсутнє. Регіонарні лімфатичні вузли не збільшені. Перебіг даного передраку хвилеподібний, триває від 3 місяців до 7–10 років (рис. 4).
Лікування хейліту Манганотті консервативне і зазвичай триває 14 днів. Вигляд патологічного вогнища при загоєнні наведено на рис. 5.
Серед факультативних передраків із високою ймовірністю малігнізації лікарі-стоматологи нерідко діагностують ерозивну та верукозну форму лейкоплакії — ураження слизової оболонки, що характеризується патологічним зроговінням епітелію слизової оболонки порожнини рота у відповідь на хронічний подразник.
Залежно від клініко-морфологічної форми лейкоплакії у пацієнта можуть бути наявні скарги на біль, який посилюється під час прийому подразнюючої їжі, наявність ерозії, виразок чи розростань. При об’єктивному обстеженні зміни слизової оболонки порожнини рота (переважно щік, бічних поверхонь язика) мають вигляд білої плями чи бляшки, яка може бути гомогенною або негомогенною.
Гомогенні вогнища не підвищуються над рівнем здорових тканин, є однорідними, гладенькими та мають білий колір. Такі вогнища клінічно характеризують пласку форму. У свою чергу, негомогенні вогнища — плямисті, біло-червоні, на тлі яких візуалізуються ерозії чи виразки — клінічно характеризують виразкову форму (рис. 6). Негомогенні вогнища також можуть характеризуватися наявністю дрібних білих вузликів на червоному тлі або мати вигляд бородавки. У такому випадку вони клінічно характеризують верукозну форму лейкоплакії (рис. 7).
Позитивну динаміку лікування лейкоплакії наведено на рис. 8.
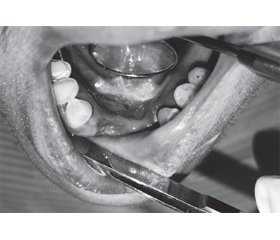
До факультативних передраків із високою ймовірністю малігнізації відноситься папілома — доброякісна пухлина епітеліального походження. Основними скаргами при папіломі є наявність розростання чи відчуття стороннього предмета в порожнині рота. При об’єктивному обстеженні візуалізується проліферат, що піднімається над поверхнею слизової оболонки, має грибоподібну або округлу форму, діаметром від 1–2 мм до 1 см і розташовується на тоненькій ніжці або на широкій основі блідо-рожевого кольору. При пальпації папілома м’яка, безболісна. Зроговіння епітелію папіломи за умови хронічного подразнення і травматизації має щільнішу консистенцію і білий колір. Слизовій оболонці по периферії папіломи зазвичай властивий блідо-рожевий колір, у випадках розташування папіломи у місцях травматизації вона може бути дещо гіперемованою (рис. 9).
Серед факультативних передракових станів із меншою ймовірністю малігнізації у практиці лікаря-стоматолога доволі часто спостерігаються травматичні виразки слизової оболонки порожнини рота.
Декубітальна виразка при об’єктивному обстеженні має нерівні, набряклі краї. Дно виразки чисте, іноді вкрите сірими нашаруваннями. Форма виразки повторює контури травмуючого чинника і найчастіше є лінійною. При пальпації виразка різко болюча, основа виразки м’яка, без ущільнення (рис. 10).
Практичному лікарю доцільно орієнтуватися на такі клінічні критерії малігнізації [4, 5, 12]:
— інтенсивний швидкий ріст та збільшення площі вогнища ураження;
— поява сосочкових виростів на поверхні та по периферії ерозій;
— поява ерозій чи тріщин у ділянці гіперкератозу (рис. 11);
— поява самовільної кровоточивості чи за умови незначного впливу на елемент ураження;
— зміна форми на кратероподібну;
— ущільнення основи вогнища ураження.
З метою оптимальної клінічної верифікації додаємо схематичне зображення деяких облігатних та факультативних передраків (рис. 12, 13).
Більшість сквамозноклітинних карцином (> 95 %) ротової порожнини мають вигляд виразок або об’ємних утворень, а на ранніх стадіях — майже непомітних пласких знебарвлених або червоних ділянок (рис. 14).
Найчастішими варіантами клінічної картини є виразка, яка не загоюється, іноді ущільнений вузлик з виразкованою поверхнею. На пізніх стадіях пухлини можуть уражати прилеглі анатомічні структури, спричиняючи рухомість зубів, тризм, зміни чутливості, загрубілість голосу, збільшення лімфатичних вузлів та появу об’ємних утворень шиї.
Рак губ зазвичай має вигляд екзофітного утворення, покритого кіркою, у деяких випадках — з проростанням у розташований під слизовою оболонкою м’яз.
Висновок
Отже, розвитку раку слизової оболонки порожнини рота та червоної облямівки передує низка динамічних змін, які є тлом для подальшої пухлинної трансформації.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 17.07.2022
Рецензовано/Revised 27.07.2022
Прийнято до друку/Accepted 02.08.2022
Список литературы
1. Гасюк Н.В. Статистичне обґрунтування компенсаторних механізмів епітелію ясен в умовах нікотинової інтоксикації. Медична інформатика та інженерія. 2015. Т. 1. № 29. С. 42-46.
2. Гасюк Н.В., Єрошенко Г.А. Патогенетичні механізми передпухлинної цитотрансформації слизової оболонки порожнини рота в умовах нікотинової інтоксикації. Шпитальна хірургія. 2015. Т. 1. № 69. С. 64-68.
3. Гасюк Н.В., Мошель Т.Н., Попович И.Ю. Особенности качественной и количественной перестройки клеточного состава буккального эпителия в условиях никотиновой интоксикации. Український стоматологічний альманах. 2016. № 1. С. 16-20.
4. Данилевський М.Ф., Борисенко А.В., Антоненко М.Ю., Сідєльнікова Л.Ф., Несін О.Ф., Рахній Ж.І. Терапевтична стоматологія. Захворювання слизової оболонки порожнини рота. К.: Медицина, 2010. 640 с.
5. Мазур І.П., Ананьєва А.В. Аналіз захворюваності на злоякісні новоутворення губ і ротової порожнини в Україні. Медична газета «Здоров’я України 21 сторіччя». 2019. № 4 (60). Тематичний номер. С. 34-35. https://health-ua.com/article/45776-analz-zahvoryuvanost-v-ukran-nazloyaksn-novoutvorennya-gub-rotovo-porozhnin.
6. Abati S., Bramati C., Bondi S., Lissoni A., Trimarchi M. Oral Cancer and Precancer: A Narrative Review on the Relevance of Early Diagnosis. Int. J. Environ Res. Public Health. 2020 Dec 8. Vol. 17(24). Р. 9160. doi: 10.3390/ijerph17249160.
7. Applebaum E., Ruhlen T.N., Kronenberg F.R., Hayes C., Peters E.S. Oral cancer knowledge, attitudes and practices: a survey of dentists and primary care physicians in Massachusetts. Journal of the American Dental Association (1939). 2009. Vol. 140. № 4. Р. 461-467.
8. Australian Institute of Health and Welfare 2014. Head and neck cancers in Australia. Cancer series no. 83. Cat. no. CAN 80. Canberra: AIHW. https://www.aihw.gov.au/getmedia/bdccebf2dbe6-44e2-9104-8461d7e7c165/16933.pdf.aspx?inline=true.
9. Awan K.H., Patil S. Efficacy of Autofluorescence Imaging as an Adjunctive Technique for Examination and Detection of Oral Potentially Malignant Disorders: A Systematic Review. The Journal оf Contemporary Dental Practice. 2015. Vol. 16. № 9. Р. 744-749.
10. Barnett T., Hoang H., Stuart J., Crocombe L. “Sorry, I’m nоt a dentist”: perspectives of rural GPs on oral health in the bush. Med. J. Aust. 2016. Vol. 204. № 1. doi: 10.5694/mja15.00740.
11. Bray F., Ferlay J., Soerjomataram I., Siege R.L., Torre L.A., Jemal A. Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA: A Cancer Journal for Clinicians. 2018. Vol. 68. № 6. Р. 394-424.
12. Cancer Research UK. Mouth and oropharyngeal cancer. 2018. https://www.cancerresearchuk.org/about-cancer/mouth-cancer/
13. Rybachuk A.V., Tolstanov O.K., Malanchuk V.O., Mazur I.P., Fedorenko Z.P., Sumkina O.V. Analysis of morbidity and mortality of patients with malignant neoplasms of the lip and oral cavity in Ukraine. World of Medicine and Biology. 2022. № 2(80). Р. 134-140.
/7_2.jpg)
/10.jpg)

/7.jpg)
/8.jpg)
/9.jpg)
/9_2.jpg)