Упродовж усього періоду існування людства незмінним супутником його буття були хвороби, що неминуче привело до створення життєво необхідної галузі — медицини, яка є необхідною умовою розвитку суспільства. Надзвичайно важливою складовою лікарської практики є фармакотерапія, спрямована на усунення патологічних проявів захворювання і відновлення здоров’я. Разом з тим головне кредо будь-якого лікування полягає в дотриманні історично сформованого етичного принципу noli nocere («не нашкодь»), що вимагає дотримання такого чіткого положення: медичне втручання повинно надавати тільки користь і при цьому не шкодити хворому. Уявлення про користь/ризик сформувалося в результаті спостережень, відповідно до яких медичне застосування лікарських засобів поруч з лікувальними ефектами може супроводжуватися виникненням побічних реакцій, що є причиною шкідливих впливів на організм і якість життя хворого. Це положення особливо актуальне щодо осіб старших вікових груп, що є представниками особливої популяції [1].
Відповідно до статистичних даних Організації Об’єднаних Націй, глобальна популяція людей віком 60 років і старших у 2000 році становила 600 млн, і передбачається, що до 2050 року осіб такого віку буде приблизно 2 млрд [2]. Тенденція старіння популяції знайшла відображення в співвідношенні пацієнтів різних вікових груп, які звертаються по медичну допомогу до сімейного лікаря, з переважанням частки осіб, старших за 60 років. З віком відбувається накопичення захворювань, що потребує призначення значної кількості медичних препаратів, а поліпрагмазія, у свою чергу, є джерелом появи їх побічної дії з різними проявами. У країнах з високим рівнем життя зіставлення за віком показало, що кожного року в осіб віком 65–74 роки порівняно з особами 5–19 років при медичному застосуванні реєструється в три рази більше повідомлень про випадки побічних реакцій лікарських засобів (ПР ЛЗ) [3]. У результаті ретроспективного аналізу спонтанних повідомлень Федерального інституту ліків і медичних засобів (Німеччина) встановлено, що в осіб, які приймали ліки, кількість ПР ЛЗ зросла з 1615 в 2000 році до 5367 у 2016 році у вікових групах 76–84 і 70–79 років [4]. Визначено, що 10 % невідкладних госпіталізацій хворих похилого віку обумовлено ПР ЛЗ [5]. Встановлені гендерні відмінності у відповіді на певні препарати: так, за даними С. Hofer-Dueckelmann і співавт., жінки похилого віку мають більш значний рівень ризику ПР ЛЗ [6]. Останніми роками відзначається тенденція до збільшення числа повідомлень про ПР ЗЛ у старих хворих [7].
Загалом за допомогою метааналізу повідомлень про ПР ЛЗ у хворих старших вікових груп встановлено такі ускладнення в процесі медикаментозної терапії: гастроінтестинальні кровотечі при застосуванні нестероїдних протизапальних препаратів, кровотечі при прийомі антикоагулянтів, брадикардія внаслідок лікування дигоксином, гіпоглікемія при прийомі пероральних антидіабетичних засобів, а також побічні реакції при застосуванні препаратів серцево-судинної спрямованості [8]. У зв’язку з тим, що важливою причиною ускладненого перебігу захворювань і передчасної смерті в осіб похилого і старечого віку є ПР ЛЗ, вони становлять суттєву медико-соціальну проблему з економічним навантаженням на систему охорони здоров’я.
З урахуванням фармакоепідеміологічних досліджень відповідно до міжнародних підходів особи літнього й старечого віку належать до груп ризику ПР ЛЗ [9]. На це досить давно звернули увагу спостережливі лікарі, які з наукових позицій підійшли до пошуку й систематизації ПР ЛЗ в осіб віком понад 60 років і створили стратегію геріатричної фармакотерапії. Були розроблені класифікації ПР ЛЗ для загальної популяції і визначено перелік лікарських засобів, що викликають побічні реакції в пацієнтів старших вікових груп. На підставі клінічних спостережень і розроблених наукових моделей з метою підвищення безпеки медикаментозної терапії було сформовано специфічну концепцію potentially inappropriate medications (PIM) for older people — потенційно невідповідних препаратів для осіб старших вікових груп, ризик застосування яких у цій субпопуляції хворих переважає медичну користь за умови наявності більш безпечних і альтернативних препаратів, а також не узгоджується із загальноприйнятими медичними стандартами й асоціюється з підвищеною госпіталізацією [10, 11].
В історичному ракурсі відбувалося збагачення положень геріатричної фармакотерапії зі створенням різних моделей відповідно до клінічної практики. Одним із засновників геріатричної фармакотерапії слід вважати американського лікаря М. Бірса, який разом зі своєю дослідницькою групою аналізував і систематизував ПР ЗЛ у хворих старших вікових груп і оприлюднив ці дані в статті в 1991 році [12]. Перелік ліків, потенційно небажаних до застосування у хворих старших вікових груп, було узагальнено у вигляді критеріїв М. Бірса (American Geriatrics Society Beers criteria — AGS Beers criteria) з подальшим переглядом, доповненням і розширенням у 2015 і 2019 роках експертами Американського товариства геронтологів у галузі геріатрії та фармакотерапії [13, 14]. В Ірландії дослідницькою групою, яка включала геронтологів, фармакологів, терапевтів первинної ланки надання медичної допомоги, була розроблена система оптимізації лікування літніх хворих [15]. Ця методологія отримала назву START/STOPР критерії, START (Screening tool to alert doctors to right treatment) — скринінговий інструмент для сповіщення лікарів щодо правильного лікування літніх осіб; STOPP (Screening tool of older person’s prescriptions) — скринінговий інструмент для призначення ліків літнім особам. STOPР-критерії подають клінічні ситуації, обумовлені застосуванням препаратів, які недоцільно призначати в похилому віці, подано пояснення їх негативних впливів на фізіологічні системи організму. Акцент зроблено на препарати, які підвищують ризик падінь і, відповідно, переломів у старих людей [16].
З метою оптимізації клінічної геріатричної практики на підставі наукових досліджень і клінічних спостережень для лікарів було сформовано національні рекомендації, до яких включено перелік специфічних для кожної країни конкретних препаратів, невідповідних для призначення в осіб старших вікових груп. У Франції це критерії Laroche, у Норвегії — критерії NORGEP і NORGEP-NH, у Німеччині — перелік PRISCUS [17–20]. Експерти із семи європейських країн, таких як Франція, Іспанія, Швеція, Нідерланди, Фінляндія, Естонія і Данія, провели ідентифікацію, порівняння ліків і створили перший мультицентровий перелік препаратів, потенційно невідповідних для застосування в осіб старших вікових груп у Європейському Союзі (EU(7)-PIM list) [21]. Було досягнуто консенсусу, що 282 хімічні речовини або ліки з 34 терапевтичних груп мають побічні ефекти при застосуванні в осіб старших вікових груп.
З використанням запропонованих моделей було досліджено поширеність призначення потенційно невідповідних препаратів хворим у різних регіонах з урахуванням клінічних ситуацій. Регулярне вживання потенційно невідповідних ліків характерне майже для половини мешканців медичних установ для осіб похилого віку і значно збільшується у хворих, які перебувають у домашніх умовах [22, 23]. K. Thorell і співавт. дослідили частоту призначення хворим потенційно невідповідних препаратів залежно від віку, статі, кількості хронічних захворювань і поліпрагмазії з 2011 по 2013 рік [24]. Незважаючи на збільшення хронічних захворювань за ці роки — з п’яти до семи, кількість потенційно невідповідних препаратів зменшилась, за винятком чоловіків віком 80–84 років, що свідчить про обізнаність лікарів і можливість вирішення цієї проблеми.
Згідно з результатами проведеного метааналізу, у європейських країнах частка потенційно невідповідних препаратів залежно від використаних критеріїв налічує 20 % в амбулаторних хворих і досягає 80 % у хворих ургентних відділень [25, 26]. У динаміці спостереження 210 хворих, середній вік яких становив 85 років, які перебували в медичному закладі для осіб похилого віку і мали хронічні захворювання серцево-судинної системи, ментальні порушення, метаболічні розлади, було визначено, що пацієнтам у середньому було призначено 7,10 ± 2,99 препарату [27]. 60,50 % осіб отримували від 5 до 9 препаратів і 21,90 % — 10 і більше препаратів, отже, у 82,40 % була поліпрагмазія. 86,4 % пацієнтів було призначено потенційно невідповідні препарати (у середньому на одного пацієнта припадало 2,30 ± 0,10), найчастіше це були інгібітори протонної помпи і бензодіазепіни. Дослідження, проведене на фінській популяції, показало значні коливання в частоті призначення щороку потенційно невідповідних препаратів старим хворим — від 10,7 до 57,0 %, ці показники залежали від критеріїв, які було обрано для аналізу, найбільші значення отримано при застосуванні критеріїв Beers і найменші значення — критеріїв Laroche [28].
Безумовно, для підвищення рівня надання медичної допомоги хворим старших вікових груп сімейні лікарі повинні досконало володіти положеннями геріатричної фармакології. Адаптований перелік критеріїв М. Бірса, моделі IPET (поліпшення призначення препаратів у похилому віці), скринінгового інструменту STOPРP подано в публікації групи авторів [29].
Особливого значення набуває ця концепція для найбільш поширених захворювань. Провідною причиною смерті в усьому світі за рахунок збільшення ризику серцево-судинних подій, таких як інфаркт міокарда та інсульт, є підвищений артеріальний тиск (АТ). Щорічно реєструється до 10,4 млн смертей, обумовлених наслідками артеріальної гіпертензії (АГ) [30]. У структурі захворювань серця важливе значення мають клінічні особливості, обумовлені старінням. Фенотип цього процесу гетерогенний і поєднує, поряд з мультиморбідністю в результаті вікової акумуляції захворювань, також такі синдроми, як хрупкість або стареча астенія (frailty), ортостатична й постпрандіальна гіпотензія, виснаження фізичних можливостей, у цілому з плином часу відбувається погіршення здоров’я старих пацієнтів і їх соціальна ізоляція [31].
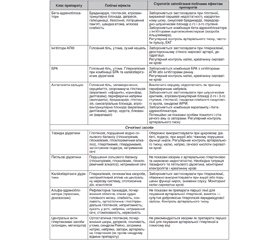
Характерною рисою лікарської практики сучасної медицини є уніфікація лікування за допомогою створення міжнародних і відповідних вітчизняних настанов. Так, практичні лікарі отримали протоколи, у яких викладені основні положення щодо ведення хворих з гіпертонічною хворобою. З моменту встановлення лікарем діагнозу пацієнт отримує рекомендації стосовно одного або більше антигіпертензивних препаратів, які він повинен приймати постійно. Хворому потрібно донести головний посил, що не існує курсового лікування і тільки систематичне щоденне вживання ліків спроможне утримувати АТ у межах фізіологічної норми, запобігати гіпертензивним кризам і всім довгостроковим ускладненням, обумовленим АГ. Але потрібно пам’ятати, що хворі старших вікових груп — це вразлива частина популяції, тому лікар повинен знати не тільки показання для призначення того чи іншого препарату, але і його небажані ефекти та сформовану на цій підставі стратегію запобігання їм і навіть протипоказання для застосування певного медикаментозного засобу. Цю узагальнену інформацію можливо отримати при аналізі спостережень у динаміці лікувальної практики, матеріалів скринінгових програм AGS Beers criteria і START/STOPP стосовно побічних реакцій антигіпертензивних препаратів, що необхідно брати до уваги при призначенні їх хворим старших вікових груп, з метою зниження ризику несприятливих ефектів унаслідок медикаментозної терапії і оптимізації фармакотерапії (табл. 1).
/36.jpg)
Отже, стратегія зниження ризику розвитку побічних ефектів лікарських засобів при лікуванні хворих старших вікових груп передбачає наявність у сімейних лікарів достатніх знань стосовно геріатричної фармакотерапії, вікових змін фармакодинаміки і фармакокінетики препаратів, ознайомлення з відповідними міжнародними моделями стосовно концепції потенційно невідповідних ліків, створення національного реєстру небажаних реакцій при лікуванні різних патологічних станів з динамічним критичним переглядом і доповненням та інтегрування цієї концепції в повсякденну медичну діяльність. Ці положення є основою оптимального фармакологічного менеджменту гіпертонічної хвороби у хворих старших вікових груп на принципах персоніфікованого підходу з оцінкою індивідуальних вікових змін.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів і власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 17.04.2023
Рецензовано/Revised 04.05.2023
Прийнято до друку/Accepted 12.05.2023
Список литературы
1. Davies E.A., O’Mahony M.S. Adverse drug reactions in special populations — the elderly. Br. J. Clin. Pharmacol. 2015. 80(4). 796-807. doi: 10.1111/bcp.12596.
2. Ageing and life course. www.who.int/ageing/age_friendly_cities/en/index.html.
3. Aagaard L., Strandell J., Melskens L. et al. Global patterns of adverse drug reactions over a decade: analyses of spontaneous reports to VigiBase. Drug Saf. 2012. 35(12). 1171-1182. doi: 10.1007/BF03262002.
4. Dubrall D., Just K.S., Schmid M. et al. Adverse drug reactions in older adults: A retrospective comparative analysis of spontaneous reports to the German Federal Institute for Drugs and Medical Devices. BMC Pharmacol. Toxicol. 2020. 21. 25.
5. Alhawassi T.M., Krass I., Bajorek B. et al. A systematic review of the prevalence and risk factors for adverse drug reactions in the elderly in the acute care setting. Clin. Interv. Aging. 2014. 9. 2079-2086. doi: 10.2147/CIA.S71178.
6. Hofer-Dueckelmann C., Prinz E., Beindl W. et al. Adverse drug reactions (ADRs) associated with hospital admissions — Elderly female patients are at highest risk. Int. J. Clin. Pharmacol. Ther. 2011. 49. 577-586.
7. Monteiro C., Duarte A.P., Alves G. Adverse drug reactions in elderly: A five-year review of spontaneous reports to the Portuguese pharmacovigilance system. Expert Opin. Drug Saf. 2021. 20. 109-118.
8. Oscanoa T.J., Lizaraso F., Carvajal A. Hospital admissions due to adverse drug reactions in the elderly. A meta-analysis. Eur. J. Clin. Pharmacol. 2017. 73(6).759-770. doi: 10.1007/s00228-017-2225-3.
9. Gomes D., Maria Teresa Herdeiro M.T., Ribeiro-Vaz I. et al. Adverse Drug Reactions and Potentially Inappropriate Medication in Older Patients: Analysis of the Portuguese Pharmacovigilance Database. J. Clin. Med. 2022. 11. 2229. 2-11. https://doi.org/10.3390/jcm11082229.
10. Barber K.E., Hughes N., Lapane C. et al. Appropriate prescribing in elderly people: How well can it be measured and optimised? Lancet. 2007. 370. 173-184.
11. Hedna K., Hakkarainen K.M., Gyllensten H. et al. Potentially inappropriate prescribing and adverse drug reactions in the elderly: a population-based study. Eur. J. Clin. Pharmacol. 2015. 71. 12. doi: 10.1007/s00228-015-1950-8.
12. Beers M.H., Ouslander J.G., Rollingher I. et al. J.C. Explicit Criteria for Determining Inappropriate Medication Use in Nursing Home Residents. Arch. Intern. Med. 1991. 151. 1825-1832.
13. American Geriatrics Society 2015 Beers Criteria Expert Panel. American Geriatrics Society 2015 updated Beers criteria for potentially inappropriate medication use in older adults. J. Am. Geriatr. Soc. 2015. 63. 2227-2246.
14. Fick D.M., Semla T.P., Steinman M. et al. American Geriatrics Society 2019 Updated AGS Beers Criteria for Potentially Inappropriate Medication Use in Older Adults. J. Am. Geriatr. Soc. 2019. 67. 674-694. DOI: 10.1111/jgs.15767.
15. Gallagher P., Ryan C., Byrne S. et al. STOPРP (screening tool of older person’s prescriptions) and START (screening tool to alert doctors to right treatment). Consensus validation. Int. J. Clin. Pharmacol. Ther. 2008. 46(2). 72-83.
16. Rei T., Ramôa A., Pereira C. еt al. Prescrição potencialmente inapropriada em idosos numa unidade de saúde familiar do norte do país — aplicação dos critérios STOPРp/start versão 2. AIMGF Mag. 2018. 8. 16-21.
17. Laroche M.L., Charmes J.P., Merle L. Potentially inappropriate medications in the elderly: a French consensus panel list. Eur. J. Clin. Pharmacol. 2007. 63. 725-731.
18. Rognstad S., Brekke M., Fetveit A. et al. The Norwegian General Practice (NORGEP) criteria for assessing potentially inappropriate prescriptions to elderly patients. A modified Delphi study. Scand. J. Prim. Health Care. 2009. 27. 153-159.
19. Nyborg G., Straand J., Klovning A. et al. The Norwegian General Practice — Nursing Home criteria (NORGEP-NH) for potentially inappropriate medication use: a web-based Delphi study. Scand. J. Prim. Health Care. 2015. 33. 134-141.
20. Holt S., Schmiedl S., Thürmann P.A. Potentially inappropriate medications in the elderly: the PRISCUS list. Dtsch Arztebl. Int. 2010. 107. 543-551.
21. Renom-Guiteras A., Meyer G., Thürmann P.A. The EU(7)-PIM list: a list of potentially inappropriate medications for older people consented by experts from seven European countries. Eur. J. Clin. Pharmacol. 2015. 71. 861-875. DOI: 10.1007/s00228-015-1860-9.
22. Opondo D., Eslami S., Visscher S. et al. Inappropriateness of medication prescriptions to elderly patients in the primary care setting: a systematic review. PLoS One. 2012. 7. 8. doi: 10.1371/journal.pone.0043617.
23. Morin L., Fastbom J., Aroche M.L. et al. Potentially inappropriate drug use in older people: a nationwide comparison of different explicit criteria for population-based estimates. Br. J. Clin. Pharmacol. 2015. 80. 2-9. doi: 10.1111/bcp.12615.
24. Thorell K., Midlöv P., Fastbom J. et al. BMC Geriatrics. 2020. 20. 732. Р. 2-9. https://doi.org/10.1186/s12877-020-1476-5.
25. Chang C.B., Lai H.Y., Hwang S.J. et al. Prescription of potentially inappropriate medication to older patients presenting to the emergency department: a nationally representative population study. Sci Rep. 2018. 8(1). 1-8. doi: 10.1038/s41598-018-30184-4.
26. Weeda E.R., AlDoughaim M., Criddle S.. Association between potentially inappropriate medications and hospital encounters among older adults: a meta-analysis. Drugs Aging. 2020. 37. 7. doi: 10.1007/s40266-020-00770-1.
27. Plácido A.I., Aguiar A., Piñeiro-Lamas M. et al. Assessment of Potentially Inappropriate Medications Using the EU(7)-PIM List, in a Sample of Portuguese Older Adults’ Residents in Nursing Homes 1. Risk Management and Healthcare Policy. 2022. 15. 1343-1352.
28. Paulamäki J., Jyrkkä J., Hyttinen. V. et al. Prevalence of potentially inappropriate medication use in older population: comparison of the Finnish Meds75+ database with eight published criteria l. BMC Geriatrics. 2023. 23. 139. 2-11. https://doi.org/10.1186/s12877-022-03706-z.
29. Ена Л.M., Артеменко В.О., Купраш Е.В. Безопасность лекарств в гериатрии: концепция потенциально несоответствующих препаратов. Рациональная фармакотерапия. 2010. 2. 20-23.
30. Global Burden of Disease Risk Factor Collaborators. Global, regional, and national comparative risk assessment of 84 behavioural, environmental and occupational, and metabolic risks or clusters of risks for 195 countries and territories, 1990–2017: a systematic analysis for the Global Burden of Disease Study 2017. Lancet. 2018. 392. 1923-1994.
31. Uchmanowicz I., Chudiak A., Jankowska-Polańska B. et al. Hypertension and Frailty Syndrome in Old Age: Current Perspectives. Card. Fail. Rev. 2017. 3(2). 102-107. doi: 10.15420/cfr.2017:9:2.

/36.jpg)