Вільне дихання — це нитка,
що зв’язує весь всесвіт воєдино…
Морихей Уесіба (1883–1969)
Вступ
Життя і розвиток людини можливі лише за умови її постійного зв’язку з навколишнім середовищем, передусім через повноцінне дихання. За словами Джейсона Туровскі, доктора медицини Клівлендської клініки (США), «ми створені так, щоб від народження дихати через ніс, оскільки це є способом еволюції людини» [14]. Дійсно, з точки зору фізіологічної доцільності тільки перший вдих новонародженої дитини здійснюється як через ніс, так і через рот, оскільки це забезпечує максимальне розкриття її легень. А далі, протягом всього наступного життя, повноцінне дихання реалізується тільки через ніс. Про це завжди нагадували великі лікарі минулого — Гіппократ, Парацельс, Авіценна, а також йоги, які вчать своїх учнів, що «ніс призначений для дихання, а рот — для їжі» [15], і невиконання цієї прямої вимоги природи призводить до розвитку різних захворювань і патологічних станів [4, 5].
Отже, носове дихання є свого роду «сторожовим псом для легень», а ніс являє собою дуже складний за будовою орган, що виконує цілу низку життєво необхідних функцій:
— дихальну (проведення повітря з верхніх у нижні відділи респіраторного тракту);
— рефлекторну (потужна іннервація носа забезпечує рефлекторні зв’язки);
— калориферну (зігрівання холодного повітря, що надходить ззовні, і збереження його температури за допомогою функції печеристих тіл);
— захисну (бар’єрну) (відіграє роль фільтра, що затримує пил, алергени й мікроорганізми за допомогою слизу і носових волосків);
— мовленнєву (резонатор голосу, що надає звучності й індивідуального тембру);
— сприйняття запаху через комбінаторну схему кодування запахів периферичними ланками нюхового аналізатора, яку розшифрували Л. Бак і Р. Аксел, за що отримали Нобелівську премію 2004 року;
— зволожуючу (зволоження як повітря, так і війок високоспеціалізованого війчастого епітелію слизової оболонки носа і його пазух);
— видільну і секреторну (формує носовий секрет, або так звану носову ковдру — складне утворення з антибактеріальними й захисними властивостями, що складається з двох компонентів — верхнього шару щільного гелю та нижнього шару рідкого золю, у якому війки респіраторного епітелію здійснюють ритмічні поступальні рухи і транспортують слиз із захопленими домішками в напрямку глотки. Енергію рухової активності війок забезпечує аденозинтрифосфат (АТФ), що розщеплюється ферментом динеїном (кальцій-магній-залежною АТФазою). Зміна фізіологічного співвідношення золю і гелю призводить до порушення функціонування мукоциліарного транспорту та очищення (кліренсу) носа [13].
Доведено, що чим менша за віком дитина, тим більше анатомо-фізіологічних особливостей вона має у зв’язку з незавершеністю морфологічного дозрівання і недосконалістю фізіологічних функцій носа. Так, малюки перших 6 місяців життя практично не можуть дихати через рот, оскільки відносно великий язик відтісняє надгортанник назад; у новонароджених відсутній верхній носовий хід, а середній і нижній розвинуті слабо; сформовані тільки верхньощелепні приносові пазухи, а решта формуються пізніше; вузький просвіт носових ходів і хоан створює потужний аеродинамічний опір, що за наявності відносно широкої євстахієвої труби є причиною частішого ураження середнього вуха саме в дітей. Що стосується особливостей слизової оболонки носа і приносових пазух у дітей, то для неї характерна фізіологічно підвищена в’язкість носового секрету за рахунок вищого рівня сіалових кислот з переважанням гелевого шару над золевим; відносно більша на одиницю площі слизової оболонки кількість келихоподібних клітин Гоблета (секретують муцини), що в поєднанні з фізіологічною ваготонією є основою підвищеної схильності маленьких дітей до гіперсекреції та набряку. А висока гідрофільність слизової оболонки за рахунок багатого кровопостачання на тлі недостатньо розвинутої печеристої тканини призводить до слабкого зігрівання повітря і частішого порушення дихання через ніс у малюків [10].
Наслідками утрудненого носового дихання є порушення окиснювальних процесів в організмі, розлади функції центральної нервової, серцево-судинної систем і зовнішнього дихання (обмеження екскурсії грудної клітки, недостатня вентиляція верхівок легень, зміна частоти дихання, зменшення рівня кисню в крові). Це призводить у грудних дітей до порушення сну, акту смоктання, зниження апетиту, підвищення внутрішньочерепного/венозного тиску і навіть до затримки психофізичного розвитку внаслідок гіпоксії. У старших дітей при порушенні носового дихання відзначається зниження пам’яті та настрою, загальмованість, недостатня успішність в школі тощо. Дихання через рот не забезпечує механізмів контролю та обробки повітря, і це є причиною більш частих захворювань дихальної системи, що перебігають тяжче і зі значним ризиком розвитку ускладнень [11].
Причини, що призводять до утруднення носового дихання, різноманітні і часто пов’язані з так званим пересушуванням слизової оболонки носа, наприклад, в опалювальний сезон чи внаслідок кондиціонування повітря та використання деяких груп ліків (сечогінні, холінолітичні й антигістамінні препарати І покоління). Окрім цього, важливе значення має зригування і блювання в малюків, аденоїди, пухлини, сторонні предмети носової порожнини, структурні порушення носа (викривлення носової перетинки). Однак найчастішою причиною порушення носового дихання в дітей є алергічні й інфекційні ураження, зокрема гострі риносинусити, найсучасніші підходи до діагностики і лікування яких подані в консенсусному документі ЕPOS 2020, що базується на принципах доказової медицини [2].
Згідно з ЕPOS 2020 гострі риносинусити поділяють на вірусні, поствірусні й бактеріальні. В основі цієї трансформації лежить посилення набряку слизової оболонки в ділянці остеомеатального комплексу і блокада співустя, що супроводжується відповідними клінічними проявами, обумовлюючи тяжкість і тривалість захворювання. Найчастіше в дитячому віці мають місце саме гострі вірусні риносинусити [7], у терапії яких важливе значення має назальний лаваж (промивання носової порожнини фізіологічним/гіпертонічним розчином шляхом розпилення) (рівень доказів 1b, ступінь рекомендацій А) [2].
Елімінаційна терапія за допомогою використання назального лаважу направлена на розрідження й видалення в’язкого секрету з поверхні миготливого епітелію слизової оболонки носа; звільнення її від інфекційних агентів, алергенів, продуктів клітинного розпаду і запальних субстанцій; відновлення умов функціонування мукоциліарного транспорту; зменшення набряку слизової оболонки порожнини носа й остеомеатального комплексу з відновленням дренажної функції вивідних отворів пазух і створення оптимальних умов для реалізації дії назальних деконгестантів і топічних кортикоїдів [1, 6].
На сьогодні найбільш доречними для фізіологічного догляду за носовою порожниною вважаються препарати морської води, склад якої відповідає складу біологічних рідин макроорганізму. Природні макроелементи кальцій і магній необхідні для ефективного функціонування ферменту кальцій-магній-залежної АТФази, що розщеплює АТФ і забезпечує енергією високоспеціалізовані війчасті клітини епітелію носової порожнини і приносових пазух; чинять протизапальну й антиалергічну дію. Мікро- та ультрамікроелементи йод, марганець, селен, хром і мідь нормалізують секрецію слизу, стимулюють синтез імуноглобулінів, інтерферону й лізоциму, зменшують прояви оксидативного стресу, а природні солі натрію і магнію сприяють регенерації і захисту війчастого епітелію, покращують мукоциліарний транспорт та очищення слизової оболонки носа; запобігають формуванню біоплівок і трансформації гострого вірусного риносинуситу в поствірусний і бактеріальний [3].
На сьогодні в арсеналі лікаря є 5 інноваційних продуктів Маример® для очищення слизової оболонки носа на основі натуральної екологічно чистої морської води, від природи збагаченої макро-, мікро- та ультрамікроелементами з водоростей. Це ізотонічний розчин в одноразових флаконах-крапельницях для дітей (з 0 до 1 року) разом з аспіратором для очищення носиків немовлят; 2 аерозолі з ізотонічним розчином (для дітей від 1 до 12 років (Маример® бебі) і для дорослих та аерозоль з гіпертонічним розчином для дітей (з 1 року) і дорослих. Останній містить вищу концентрацію солі (2,2 %), ніж слизова оболонка носа, що є ізотонічною (0,9 %), і за рахунок різниці концентрацій створює осмотичний тиск, коли надлишок рідини переходить зі слизової оболонки в носову порожнину, зменшуючи набряк і виявляючи ефект природного деконгестанту, до якого не формується звикання.
Перевагами цих препаратів є стерилізація методом багаторазової фільтрації, що дає можливість їх використання без антисептиків; інноваційна мікродифузійна система розпилення забезпечує зрошення всієї слизової оболонки носової порожнини, а мікродисперсне розпилення мікрокраплинами розміром 2–20 мкм забезпечує не лише її очищення, а й зволоження; спеціальний клапан запобігає потраплянню бактерій з порожнини носа до флакону; спрей Маример® бебі оснащений наконечником, що анатомічно відповідає носовим ходам немовляти й унеможливлює їх травмування.
Отже, використання препаратів морської води Маример® дає можливість здійснювати безпечний фізіологічний догляд за слизовою оболонкою носа в нормі та при патології.
Анатомо-фізіологічні особливості дітей раннього віку при захворюванні на гострий вірусний риносинусит можуть стати причиною розвитку гострого середнього отиту (ГСО) — запалення слизової оболонки всіх повітроносних порожнин середнього вуха, але перш за все — барабанної порожнини [9].
В Україні затверджено Клінічну настанову, засновану на доказах, і Уніфікований клінічний протокол первинної, вторинної (спеціалізованої), третинної (високоспеціалізованої) медичної допомоги «Гострий середній отит» [8], згідно з якими причиною розвитку ГСО є низка вірусів (зокрема, вірус грипу, парагрипу), бактерії (пневмокок, мораксела, гемофілюс) і їх асоціацїї, що проникають у середнє вухо ринотубарним шляхом. Ось чому в маленьких дітей захворювання найчастіше виникає на фоні гострого вірусного риносинуситу.
Факторами ризику виникнення ГСО є: вік дитини від 6 до 24 місяців за рахунок анатомо-фізіологічних особливостей і недостатньо зрілих фізіологічних та імунологічних реакцій на інфекції; зригування в немовлят; відсутність грудного вигодовування; денний догляд у великих групах (численні контакти з дітьми полегшують поширення вірусів і бактерій); вплив тютюнового диму (при курінні батьків дитини); чоловіча стать; недавнє застосування антибіотиків (ризик резистентної флори); пора року (осінь і зима); перенесений середній отит (ризик невдалого застосування антибіотика); супутня патологія (більший ризик у дітей з аденоїдами, риносинуситом, алергічним ринітом, синдромом Дауна, розщелиною піднебіння).
Діагностичними критеріями ГСО є гострий початок з раптовою появою одного симптому чи більше з числа специфічних (оталгія, зниження слуху, оторея), неспецифічних (гарячка, сонливість вдень, дратівливість, зниження апетиту, блювання, пронос) та отоскопічних симптомів (видимий випіт/рідина в середньому вусі, зміни світлового рефлексу, тьмяність/випинання барабанної перетинки) (рис. 1).
За ступенем тяжкості виділяють тяжкий і нетяжкий перебіг захворювання. При тяжкому варіанті у хворого будуть прояви інтоксикації, виражена, стійка оталгія тривалістю понад 48 годин, температура тіла ≥ 39 °С упродовж останніх 48 годин. При нетяжкому — відсутні прояви інтоксикації, оталгія тривалістю менше за 48 годин і температура тіла до 39 °С упродовж останніх 48 годин.
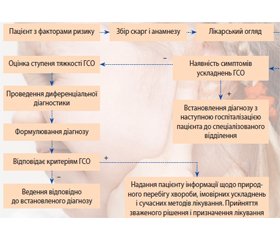
Алгоритм обстеження та ведення пацієнта з ГСО подано на рис. 2 [8].
Лікар першого контакту має пам’ятати, що пацієнти з ГСО мають тенденцію до самоодужання, що дозволяє застосовувати тактику уважного спостереження у більшості випадків. Тактика полягає в призначенні симптоматичного лікування і ретельному спостереженні за станом пацієнта протягом 1–2 діб. При поліпшенні стану продовжують симптоматичне лікування, а за відсутності ефекту чи погіршенні стану хворого призначають антибіотики. Коли обирають тактику уважного спостереження, то план первинного лікування включає обговорення прийнятого рішення з батьками дитини, забезпечення контрольного візиту та можливості призначити антибіотик, якщо стан пацієнта погіршується або не покращується протягом 48–72 годин від початку ГСО. Якщо ГСО виникає на тлі фонової патології (гострий риносинусит, алергічний риніт, інфекційні хвороби тощо), медична допомога надається відповідно до встановленого діагнозу.
Алгоритм ведення дітей з гострим середнім отитом без перфорації лікарями первинної медичної допомоги поданий на рис. 3 [8].
/56.jpg)
Отже, у менеджменті болю у вусі при гострому середньому отиті основним є знеболювання з використанням як системних нестероїдних протизапальних компонентів (ібупрофен) та аналгетиків (парацетамол) [12], так і місцевих аналгетиків і протизапальних засобів (вушні краплі з лідокаїном і феназоном). Таким знеболюючим розчином у вигляді вушних крапель для місцевого лікування захворювань середнього вуха, що супроводжуються болем, за умови інтактної барабанної перетинки є оригінальний французький препарат Отипакс®, який на сьогодні визнаний експертом у знятті вушного болю. Він містить місцевий анестетик лідокаїн 0,64 г (4%) і протизапальний засіб феназон 0,16 г (1%). За рахунок синергічної подвійної (знеболювальної та протизапальної) дії після закапування розчину вже через 5 хвилин відзначається зменшення почервоніння барабанної перетинки і зменшення болю у вусі. Препарат не містить антибіотик, тому відсутній ризик ототоксичності. Отипакс® безпечний для застосування в дітей з 1 місяця життя при інтактній барабанній перетинці і використовується більше ніж у 50 країнах світу протягом 40 років. Препарат має потужну доказову базу щодо ефективності й безпеки при симптоматичному лікуванні баротравматичного і гострого середнього отиту і рекомендований AFSSAPS (Французькою агенцією санітарно-гігієнічної безпеки медичної продукції) і SPILF (Французьким товариством інфекційних захворювань), тому завжди буде в нагоді в домашній аптечці як дитини, так і дорослого.
Отримано/Received 30.07.2023
Рецензовано/Revised 22.08.2023
Прийнято до друку/Accepted 06.09.2023
Список литературы
1. CDC.gov. Centers for Disease Control and Prevention. Safe Ritual Nasal Rinsing. Archived from the original on 18 June 2019. Retrieved 17 May 2020.
2. Fokkens W.J., Lund V.J., Hopkins C., Hellings P.W., Kern R., Reitsma S. et al. European Position Paper on Rhinosinusitis and Nasal Polyps 2020 Rhinology. 2020 Suppl. 29. 1-464.
3. FDA. Is Rinsing Your Sinuses Safe? 2017. Archived from the original on 4 January 2019.
4. Frey L. The Essential Role of the Com in the Management of Sleep-Disordered Breathing: A Literature Review and Discussion. The International Journal of Orofacial Myology. Int. J. Orofacial Myology. 2014. 40. 42-55. doi: 10.52010/ijom.2014.40.1.4.
5. Gross T. How The ‘Lost Art’ Of Breathing Can Impact Sleep And Resilience. National Public Radio (NPR)/Fresh Air. 27 May 2020. Retrieved 23 June 2020.
6. Hermelingmeier K.E., Weber R.K., Hellmich M., Heubach C.P., Mösges R. Nasal irrigation as an adjunctive treatment in allergic rhinitis: a systematic review and meta-analysis. American Journal of Rhinology & Allergy. 2012. 26(5). e119-125. doi: 10.2500/ajra.2012.26.3787. ISSN: 1945-8932. PMC: 3904042.
7. Popovych V.I., Beketova H.V., Koshel I.V. et al. An open-label, multicentre, randomired comparative study of efficacy, safety and tole–rability of the 5 plant-extract BNO 1012 in the Delayed Antibiotic Prescription Method in children, aged 6 to 11 years with acute viral and post-viral rhinosinusitis. American Journal of Otolaryngology. 2020. 41(5). 102564. doi: 10.1016/j.amjoto.2020.102564.
8. Наказ Міністерства охорони здоров’я України № 688 від 9.04.2021 «Про затвердження Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Гострий середній отит».
9. Rosenfeld R.M., Shin J.J., Schwartz S.R., Coggins R., Gagnon L., Hackell J.M. et al. Clinical Practice Guideline: Otitis Media with Effusion (Update). Otolaryngology — Head and Neck Surgery. 2016. 154 (Suppl. 1). S1-S41. doi: 10.1177/0194599815623467. PMID 26832942. S2CID 33459167.
10. Saladin K. Anatomy & physiology: the unity of form and function. 6th ed. McGraw-Hill, 2012. Р. 593-595. ISBN 0073378259.
11. Schwartz J.S., Tajudeen B.A., Kennedy D.W. Diseases of the nasal cavity. Handbook of Clinical Neurology. 2019. 164. 285-302. doi: 10.1016/B978-0-444-63855-7.00018-6. ISBN: 978-0-444-63855-7. PMC: 7151940. PMID: 31604553.
12. Sjoukes A., Venekamp R.P., van de Pol A.C., Hay A.D., Little P., Schilder A.G., Damoiseaux R.A. Paracetamol (acetaminophen) or non-steroidal anti-inflammatory drugs, alone or combined, for pain relief in acute otitis media in children. The Cochrane Database of Systematic Reviews. 2016. 12. CD011534. doi: 10.1002/14651858.CD011534.pub2. hdl: 1983/674e6e70-25c3-4193-8eba-a6a4c0cad1a0. PMC: 6463789. PMID: 27977844.
13. Standring S. Gray’s Anatomy: The Anatomical Basis of Clinical Practice. Forty-first ed. Elsevier, 2016. P. 556-565. ISBN: 978-0-7020-5230-9.
14. Turowski J. Should You Breathe Through Your Mouth or Your Nose? Cleveland Clinic, 2016. Retrieved 28 June 2020.
15. Yogic Breathing: A Study Guide. Himalayan Institute of Yoga Science and Philosophy. 2017. https://himalayaninstitute.org/online/yogic-breathing-study-guide. Retrieved 26 June 2020.
/55.jpg)

/56.jpg)