Журнал «Здоровье ребенка» Том 18, №6, 2023
Вернуться к номеру
Пацієнт-орієнтований підхід до ведення дітей з рідкісними захворюваннями: роль співпраці лікарів, медичних сестер і пацієнтів
Авторы: Боярчук О.Р. (1), Антонюк І.М. (2)
(1) — Тернопільський національний медичний університет ім. І.Я. Горбачевського МОЗ України, м. Тернопіль, Україна
(2) — КНП «Тернопільська обласна дитяча клінічна лікарня» ТОР, м. Тернопіль, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
Метою нашої роботи було визначити ефективні стратегії пацієнт-орієнтованого підходу у веденні дітей з рідкісною патологією і роль співпраці медичних працівників і пацієнтів у забезпеченні цього підходу. Пацієнт-орієнтований підхід, основними принципами якого є повага до цінностей, уподобань і потреб пацієнтів, залучення родини і друзів, координація та інтеграція опіки, інформованість, комунікація та освіта, фізичний комфорт, емоційна підтримка і зменшення страху і тривоги пацієнтів, наступність і доступність, є на сьогодні найефективнішою моделлю медичної допомоги пацієнтам з рідкісними захворюваннями. Для його успішного впровадження важливою є цілеспрямована політика закладу з активним залученням як керівників закладу, так і медичних працівників різного рівня (лікарів, медичних сестер) у співпраці з пацієнтськими організаціями для забезпечення й урахування потреб пацієнтів, визначення конкретних цілей і завдань. Освіта медичного персоналу і підвищення обізнаності пацієнтів є невід’ємними складовими ефективного підходу. Сімейно-орієнтовані обходи, як вид пацієнт-орієнтованого підходу, сприяють підвищенню задоволеності пацієнтів, поліпшенню комунікації медичного персоналу з пацієнтами та їхніми сім’ями, зменшенню рівня стресу, пов’язаного з госпіталізацією, підвищенню обізнаності й безпеки пацієнтів; дозволяють спільно вирішувати питання діагностики й лікування, планування виписки. Координація опіки над пацієнтами з рідкісними захворюваннями є основним аспектом інтегрованої допомоги на різних рівнях. Завдяки співпраці медичної спільноти з пацієнтськими організаціями вдалося досягнути суттєвого поступу в поліпшенні діагностики й лікування орфанних хворих, упровадженні стандартів лікування, які базуються на доказах і кращих світових практиках. Неоціненним досвідом є співпраця з міжнародними профільними і пацієнтськими організаціями з перших днів російської агресії проти України задля порятунку пацієнтів з рідкісними захворюваннями й тяжкими станами.
The purpose of our study was to determine the effective strategies of patient-centered care for children with rare diseases and the role of healthcare professionals’ collaboration with patients in implementing this approach. Patient-centered care, which revolves around respecting patients’ values, preferences and needs, involving their families and friends, coordinating and integrating the care, promoting awareness, communication, and education, ensuring physical comfort, emotional support, and reducing fear and anxiety of patients, continuity and accessibility, has emerged as the most effective model of medical care for patients with rare diseases. To successfully implement this approach, it is crucial to have a targeted institutional policy with the active involvement of both institutional leaders and healthcare professionals in cooperation with patient organizations. This collaboration helps understand and address patients’ needs, set specific goals and objectives, and enhance medical staff education and patient awareness, which are integral to the effectiveness of the approach. Family-oriented rounds as a form of patient-centered care contribute to increased patient satisfaction, improved communication between medical staff and patients/families, reduced stress levels associated with hospitalization, increased patient awareness and safety, and facilitate collaborative decision-making regarding diagnosis, treatment, and discharge planning. Coordination of care for patients with rare diseases is a fundamental aspect of integrated care across different levels. Through collaboration between the medical community and patient organizations, significant progress has been made in improving the diagnosis and treatment of rare disease patients, implementing evidence-based treatment standards, and incorporating best global practices. The cooperation with international professional and patient organizations since the first days of Russian aggression against Ukraine has been invaluable in saving the lives of patients with rare diseases and serious conditions.
рідкісні захворювання; пацієнт-орієнтований підхід; сімейно-орієнтовані обходи; лікарі; медичні сестри; пацієнтські організації
rare diseases; patient-centered care; family-oriented rounds; doctors; nurses; patient organizations
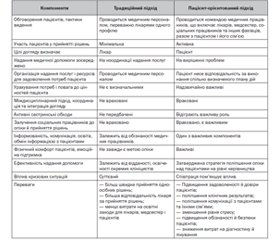
Принципи та стратегії пацієнт-орієнтованої опіки
Сімейно-орієнтовані обходи
Координація інтегрованого догляду
Роль пацієнтських організацій у пацієнт-орієнтованій опіці
Роль співпраці в кризових ситуаціях
Висновки
- Tumiene B., Peters H., Melegh B., Peterlin B., Utkus A., Fatkulina N. et al. Rare disease education in Europe and beyond: time to act. Orphanet. J. Rare. Dis. 2022. 17(1). 441. doi: 10.1186/s13023-022-02527-y.
- Boyarchuk O.R., Koshmaniuk M.V., Hlushko K.T., Lovga M.I., Savkiv D.V. Spina bifida health issues of children in Ukraine. Modern Pediatrics. Ukraine. 2023. 2(130). 40-49. doi: 10.15574/SP.2023.130.40.
- Reimann A., Bend J., Dembski B. Patientenzentrierte Versorgung bei seltenen Erkrankungen. Perspektive von Patientenorganisationen. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2007 Dec. 50(12). 1484-93. German. doi: 10.1007/s00103-007-0382-8.
- Genteis M., Edgman-Levitan S., Dalay J., Delbanco T.L. Through the Patient’s Eyes: Understanding and Promoting Patient-Centered Care. Journal for Healthcare Quality. 2003. 25(3). 47.
- Ortiz M.R. Best Practices in Patient-Centered Care: Nur–sing Theory Reflections. Nurs. Sci. Q. 2021. 34(3). 322-327. doi: 10.1177/08943184211010432.
- Frampton S., Guastello S., Brady C., Hale M., Horowitz S., Bennett Smith S., Stone S. Patient-Centered Care Improvement Guide. Derby, Connecticut: Planetree; October 2008.
- Brodsky N.N., Boyarchuk O., Kovalchuk T., Hariyan T., Rice A., Ji W., Khokha M., Lakhani S., Lucas C.L. Novel compound heterozygous variants in NHLRC2 in a patient with FINCA syndrome. J. Hum. Genet. 2020 Oct. 65(10). 911-915. doi: 10.1038/s10038-020-0776-0.
- Guastello S., Jay K. Improving the patient experience through a comprehensive performance framework to evaluate excellence in person-centred care. BMJ Open Quality 2019. 8. e000737. doi: 10.1136/bmjoq-2019-000737.
- Aboumatar H.J., Chang B.H., Al Danaf J., Shaear M., Namuyinga R., Elumalai S., Marsteller J.A., Pronovost P.J. Promising Practices for Achieving Patient-centered Hospital Care: A National Study of High-performing US Hospitals. Med. Care. 2015 Sep. 53(9). 758-67. doi: 10.1097/MLR.0000000000000396.
- Davis K., Schoenbaum S.C., Audet A.J. A 2020 vision of patient-centered primary care. J. Gen. Intern. Med. 2005. 20. 953-957.
- Constand M.K., MacDermid J.C., Dal Bello-Haas V., Law M. Scoping review of patient-centered care approaches in healthcare. BMC Health Serv. Res. 2014 Jun 19. 14. 271. doi: 10.1186/1472-6963-14-271.
- de Lusignan S., Wells S., Russell C. A model for patient-centred nurse consulting in primary care. Br. J. Nurs. 2003 Jan 23-Feb 12. 12(2). 85-90. doi: 10.12968/bjon.2003.12.2.11057.
- Cox J.L. Empathy, identity and engagement in person-centred medicine: The sociocultural context. J. Eval. Clin. Pract. 2011. 14. 350-353. doi: 10.1111/j.1365-2753.2010.01580.x.
- Enguidanos S.M., Davis C., Katz L. Shifting the paradigm in geriatric care management: moving from the medical model to patient-centered care. Soc. Work Health Care. 2005. 41(1). 1-16. doi: 10.1300/J010v41n01_01.
- Patel S.J., Khan A., Bass E.J., Graham D., Baird J., Anderson M. et al. Family, nurse, and physician beliefs on family-centered rounds: A 21-site study. J. Hosp. Med. 2022 Dec. 17(12). 945-955. doi: 10.1002/jhm.12962.
- Karam M., Chouinard M.C., Poitras M.E., Couturier Y., Vedel I., Grgurevic N., Hudon C. Nursing Care Coordination for Patients with Complex Needs in Primary Healthcare: A Scoping Review. Int. J. Integr. Care. 2021 Mar 19. 21(1). 16. doi: 10.5334/ijic.5518.
- Mastellos N., Gunn L., Harris M., Majeed A., Car J., Pappas Y. Assessing patients’ experience of integrated care: a survey of patient views in the North West London Integrated Care Pilot. International Journal of Integrated Care. 2014. 14. e015. DOI: 10.5334/ijic.1453.
- World Health Organization. Integrated care models: an overview. Copenhagen, Denmark: WHO Regional Office for Europe. 2016. October. https://pdf4pro.com/amp/view/integrated-care-models-an-overview-who-europe-31f13a.html.
- Bodenheimer T., Ghorob A., Willard-Grace R., Grumbach K. The 10 building blocks of high-performing primary care. Annals of Family Medicine. 2014. 12(2). 166-71. DOI: 10.1370/afm.1616.
- Kuluski K., Ho J.W., Hans P.K., Nelson M. Community Care for People with Complex Care Needs: Bridging the Gap between Health and Social Care. International Journal of Integrated Care. 2017. 17(4). 2. DOI: 10.5334/ijic.2944.
- Ehrlich C., Kendall E., Muenchberger H., Armstrong K. Coordinated care: what does that really mean? Health and Social Care in the Community. 2009. 17(6). 619-27. DOI: 10.1111/j.1365-2524.2009.00863.x.
- Lyon D., Miller J., Pine K. The Castlefields Integrated Care Model: The Evidence Summarised. Journal of Integrated Care. 2006. 14(1). 7-12. DOI: 10.1108/14769018200600003.
- Castro R., Senecat J., de Chalendar M., Vajda I., Dan D., –Boncz B. EURORDIS Social Policy Advisory Group. Bridging the Gap between Health and Social Care for Rare Diseases: Key Issues and Innovative Solutions. Adv. Exp. Med. Biol. 2017. 1031. 605-627. doi: 10.1007/978-3-319-67144-4_32.
- Устінов О.В. Пацієнтські організації беруть участь в обговоренні ПМГ-2023. www.umj.com.ua/uk/novyna-233449-patsiyentski-organizatsiyi-berut-uchast-v-obgovorenni-pmg-2023.
- Boyarchuk O., Lewandowicz-Uszyńska A., Kinash M., Haliyash N., Sahal I., Kovalchuk T. Physicians’ awareness concerning primary immunodeficiencies in the Ternopil Region of Ukraine. Pediatria Polska. 2018. 93(3). 221-228.
- Anderson G., Monsen R.B., Prows C.A., Tinley S., Jenkins J. Preparing the nursing profession for participation in a genetic paradigm in health care. Nurs. Outlook. 2000 Jan-Feb. 48(1). 23-7. doi: 10.1067/mno.2000.99810.
- Волосовець O.П., Виговська O.В., Кривопустов С.П., Мозирська O.В., Емець O.В., Волосовець A.O., Фелешко В. Проблеми надання медичної допомоги дітям України внаслідок російської агресії. Здоров’я дитини. 2023. 18 (3).
- Agulnik A., Kizyma R., Salek M., Wlodarski M.W., Pogorelyy M., Oszer A. et al.; SAFER Ukraine Collaborative. Global effort to evacuate Ukrainian children with cancer and blood disorders who have been affected by war. Lancet Haematol. 2022 Sep. 9(9). e645-e647. doi: 10.1016/S2352-3026(22)00259-9.
- Boyarchuk O., Stepanovskyy Y., Strelnykova O. The Impact of the Russian Invasion on Healthcare of Patient with Inborn Errors of Immunity and on the Professional Activity of Immunologists in Ukraine. J. Clin. Immunol. 2023 May 15. doi: 10.1007/s10875-023-01516-5.

/91.jpg)
/92.jpg)