Журнал «Здоровье ребенка» Том 19, №3, 2024
Вернуться к номеру
Біоетичні та медико-соціальні проблеми дітей з дефіцитом гормону росту
Авторы: Аряєв М.Л., Сеньківська Л.І.
Одеський національний медичний університет, м. Одеса, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
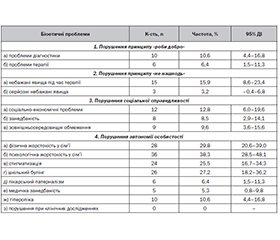
Актуальність. Прогрес медичної науки та практики розширює можливості надання медичної допомоги населенню, проте водночас ставить нові питання біоетичного характеру. Консультації з питань педіатричної етики стають рутинною практикою багатьох дитячих лікувальних закладів, однак біоетичні проблеми низькорослих дітей ще недостатньо досліджені. Мета: виявлення та аналіз біоетичних і медико-соціальних проблем у дітей з дефіцитом гормону росту (ДГР) як потенційних бар’єрів своєчасної діагностики та формування комплаєнтності до замісної терапії. Матерiали та методи. Дослідження виконувалося на базі КНП «Одеська обласна дитяча клінічна лікарня» ООР у 2012–2020 роках. Ідентифікація біоетичних та медико-соціальних проблем проводилась за результатами анкетування, збору анамнезу, бесід, об’єктивного обстеження пацієнтів та аналізу медичної документації у когорті, до якої увійшли 94 дитини з ДГР віком 7,2 ± 0,4 року з низьким зростом (SDS 3,4 ± 0,1) та їх батьки (124). Результати. Виявлено ознаки порушення гіппократівського принципу допомоги та сприяння («роби добро») у вигляді пізньої/неточної діагностики захворювання (10,6 % випадків) та неповного виконання локальних протоколів ведення хворих дітей (6,4 %). Порушення гіппократівського принципу незаподіяння шкоди («перш за все не нашкодь») виявилися фактами небажаних явищ (16,0 %) та серйозних небажаних явищ (3,2 %) під час проведення замісної терапії. Ознаки порушення соціальної справедливості стосовно дітей із ДГР ідентифіковані у вигляді занедбаності (8,5 %), соціально-економічних проблем сім’ї (12,8 %) та зовнішньосередовищних обмежень (9,6 %). Порушення автономії особистості низькорослих дітей з ДГР виявлялися у вигляді фізичної та психологічної жорстокості в сім’ї (29,8 та 38,3 % відповідно), ознак стигматизації (25,5 %), шкільного булінгу (27,2 %), медичної занедбаності (5,3 %), лікарського патерналізму (6,4 %) та гіперопіки (10,6 % випадків). Висновки. У процесі ведення дітей з ДГР виявлено низку біоетичних та медико-соціальних проблем. Низьку комплаєнтність до терапії рекомбінантним гормоном росту людини можна розглядати як самостійну біоетичну проблему, пов’язану з лікарським патерналізмом та медичною занедбаністю.
Background. Medical and practical advancements have brought about new possibilities for providing healthcare to people, but with it comes new bioethical challenges. In many pediatric medical institutions, consultations on pediatric ethics have become common practice. However, the bioethical problems related to short children have not been studied enough yet. The purpose of this study is to identify and analyze bioethical, medical, and social issues in children with growth hormone deficiency (GHD), which can potentially hinder timely diagnosis and adherence to replacement therapy. Materials and methods. The identification of bioethical, medical, and social problems was conducted at the Odesa Regional Children’s Hospital between 2012 and 2020. The study involved a cohort of 94 children with GHD and short stature (SDS 3.4 ± 0.1), aged 7.2 ± 0.4 years, as well as their parents (124 individuals). The study was based on a questionnaire survey, history taking, interviews, objective examination of patients, and analysis of medical records. Results. The study found evidence of violations of the Hippocratic principle of help and assistance (“do good”) in the form of delayed or incorrect diagnosis in 10.6 % of cases and incomplete adherence to local protocols for managing sick children in 6.4 % of cases. Violations of the Hippocratic principle of non-harm (“first, do no harm”) were evidenced by adverse events (16.0 %) and serious adverse events (3.2 %) during replacement therapy. Children with GHD were subject to violations of social justice, such as neglect (8.5 %), socio-economic problems in the family (12.8 %), and external environmental restrictions (9.6 %). Violations of the personal autonomy of children with GНD included physical and psychological abuse in the family (29.8 and 38.3 % of cases, respectively), stigmatization (25.5 %), school bullying (27.2 %), medical neglect (5.3 %), medical paternalism (6.4 %), and overprotection (10.6 %). Conclusions. In the management of children with GHD, various bioethical, medical, and social issues have come to light. Low adherence to recombinant human growth hormone therapy can be considered an independent bioethical problem associated with medical paternalism and medical neglect.
низький зріст; біоетичні проблеми; діти
short stature; bioethical problems; children
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- 1. Lozano Rodríguez, Manuel. Bioethics from Science to Dogma and the Intersections with Religion, Politics, and Gender. Bioethics of Displacement and Its Implications (2023) (1-23). 10.4018/978-1-6684-4808-3.ch001.
- 2. Запорожан В.Н., Аряєв М.Л. Біоетика та біобезпека: Підручник. К.: Здоров’я, 2013.456 с.
- 3. Murphy T.F. (2018). Bioethics, children, and the environment. Bioethics, 32(1), 3-9. https://doi.org/10.1111/bioe.12386
- 4. Weaver, M.S., Shostrom, V.K., Kaye, E.C., Keegan, A., & Lindley, L.C. (2022). Раllitive Care Programs in Children’s Hospitals. Pediatrics, 150(4), e2022057872. https://doi.org/10.1542/peds.2022-057872.
- 5. Alexander, D., Quirke, M., Doyle, C., Hill, K., Masterson, K., & Brenner, M. (2023). Technology solutionism in paediatric intensive care: clinicians’ perspectives of bioethical considerations. BMC Medical Ethics, 24(1), 55. https://doi.org/10.1186/s12910-023-00937-6.
- 6. Zhong, Y., Cavolo, A., Labarque, V., & Gastmans, C. (2023). Physicians’ attitudes and experiences about withholding/withdrawing life-sustaining treatments in pediatrics: a systematic review of quantitative evidence. BMC Palliative Care, 22(1), 145. https://doi.org/10.1186/s12904-023-01260-y.
- 7. Leland, B.D., Wocial, L.D., Drury, K., Rowan, C.M., Helft, P.R., & Torke, A.M. (2020). Development and Retrospective Review of a Pediatric Ethics Consultation Service at a Large Academic Center. HEC Forum: an Interdisciplinary Journal оn Hospitals’ Ethical аnd Legal Issues, 32(3), 269-281. https://doi.org/10.1007/s10730-020-09397-6.
- 8. Alderson, P., Bowman, D., Brierley, J., Elliott, M., Kazmi, R., Mendizabal-Espinosa, R., Montgomery, J., Sutcliffe, K., & Wellesley, H. (2022). Living bioethics, clinical ethics committees and children’s consent to heart surgery. Clinical Ethics, 17(3), 272-281. https://doi.org/10.1177/14777509211034145.
- 9. Weaver, M.S., Shostrom, V.K., Sharma, S., Keegan, A., & Walter, J.K. (2023). Pediatric Ethics Consultation Services. Pediatrics, 151(3), e2022058947. https://doi.org/10.1542/peds.2022-058947.
- 10. Streuli, J.C., Anderson, J., Alef-Defoe, S., Bergsträsser, E., –Jucker, J., Meyer, S., Chaksad-Weiland, S., & Vayena, E. (2021). Combining the best interest standard with shared decision-making in paediatrics-introducing the shared optimum approach based on a qualitative study. European Journal оf Pediatrics, 180(3), 759-766. https://doi.org/10.1007/s00431-020-03756-8.
- 11. März, J.W. (2022). What does the best interests principle of the convention on the rights of the child mean for paediatric healthcare? European Journal оf Pediatrics, 181(11), 3805-3816. https://doi.org/10.1007/s00431-022-04609-2.
- 12. Senkivska, L., & Aryayev, M. (2021). Сompliance and barriers to growth hormone therapy in children. Pediatria Polska — Polish Journal of Paediatrics, 96(3), 181-184. https://doi.org/10.5114/polp.2021.109303.
- 13. Birchley, G., Thomas-Unsworth, S., Mellor, C., Baquedano, M., Ingle, S., & Fraser, J. (2022). Factors affecting decision-making in children with complex care needs: a consensus approach to develop best practice in a UK children’s hospital. BMJ Paediatrics Open, 6(1), e001589. https://doi.org/10.1136/bmjpo-2022-001589.
- 14. Marino, L.V., Collaḉo, N., Coyne, S. et al. (2023). The Development of a Communication Tool to Aid Parent-Centered Communication between Parents and Healthcare Professionals: A Quality Improvement Project. Healthcare (Basel), 11(20), 2706. doi: 10.3390/healthcare11202706. PMID: 37893780; PMCID: PMC10606263.