Международный эндокринологический журнал Том 20, №7, 2024
Вернуться к номеру
Порівняльний аналіз впливу бісопрололу та карведилолу на перебіг серцевої недостатності ішемічного генезу у хворих із супутніми фібриляцією передсердь та цукровим діабетом
Авторы: Кулаєць Н.М., Кулаєць В.М.
Івано-Франківський національний медичний університет, м. Івано-Франківськ, Україна
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
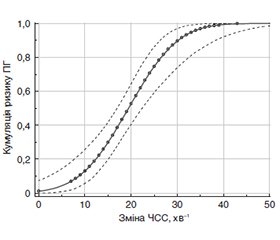
Мета: провести порівняльний аналіз ефективності впливу бісопрололу та карведилолу на перебіг серцевої недостатності (СН) ішемічного генезу у хворих із супутніми фібриляцією передсердь (ФП) та цукровим діабетом (ЦД). Матеріали та методи. Обстежено 398 хворих на СН на тлі післяінфарктного кардіосклерозу віком 58 (54–67) років (198 жінок і 200 чоловіків). 226 (56,8 %) мали постійну форму ФП, 102 (25,6 %) — супутній ЦД 2-го типу, 13,1 % — поєднання ЦД з ФП. 167 (42,0 %) хворих мали знижену фракцію викиду лівого шлуночка (ФВ ЛШ) ≤ 40 %; 133 (33,4 %) пацієнти мали помірно знижену ФВ ЛШ (41–49 %); 98 (24,6 %) хворих мали збережену ФВ ЛШ (≥ 50 %). Визначали рівні тиреотропного гормону (ТТГ), вільного трийодтироніну (вT3) та вільного тироксину (вT4), глюкози, глікованого гемоглобіну, галектину-3, пептиду ST2, відомого за назвою suppression of tumorigenicity 2, B-типу натрійуретичного пептиду BNP, N-кінцевого пропептиду натрійуретичного гормону NT-proBNP. Проводили генотипування за 4 поліморфізмами (rs1801253 та rs1801252 гена β1-АР, rs1042714 гена β2-АР та rs2274273 гена LGALS-3). Проводили реєстрацію ЕКГ, добове моніторування ЕКГ, стандартизоване ехокардіографічне обстеження під час госпіталізації. 204 (51,3 %) хворих протягом року приймали бісопролол в індивідуально підібраній дозі; 194 (48 %) пацієнтам було призначено карведилол. За цим критерієм пацієнти були розподілені на дві групи. Протягом року проводили спостереження за хворими, враховували наявність повторної госпіталізації (ПГ) з приводу декомпенсації СН. Статистичний аналіз проводили за допомогою програм Statistica for Windows Release 10.0 та MedCalc® (Statistical Software version 22.020). Результати. У групі хворих на СН зі зниженою ФВ ЛШ із ФП без ЦД при застосуванні карведилолу частота ПГ була меншою на 48,3 % (р = 0,040) порівняно з групою, яка приймала бісопролол (ВШ = 0,412 [0,158–0,976], р = 0,047). За умови поєднання ФП та ЦД у хворих на СН (без урахування фенотипу) частота ПГ при лікуванні карведилолом є нижчою порівняно з групою пацієнтів, які приймали бісопролол (на 21,1 %; р = 0,0018) (ВШ = (0,096 [0,010–0,937]; р = 0,044). У хворих на СН зі зниженою ФВ ЛШ, за умови поєднання супутніх ФП та ЦД, при лікуванні карведилолом частота ПГ також була нижчою порівняно з пацієнтами, які приймали бісопролол (на 27,3 %; р = 0,027). За даними пробіт-регресійного аналізу виявлена зворотна (β = –0,162 ± 0,034) залежність ймовірності ПГ хворих на СН із синусовим ритмом (СР) від вираженості зміни ЧСС (∆ЧСС) протягом року застосування β-АБ. ROC-аналіз продемонстрував, що у хворих на СН із СР ризик ПГ протягом року спостереження зростає при досягненні оптимальної точки розподілу для ∆ЧСС ≤ 15,00 хв–1 (чутливість — 80,30 %, специфічність — 68,87 %, р < 0,0001). При СН із ФП виявлена S-подібна (сигмоїдна) залежність (β = 0,507 ± 0,092) імовірності ПГ від вираженості зміни ЧСС на фоні лікування β-АБ. При цьому ризик ПГ хворих на СН із ФП зростає при досягненні оптимальної точки розподілу для ∆ЧСС > 22,00 хв–1 (чутливість — 98,12 %, специфічність — 87,23 %, р < 0,0001). Висновки. За умови застосування карведилолу порівняно з бісопрололом ризик ПГ є нижчим у хворих на СН із ФП зі зниженою ФВ ЛШ (ВШ = 0,412, р = 0,047) та у пацієнтів із поєднанням ФП та ЦД 2-го типу (ВШ = 0,096; р = 0,044). Зазначені препарати мають однакову ефективність у пацієнтів із СР незалежно від фенотипу СН та наявного супутнього ЦД. Під час титрування дози β-АБ у хворих на СН із СР доцільним є поступове зниження ЧСС > 15 хв–1; при ФП — не більше ніж 22 хв–1.
Background. The aim of the study was a comparative analysis of bisoprolol and carvedilol effects on the course of heart failure (HF) of ischemic origin in patients with concomitant atrial fibrillation (AF) and diabetes mellitus (DM). Materials and methods. Three hundred and ninety-eight patients with HF on the background of post-infarction cardiosclerosis aged 58 (54–67) years (198 women and 200 men) were examined. Two hundred and twenty-six (56.8 %) had persistent AF, 102 (25.6 %) had concomitant type 2 DM, and 13.1 % had a combination of DM and AF. One hundred and sixty-seven (42.0 %) patients had a reduced left ventricular ejection fraction (LVEF) ≤ 40 %; 133 (33.4 %) had moderately reduced LVEF (41–49 %); 98 (24.6 %) had preserved LVEF (≥ 50 %). The levels of thyroid-stimulating hormone, free triiodothyronine and free thyroxine, glucose, glycated hemoglobin, galectin-3, suppression of tumorigenicity 2 peptide, B-type natriuretic peptide, N-terminal prohormone of brain natriuretic peptide were determined. Genotyping was carried out for 4 polymorphisms (rs1801253 and rs1801252 of the β1-АР, rs1042714 of the β2-AP gene, and rs2274273 of the LGALS-3 gene). ECG registration, daily ECG monitoring, standardized echocardiographic examination during hospitalization were carried out. Two hundred and four (51.3 %) patients took bisoprolol in an individually selected dose for a year; 194 (48 %) patients were prescribed carvedilol. According to this criterion, patients were divided into two groups. During one year, the patients were observed, taking into account the presence of repeated hospitalization (RH) due to HF decompensation. Statistical analysis was performed using the programs Statistica for Windows Release 10.0 and MedCalc® (Statistical Software version 22.020). Results. The frequency of RH was lower by 48.3 % (p = 0.040) in the group of patients with HF with reduced LVEF and AF without DM when using carvedilol, compared to the group that took bisoprolol (odds ratio (OR) = 0.412 [0.158–0.976], p = 0.047). If AF is combined with DM in patients with HF (regardless of phenotype), the frequency of RH when treated with carvedilol is lower compared to the group that took bisoprolol (by 21.1 %; p = 0.0018) (OR = 0.096 [0.010–0.937]; p = 0.044). The frequency of RH was also lower in patients with HF with reduced LVEF, under combined AF and DM, when treated with carvedilol (by 27.3 %; p = 0.027) compared to those who took bisoprolol. According to the probit regression analysis, there was an inverse (β = –0.162 ± 0.034) dependence of the probability of RH in patients with sinus rhythm on the severity of heart rate changes (∆HR) during the year of β-AB use. ROC-analysis showed that in patients with HF with sinus rhythm, the risk of RH increases during the observation period when the optimal distribution point for ∆HR ≤ 15.00 min–1 is reached (sensitivity of 80.30 %, specificity of 68.87 %; p < 0.0001). In HF with AF, a S-shaped (sigmoid) dependence (β = 0.507 ± 0.092) was found of the risk of RH on the severity of heart rate changes against the background of β-AB treatment. At the same time, the risk of RH in HF patients with AF increases upon reaching the optimal distribution point for ∆HR > 22.00 min–1 (sensitivity of 98.12 %, specificity of 87.23 %, p < 0.0001). Conclusions. With the use of carvedilol compared to bisoprolol, the risk of RH is lower in HF patients with AF with reduced LVEF (OR = 0.412, p = 0.047) and in patients with a combination of AF and type 2 diabetes (OR = 0.096, p = 0.044). These drugs have the same effectiveness in patients with sinus rhythm, regardless of the HF phenotype and the presence of concomitant DM. During the titration of the β-AB dose in patients with HF with sinus rhythm, it is advisable to gradually decrease the heart rate > 15 min–1; with AF — no more than 22 min–1.
післяінфарктний кардіосклероз; карведилол; бісопролол; фібриляція передсердь; частота серцевих скорочень; фракція викиду лівого шлуночка; цукровий діабет
postinfarction cardiosclerosis; carvedilol; bisoprolol; atrial fibrillation; heart rate; left ventricular ejection fraction; diabetes mellitus
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Böhm M, Burri H, et al.; ESC Scientific Document Group. 2023 Focused Update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2023 Oct 1;44(37):3627-3639. doi: 10.1093/eurheartj/ehad195. Erratum in: Eur Heart J. 2024 Jan 1;45(1):53. doi: 10.1093/eurheartj/ehad613. PMID: 37622666.
- Lee HY, Baek SH. Optimal Use of Beta-Blockers for Congestive Heart Failure. Circ J. 2016;80(3):565-71. doi: 10.1253/circj.CJ-16-0101. Epub 2016 Feb 19. PMID: 26902451.
- Thomas CD, Johnson JA. Pharmacogenetic factors affecting β-blocker metabolism and response. Expert Opin Drug Metab Toxicol. 2020 Oct;16(10):953-964. doi: 10.1080/17425255.2020.1803279. Epub 2020 Sep 9. PMID: 32726152; PMCID: PMC7606773.
- Messerli FH, Bangalore S, Mandrola JM. β blockers switched to first-line therapy in hypertension. Lancet. 2023 Nov 11;402(10414):1802-1804. doi: 10.1016/S0140-6736(23)01733-6. Epub 2023 Oct 13. PMID: 37844590.
- Argulian E, Bangalore S, Messerli FH. Misconceptions and Facts About Beta-Blockers. Am J Med. 2019 Jul;132(7):816-819. doi: 10.1016/j.amjmed.2019.01.039. Epub 2019 Feb 25. PMID: 30817899.
- Hindricks G, Potpara T, Dagres N, Arbelo E, Bax JJ, Blomström-Lundqvist C, Boriani G, et al.; ESC Scientific Document Group. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): The Task Force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Eur Heart J. 2021 Feb 1;42(5):373-498. doi: 10.1093/eurheartj/ehaa612.
- Bunch TJ, Poole JE, Silverstein AP, Lee KL, Al-Khalidi HR, Hindricks G, Romanov A, et al.; CABANA Investigators. Prognostic Impact of Sinus Rhythm in Atrial Fibrillation Patients: Separating Rhythm Outcomes From Randomized Strategy Findings From the CABANA Trial. Circ Arrhythm Electrophysiol. 2024 May;17(5):e012697. doi: 10.1161/CIRCEP.123.012697. Epub 2024 Apr 17. PMID: 38629286.
- Solovyan GM, Міkhalieva TV, Androsova LO. Nebivolol As a Beta-Blocker With Vasodilating Properties: Achievements and Prospects. Ukrainian Journal of Cardiology. 2023;30(1-2):73-82, https://doi.org/10.31928/2664-4479-2023.1-2.7382. (in Ukrainian).
- Petrie A, Sabin C. Medical statistics at a Glance (Fourth edition). Hoboken, NJ: Wiley-Blacwell, 2020. 188 p.
- Meyer M, Morris J, Gazes R, et al. Ordinal probit functional outcome regression with application to computer-use behavior in rhesus monkeys. Ann Appl Stat. 2022 Mar;16(1):537-550. Published online 2022 Mar 28. doi: 10.1214/21-aoas1513.
- Fröhlich H, Torres L, Täger T, et al. Bisoprolol compared with carvedilol and metoprolol succinate in the treatment of patients with chronic heart failure. Clin Res Cardiol. 2017 Sep;106(9):711-721. doi: 10.1007/s00392-017-1115-0. Epub 2017 Apr 22. PMID: 28434020.
- Poole-Wilson PA, Swedberg K, Cleland JG, Di Lenarda A, Hanrath P, Komajda M, Lubsen J, et al.; Carvedilol Or Metoprolol European Trial Investigators. Comparison of carvedilol and metopro–lol on clinical outcomes in patients with chronic heart failure in the Carvedilol Or Metoprolol European Trial (COMET): randomised controlled trial. Lancet. 2003 Jul 5;362(9377):7-13. doi: 10.1016/S0140-6736(03)13800-7. PMID: 12853193.
- Hori M, Nagai R, Izumi T, Matsuzaki M. Efficacy and safety of bisoprolol fumarate compared with carvedilol in Japanese patients with chronic heart failure: results of the randomized, controlled, double-blind, Multistep Administration of bisoprolol IN Chronic Heart Failure II (MAIN-CHF II) study. Heart Vessels. 2014 Mar;29(2):238-47. doi: 10.1007/s00380-013-0340-3. Epub 2013 Apr 5. Erratum in: Heart Vessels. 2014 Mar;29(2):248. PMID: 23559359.
- Konishi M, Haraguchi G, Kimura S, Inagaki H, Kawabata M, Hachiya H, Hirao K, Isobe M. Comparative effects of carvedilol vs bisoprolol for severe congestive heart failure. Circ J. 2010 Jun;74(6):1127-34. doi: 10.1253/circj.cj-09-0989. Epub 2010 Mar 30. PMID: 20354334.
- Castagno D, Skali H, Takeuchi M, Swedberg K, Yusuf S, Granger CB, Michelson EL, et al.; CHARM Investigators. Association of heart rate and outcomes in a broad spectrum of patients with chronic heart failure: results from the CHARM (Candesartan in Heart Failure: Assessment of Reduction in Mortality and morbidity) program. J Am Coll Cardiol. 2012 May 15;59(20):1785-95. doi: 10.1016/j.jacc.2011.12.044. PMID: 22575317.
- Rienstra M, Damman K, Mulder BA, Van Gelder IC, McMur–ray JJ, Van Veldhuisen DJ. Beta-blockers and outcome in heart failure and atrial fibrillation: a meta-analysis. JACC Heart Fail. 2013 Feb;1(1):21-8. doi: 10.1016/j.jchf.2012.09.002. Epub 2013 Feb 4. PMID: 24621795.
- Joglar JA, Chung MK, Armbruster AL, Benjamin EJ, Chyou JY, Cronin EM, Deswal A, et al.; Peer Review Committee Members. 2023 ACC/AHA/ACCP/HRS Guideline for the Diagnosis and Management of Atrial Fibrillation: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2024 Jan 2;149(1):e1-e156. doi: 10.1161/CIR.0000000000001193.
- Shantsila E, Choi EK, Lane DA, Joung B, Lip GYH. Atrial fibrillation: comorbidities, lifestyle, and patient factors. Lancet Reg Health Eur. 2024 Feb 1;37:100784. doi: 10.1016/j.lanepe.2023.100784. PMID: 38362547; PMCID: PMC10866737.
- Liu G, Long M, Hu X, Hu CH, Du ZM. Meta-Analysis of Atrial Fibrillation and Outcomes in Patients With Heart Failure and Preserved Ejection Fraction. Heart Lung Circ. 2021 May;30(5):698-706. doi: 10.1016/j.hlc.2020.10.010. Epub 2020 Nov 13. PMID: 33191141.
- Sgreccia D, Manicardi M, Malavasi VL, Vitolo M, Valen–ti AC, Proietti M, Lip GYH, Boriani G. Comparing Outcomes in Asymptomatic and Symptomatic Atrial Fibrillation: A Systema–tic Review and Meta-Analysis of 81,462 Patients. J Clin Med. 2021 Sep 2;10(17):3979. doi: 10.3390/jcm10173979. PMID: 34501434; PMCID: PMC8432492.
- Serhiyenko V, Serhiyenko O. Diabetes Mellitus and Arterial Hypertension. Mìžnarodnij endokrinologìčnij žurnal. 2021;17(2):175-188. doi: 10.22141/2224-0721.17.2.2021.230573.
- Nagatomo Y, Yoshikawa T, Okamoto H, Kitabatake A, Hori M; J-CHF Investigators. Differential Response to Heart Rate Reduction by Carvedilol in Heart Failure and Reduced Ejection Fraction Between Sinus Rhythm and Atrial Fibrillation — Insight From J-CHF Study. Circ Rep. 2020 Mar 4;2(3):143-151. doi: 10.1253/circrep.CR-20-0008. PMID: 33693221; PMCID: PMC7922166.
- Pankiv V, Yuzvenko T. The Relationships Between Variables of Glycated Hemoglobin and Diabetes Distress in patients With Type 1 and Type 2 Diabetes Mellitus. Mìžnarodnij endokrinologìčnij žurnal. 2023;19(6):424-427. doi: 10.22141/2224-0721.19.6.2023.1310.