Вступ
Йод — неметалічний мікроелемент, присутній в організмі в мінімальних кількостях (усього 15–20 мг у дорослих), здебільшого сконцентрований у щитоподібній залозі. Він відіграє важливу роль з моменту зачаття, оскільки контролює утворення гормонів щитоподібної залози. Дійсно, спочатку ембріон, а потім плід повністю залежать від гормонів щитоподібної залози матері в першій частині вагітності. Хоча гіпотеза про те, що тироксин (Т4) не проникає через плаценту і не відіграє ролі в перші тижні вагітності, є застарілою, немає жодних сумнівів щодо важливості уникнення дефіциту йоду під час вагітності. Крім того, дефіцит йоду з перших місяців життя має значний вплив на психосоматичний розвиток дітей.
Політика охорони здоров’я, прийнята в багатьох країнах для запобігання дефіциту йоду, призвела до значного поліпшення йодного статусу. Насправді, хоча в останні десятиліття ми спостерігаємо значне скорочення географічних територій із дефіцитом йоду, необхідні подальші зусилля для реалізації стратегій.
Перша мета цього мініогляду — продемонструвати роль йоду в утворенні гормонів щитоподібної залози, підкресливши їх фундаментальну дію на нейрональний і соматичний розвиток, починаючи з внутрішньоутробного життя.
По-друге, він буде зосереджений на сучасних знан–нях, що забезпечують показання до правильного споживання йоду та профілактики йодного дефіциту, починаючи з принципів фізіології. У ньому будуть висвітлені рекомендації, видані національними та міжнародними науковими товариствами, у яких проаналізовані методи оцінки споживання йоду.
Крім того, буде обговорено відкрите питання про конкретні дієти, як-от лактоововегетаріанство та веганство, а також використання дієтичних добавок.
Синтез тиреоїдних гормонів
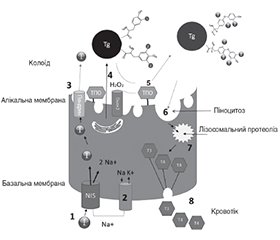
Йод відіграє ключову роль у синтезі гормонів щитоподібної залози. Синтез тиреоїдних гормонів відбувається у фолікулах (рис. 1). Йод надходить у кровотік у вигляді йодиду (I–); котранспортер йодиду натрію, також відомий як симпортер йодиду натрію (NIS), відповідає за поглинання та інтеріоризацію йодиду базолатеральною мембраною тиреоцитів із кровотоку. Після цього йодид досягає колоїду всередині фолікулів, перетинаючи апікальну мембрану, його переносять інші котранспортери, як-от пендрин. У колоїді завдяки активності тиреоїдної пероксидази (TPO) і наявності перекису водню (H2O2) йодид окиснюється в йод і включається в йодтирозин тиреоглобуліну, що призводить до утворення моно- і дийодтирозину (MIT і DIT): цей процес називається організацією. Після цього TPO з’єднує два йодтирозини та включає їх у тиреоглобулін для створення Т4 або трийодтироніну (Т3). Коли фолікулярні клітини стимулюються тиреотропним гормоном (ТТГ) і коли є потреба у вивільненні гормонів, тиреоцити переміщують тиреоглобулін з колоїду шляхом ендоцитозу та мікропіноцитозу, а після лізосомального травлення вивільняються Т3 і Т4. Невикористані MIT і DIT дейодуються йодтирозиндегалогеназою (DEHAL1), яка вивільняє йод і переробляє його для подальшого синтезу гормонів [1].
/52.jpg)
Споживання йоду та потреба в ньому
За нормальних умов йод надходить з їжею переважно з морепродуктів (риба, ракоподібні, молюски), які можуть містити до 400 мкг/100 г (табл. 1) [2]. Атмо–сферний йод малодоступний і практично не впливає на розрахунок потреб.
Йод з їжі всмоктується в тонкій кишці, але його наявність у кровообігу відносно коротка, тоді як нирковий кліренс йоду в плазмі достатньо високий (35 мл/хв) порівняно з кліренсом хлору, який становить 1 мл/хв. Це означає, що, незважаючи на те, що частка всмоктування становить 92 %, протягом 72 годин дві третини прийнятого йоду виводяться із сечею, а майже вся решта переноситься до щитоподібної залози [1, 3]. Ці фізіологічні особливості мають важливе значення для двох питань, які будуть розглянуті пізніше: можливі умови мальабсорбції, які можуть спричинити дефіцит йоду, і використання йоду, виділеного із сечею, для визначення поживного статусу цього мікроелемента.
Рівні адекватного споживання йоду: рекомендації EFSA
Управління Європейського харчового товариства (EFSA) пропонує вікові норми споживання йоду в діапазоні від 70 мкг/добу для дітей до 150 мкг/добу наприкінці підліткового віку [4]. Це споживання, розраховане для забезпечення концентрації йоду в сечі (UIC, див. нижче) > 100 мкг/л, що є межею, пов’язаною з найменшою поширеністю йододефіцитного зоба в дітей шкільного віку [5].
Як тільки дефіциту вдалося уникнути, остерігайтеся надлишку
EFSA встановило верхню безпечну межу споживання йоду для дорослих на рівні 600 мкг/день. Крім того, документ, виданий Італійським товариством харчування людини (Societa Italiana Nutrizione Umana, SINU) [5], рекомендує максимально допустимі рівні споживання йоду для різних вікових груп: у педіатричному віці вони коливаються від 40 мкг/день у немовлят до 200 мкг/добу до віку 3 років і 500 мкг/добу наприкінці підліткового віку. Вагітні та жінки, які годують груддю, мають такі ж потреби, як і решта дорослого населення. Визначення максимально допустимих рівнів йоду є надзвичайно важливим, оскільки надлишок йоду може мати шкідливі наслідки так само, як і дефіцит.
Щитоподібна залоза має захисний механізм, щоб уникнути надлишку йоду; справді, у разі надмірно високого споживання спостерігається зниження чутливості щитоподібної залози до ТТГ і пригнічення поглинання йоду або навіть пригнічення секреції тиреоїдних гормонів (ефект Вольфа — Чайкова). Це явище є корисним для запобігання шкідливим наслідкам у разі ядерних аварій та за наявності радіоактивних хмар: прийом таблеток йодиду калію майже негайно блокує поглинання йоду щитоподібною залозою, запобігаючи накопиченню радіоактивних елементів у залозі [6].
У більшості випадків надлишок йоду має ятрогенне походження (аміодарон, йодовмісні контрастні речовини), але іноді також може бути пов’язаний з їжею або погано контрольованим складом та/або споживанням дієтичних добавок (самопризначення та «саморобні» дієти, особливо модні в сучасному світі). Існують докази того, що за наявності надмірного споживання йоду спостерігається збільшення порушень функцій щитоподібної залози навіть у дітей, спектр яких варіює від явного до субклінічного гіпотиреозу (СГТ), а також включає специфічні автоімунні явища [7, 8]. Нещодавнє дослідження, проведене на популяції південнокорейських дітей віком 6–19 років, виявило кореляцію із субклінічним гіпотиреозом, що визначалося як ТТГ > 5,5 мМО/л, в осіб із йододефіцитом (UIC < 100 мкг/л) або надлишком йоду (> 300 мкг/л) [9]. Незалежно від визначення СГТ, що насправді є нечітко визначеним для педіатричного віку [10], тенденційна крива U, побудована на основі варіації значення ТТГ залежно від йодурії, показала, як наслідки дефіциту йоду можуть бути порівнянні з наслідками надлишкового споживання.
Крім того, цікаво, що в цьому дослідженні було досягнуто надлишкового рівня йоду і був наявний СГТ, починаючи від стану «легкого надлишку йоду» (тобто UIC 300–599 мкг/л) і до помірного (600–999,9 мкг/л) або тяжкого (> 1000 мкг/л).
Стосовно рекомендацій для населення в цілому важливо підкреслити, що не потрібні додаткові добавки йоду, окрім тих, що пропонуються заходами охорони здоров’я (сіль або інша йодована їжа). Італійське опитування, спрямоване на оцінку кореляції між споживанням солі та споживанням йоду в педіатричній популяції, показало, що 24 дитини із 1888 були виключені з оцінки через те, що вони мали йодурію > 400 мкг/л, ймовірно, через споживання їжі, багатої на йод, або через всмоктування йоду із речовин недієтичного походження (місцеві антисептики, дезінфікуючі засоби або зубна паста, що містить йод) [11].
Особливу увагу слід приділяти дієтичним добавкам, які продаються і часто розглядаються як «нейтральний» продукт, що помилково сприймається як нешкідливий.
Потреба в йоді на різних етапах життя
Фетальний період. Необхідна кількість йоду при вагітності
Т4 матері проникає через плаценту. Таким чином, навіть якщо рівень циркулюючого Т4 у кровотоці плода в 100 разів нижчий, ніж у матері, вільний Т4 (fT4) досягає рівня дорослого, а Т3 досягає рівня дорослого в корі головного мозку плода завдяки місцевим дейодиназам. Щитоподібна залоза матері забезпечує тканини плода тиреоїдними гормонами ще до того, як щитоподібна залоза плода починає функціонувати. При народженні материнський Т4 становить приблизно 20–50 % концентрації Т4 у пуповинній крові. З усіх цих причин рівень йоду у матері є критично важливим для розвитку ембріона та плода. Щоб правильно оцінити роботу щитоподібної залози матері під час вагітності, важливо знати, що на ранніх термінах вагітності у деяких жінок може бути знижений рівень ТТГ. Це пов’язано з тим фактом, що хоріонічний гонадотропін людини є глікопротеїдним гормоном, що належить до тієї ж родини ТТГ, і тому може зв’язувати рецептор ТТГ, викликаючи підвищення гормону щитоподібної залози [12].
Вагітні жінки ризикують отримати дефіцит йоду через значно вищі потреби (приблизно 250 проти 150 мкг/день) у цей період.
Різні дослідження, наприклад дослідження неонатальних когорт з Англії (ALSPAC), Іспанії (INMA) і Нідерландів (Generation R), показали, що призначення йоду в період перед зачаттям і в будь-якому випадку до першого триместру вагітності забезпечує найкращі результати [13]. Можна говорити, що це є підтвердженням того, наскільки важливо виправляти будь-які недоліки (наприклад, недостатність фолієвої кислоти) до зачаття, а не після діагностики вагітності. Однак думка про систематичне призначення йодних добавок вагітним жінкам, які проживають у регіонах, що не класифікуються як йододефіцитні, не є одностайною. У 2019 році щорічний звіт Глобальної мережі йоду визначив лише 23 країни як зони з дефіцитом йоду (3 у Європі: Фінляндія, Норвегія, Німеччина) замість 54, зазначених у 2003 році, та 113 у 1993 році. Навіть якщо те, що серйозний дефіцит йоду під час вагітності негативно впливає на психотропний розвиток, є незаперечним, вплив легкого або помірного дефіциту є суперечливим. Недавній метааналіз не зміг продемонструвати достатніх даних на користь добавок йоду вагітним жінкам, які проживають у регіонах з легким або помірним дефіцитом [14], що спонукало до роздумів [15].
Потреба в йоді під час годування груддю
Молоко відіграє ключову роль у забезпеченні йодом немовлят із середнім вмістом йоду 259 мкг/л (із великими розбіжностями: від 79 мкг/л до максимум 400 мкг/л). Зміна вмісту йоду в молоці обумовлена сезонністю і додаванням йоду в корм тваринам, тоді як різниці між свіжим молоком, молоком тривалого зберігання, незбираним і знежиреним молоком немає. З цієї причини використання йодованої солі в їжі не рекомендується, поки молоко залишається переважаючим продуктом харчування дитини. 4-місячна дитина буде приймати в середньому 117 мкг/день йоду з молочною сумішшю. З іншого боку, оскільки вміст йоду в грудному молоці залежить від йодного статусу матері, споживання йоду жінкою, яка годує груддю, має становити приблизно 200 мкг/день (така ж потреба є під час вагітності).
Діти та підлітки
Після забезпечення достатнього споживання йоду (EFSA рекомендує досягти йодурії > 100 мкг/л, оскільки це рівень, що асоціюється з мінімальною частотою зоба серед підростаючого населення) особливу увагу слід приділити харчуванню, особливо в наш час, коли харчові звички підлітків суттєво змінилися під впливом гастрономічних уподобань у всьому світі. У групі італійських дітей та підлітків [11] потреба в йоді була задоволена завдяки надмірному споживанню солі (> 10,2 г/день). Ці дані підкреслили не лише надмірне споживання солі, але й те, що більша частина йоду надходить із йодованої солі, яка все ще недостатньо використовується в промислових процесах і громадському харчуванні. У цьому ж дослідженні [11] розрахункове значення споживання йоду з їжею без добавок у різних вікових групах було оцінено як 44 мкг/1000 ккал для дітей, 45 мкг/1000 ккал для дівчат-підлітків і 35 мкг/1000 ккал для підлітків. Крім того, значно поширеною є думка, що деякі продукти, як-от овочі родини капустяні, маніок і просо, відіграють роль у –мальабсорбції йоду, хоча це правильно лише тоді, коли ці продукти споживаються у великих кількостях і у разі йододефіциту. Однак цікаво зосередитись на механізмі дії, опосередкованому тіоціанатами, які мають конкурентну дію на поглинання йоду тиреоцитами та сприяють відтоку внутрішньотиреоїдного йоду. Тіоціанати присутні у значних кількостях у сигаретному димі, що пояснює зв’язок між курінням і зобом, з ще більшим ефектом при ожирінні [16]. Це може бути ще однією причиною для посилення профілактичних кампаній проти куріння та ожиріння в цій віковій групі.
Вегетаріанство
Поширення «особливих» режимів дієти, впроваджених під культурними, ідеологічними або заснованими на переконаннях альтернативної медицини впливами, може бути причиною недостатнього прийому йоду. Вегетаріанство (лактоововегетаріанство та веганство) має ту перевагу, що воно систематизоване та приділяє велику увагу дієтичним добавкам. Нещодавнє європейське опитування показало, наскільки повноцінно харчуються діти та підлітки-вегетаріанці [17]. Крім того, SINU схвалив використання цієї дієти також під час вагітності та годування груддю [18]. У літературі є кілька повідомлень про випадки тяжкого йодного дефіциту, однак у результаті особистої — і екстремальної — інтерпретації вегетаріанської дієти, яка характеризується відмовою від дієтичних добавок і йодованої солі [19].
Врешті-решт, якщо батьки не проявляють особистої ініціативи і погоджуються давати своїм дітям дієтичні добавки, вибіркова дієта, як-от вегетаріанство, не становить жодної проблеми.
Політика охорони здоров’я: йодована сіль
Суттєву роль відіграє вживання йодованої солі; дійсно, це питання політики охорони здоров’я в багатьох країнах. В Італії додавання йоду в сіль (містить у середньому 30 мкг/г порівняно з морською сіллю, яка містить 16 мкг/г) регулюється законом (закон № 55, виданий 21 березня 2005 р.) як частина положень, спрямованих на профілактику ендемічного зоба та інших патологій, спричинених дефіцитом йоду.
Одне з поточних питань полягає в тому, чи сумісна порада щодо оптимізації споживання йоду через сіль з необхідністю зменшення споживання солі всіма групами населення, включно з дітьми і підлітками. Насправді максимальне споживання, рекомендоване ВООЗ для профілактики серцево-судинних захворювань, не повин–но перевищувати 5 г/добу для дорослих. Це відповідає споживанню 150 мкг/день йоду (для йодованої солі), що достатньо для більшості вікових груп, але недостатньо під час вагітності та годування груддю. Крім того, 5 г солі є максимальною рекомендованою нормою споживання, хоча пропонується зменшити його до 3 г (90 мкг йоду). Це призводить до запитання: як зменшити споживання солі та отримати правильний йод? Треба враховувати, що йодована сіль — не єдине джерело йоду в раціоні. Частина йоду надходить з продуктами харчування та водою, яку п’ють або використовують для приготування їжі. Ця кількість може бути різною залежно від індивідуального вибору їжі та вмісту йоду у воді, який різниться від країни до країни, але все одно становить значну кількість від загального споживання. Таким чином, постачання йоду в організм з йодованою сіллю є майже завжди необхідним заходом, але таким, який саме доповнює кількість йоду, вже отриману іншими шляхами. Іншими словами, йод у йодованій солі не є єдиним джерелом постачання цього елемента в організм; у дієті з низьким вмістом натрію можна зменшити кількість вживання йодованої солі, не відчуваючи дефіциту йоду.
Отже, залишається важливим забезпечити решту споживання йоду з їжею. Він наявний в різноманітних дієтах, але максимально — у середземноморській дієті [11, 20].
Важливо також зазначити, що так звана «алергія на йод» є неправильним терміном, який використовується у випадку реакції на йодовмісний контраст; це відповідає не справжній алергії на мікроелемент, а ідіо–синкразії на одну з допоміжних речовин, що використовуються в контрастному засобі. Вживання йодованої солі таким особам не протипоказано.
Оцінка йодного статусу
Дослідження в популяції
Більша частина всмоктуваного йоду виводиться нирками; з цієї причини екскреція йоду із сечею (UIE) є найбільш чутливим параметром для оцінки нещодавнього споживання йоду, а отже, це хороший показник йодного статусу. UIE виражається в мкг/добу; іншими способами оцінки вмісту йоду є концентрація йоду в сечі (UIC) (відповідає кількості йоду в літрі сечі, мкг/л) і оцінка креатиніну в сечі (UIC (мкг/л) × 0,0235 × вага в кг).
Цілодобовий збір сечі часто вважається складним методом і тому не дуже надійним [21]. Для спрощення у більшості досліджень використовується один зразок сечі, результат зазвичай виражається як мкг/л (або мкг/г креатиніну). Навіть якщо цей метод більш прий–нятний, він може бути неадекватним, особливо у дітей, оскільки значення пов’язане з об’ємом в 1 літрі, тобто у дитини з фізіологічно нижчою секрецією сечі отриманий результат буде переоцінений. Наприклад: екскреція йоду 50 мкг на добу з об’ємом сечі 500 мл, вираженим у мкг/л як 100 мкг/л, забезпечить неправильну інтерпретацію результату; фактично, якби 50 мкг становили повну норму (кількість) йоду, що виділяється за 24 години, це було б менше ніж нижня межа UIE (що відповідає 70 мкг), рекомендована EFSA для цієї вікової групи.
Цю оцінку вмісту йоду в єдиному зразку сечі, виражену в мкг/л, можна використовувати, коли виділення сечі в людини становить близько 1 л/добу, а в педіатричній практиці — у дітей старшого віку та підлітків [22–24].
Висновки
Йод є незамінним мікроелементом на кожному етапі життя, від зачаття до дорослого віку. Політика охорони здоров’я, спрямована на запобігання дефіциту йоду, дозволила помітно поліпшити йодний статус населення Італії. Особливу увагу слід приділяти найбільш уразливим групам населення (вагітним жінкам і підліткам), у яких підвищені потреби в йоді можуть бути не повністю задоволені.
Майбутні стратегії профілактики дефіциту йоду повинні сприяти споживанню їжі, природно багатої на йод (молоко та молочні продукти, риба), перед тим як впроваджувати заходи зі збільшення концентрації йоду в солі, тому що вони можуть нести ризик надлишкового споживання солі частиною дитячого та підліткового населення.
Оригінал статті надруковано
у Front. Endocrinol. 13:929176.
doi: 10.3389/fendo.2022.929176
/52.jpg)

/50.jpg)