Архив офтальмологии Украины Том 12, №3, 2024
Вернуться к номеру
Ризик неефективності лікування діабетичної ретинопатії різних стадій та прогностичні фактори, що його визначають
Авторы: Сердюк А.В. (1), Могілевський С.Ю. (2)
(1) - Дніпровський державний медичний університет МОЗ України, м. Дніпро, Україна
(2) - Національний університет охорони здоров’я України імені П.Л. Шупика, м. Київ, Україна
Рубрики: Офтальмология
Разделы: Клинические исследования
Версия для печати
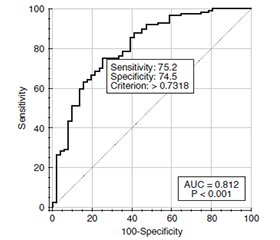
Мета: вивчити ефективність лікування діабетичної ретинопатії (ДР) різними методами та встановити прогностичні показники його неефективності. Матеріали та методи. Обстежено 358 пацієнтів (358 очей) з цукровим діабетом (ЦД) 2-го типу, яких було розподілено на групи: 1-ша — з непроліферативною діабетичною ретинопатією (НПДР) (189 очей), 2-га — з препроліферативною діабетичною ретинопатією (ППДР) (96 очей), 3-тя — з проліферативною діабетичною ретинопатією (ПДР) (73 ока). За даними оптичної когерентної томографії визначали центральну товщину сітківки та центральний об’єм сітківки; у сироватці крові визначали глюкозу натще, глікований гемоглобін, холестерин, ліпопротеїди високої, низької та дуже низької щільності, тригліцериди, фібриноген колориметричним методом, а також показники коагуляційного гемостазу. Пацієнтів спостерігали протягом 2 років з проведенням консервативного, лазерного, хірургічного лікування та анти-VEGF-терапії. Аналіз результатів дослідження проводився в пакеті EZR v.1.54 (Австрія). Результати. Консервативне лікування було ефективним у 54,5 % пацієнтів з НПДР. При ППДР і ПДР у 98,8 % пацієнтів після лікування спостерігалося повільне або швидке прогресування ретинопатії. Незалежними факторами, що визначали неефективність лікування НПДР, були вік пацієнта, стаж діабету, вміст у крові холестерину і глікованого гемоглобіну, а також показники активованого часу рекальцифікації і тромбінового часу. Незалежними факторами, що визначали неефективність лікування ППДР і ПДР, були вміст у крові тригліцеридів, показники протромбінового часу і активованого часткового тромбінового часу. Висновки. Потужними факторами прогресування ДР та неефективності її лікування були порушення ліпідного обміну та стан коагуляційного гомеостазу. Неефективність лікування НПДР зростала з віком та стажем діабету.
Background. The purpose was to study the effectiveness of diabetic retinopathy (DR) treatment with different methods and to establish prognostic indicators of its failure. Materials and methods. A total of 358 patients (358 eyes) with type 2 diabetes were examined and divided into groups: 1 — with non-proliferative DR (NPDR; 189 eyes), 2 — with preproliferative DR (PPDR; 96 eyes) and 3 — with proliferative DR (PDR; 73 eyes). The central retinal thickness and central retinal volume were determined by optical coherence tomography; serum fasting glucose, glycated hemoglobin, cholesterol, high-, low- and very-low-density lipoproteins, triglycerides, fibrinogen — by colorimetric method; coagulation hemostasis parameters were evaluated as well. Patients were followed for 2 years with conservative, laser, surgical treatment and anti-VEGF therapy. The study results were analyzed using the EZR v. 1.54 package (Austria). Results. Conservative treatment was effective in 54.5 % of patients with NPDR. In PPDR and PDR, 98.8 % of patients showed slow or rapid progression of retinopathy after treatment. The independent factors that determined the failure of treatment for NPDR were the patient’s age, diabetes duration, blood cholesterol and glycated hemoglobin levels, as well as activated plasma recalcification time and thrombin time. The independent factors that determined the ineffectiveness of treatment for PPDR and PDR were blood triglycerides, prothrombin time and activated partial thromboplastin time. Conclusions. Lipid metabolism disorders and coagulation homeostasis were powerful factors in the progression of DR and treatment failure. The ineffectiveness of NPDR treatment increased with age and duration of diabetes.
діабетична ретинопатія; цукровий діабет 2-го типу; ліпідний обмін; коагуляційний гемостаз; прогностичні моделі
diabetic retinopathy; type 2 diabetes; lipid metabolism; coagulation hemostasis; prognostic models
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Sun H, Saeedi P, Karuranga S et al. IDF Diabetes Atlas: Global, regional and country-level diabetes prevalence estimates for 2021 and projections for 2045. Diabetes Res Clin Pract. 2022 Jan;183:109119. doi: 10.1016/j.diabres.2021.109119.
- Kurian DE, Kalra S, Kapoor N. Screening for diabetic retino–pathy in primary care: Future prospects in low-middle income countries. J Pak Med Assoc. 2021 Dec;71(12):2826-2827. PMID: 35150549.
- IDF Diabetes Atlas, 10th ed. Belgium: International Diabetes Federation, 2021. Available online at: https://www.diabetesatlas.org/en/.
- Mankovsky B. Diabetes Care at the Times of Transition and COVID-19 Pandemics (Ukrainian Experience). J Diabetes Sci Technol. 2020 Jul;14(4):754-755. doi: 10.1177/1932296820930031.
- Stuart RM, Khan O, Abeysuriya R et al. Diabetes care cascade in Ukraine: an analysis of breakpoints and opportunities for improved diabetes outcomes. BMC Health Serv Res. 2020 May 11;20(1):409. doi: 10.1186/s12913-020-05261-y.
- Xie F, Chan JC, Ma RC. Precision medicine in diabetes prevention, classification and management. J Diabetes Investig. 2018 Sep;9(5):998-1015. doi: 10.1111/jdi.12830.
- De Vries JK, Levin A, Loud F et al. Implementing personalized medicine in diabetic kidney disease: Stakeholders’ perspectives. Diabetes Obes Metab. 2018 Oct;20(Suppl 3):24-29. doi: 10.1111/dom.13412.
- Mutie PM, Giordano GN, Franks PW. Lifestyle precision medi–cine: the next generation in type 2 diabetes prevention? BMC Med. 2017 Sep 22;15(1):171. doi: 10.1186/s12916-017-0938-x.
- Chung WK, Erion K, Florez JC et al. Precision medicine in diabetes: a Consensus Report from the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia. 2020 Sep;63(9):1671-1693. doi: 10.1007/s00125-020-05181-w.
- Griffin S. Diabetes precision medicine: plenty of potential, pitfalls and perils but not yet ready for prime time. Diabetologia. 2022 Nov;65(11):1913-1921. doi: 10.1007/s00125-022-05782-7.
- American Diabetes Association. 6. Glycemic Targets: Standards of Medical Care in Diabetes-2020. Diabetes Care. 2020 Jan;43 (Suppl 1):S66-S76. doi: 10.2337/dc20-S006.
- American Diabetes Association. 10. Cardiovascular Disease and Risk Management: Standards of Medical Care in Diabetes-2020. Diabetes Care. 2020 Jan;43(Suppl 1):S111-S134. doi: 10.2337/dc20-S010.
- Austen DEG. A laboratory manual of blood coagulation. Hardcover. 1975:109.
- Bennett ST, Lehman CM, Rodgers GM. Laboratory Hemostasis. A Practical Guide for Pathologists. Second Edition. Springer. 2015:210.
- Kanda Y. Investigation of the freely available easy-to-use software ‘EZR’ for medical statistics. Bone Marrow Transplant. 2013;48:452-8.
- Gur’yanov VG, Lyakh YuE, Parii VD et al. Handbook of biostatistics. Analysis of the results of medical research in the EZR (R-statistics) package. Kyiv: Vistka. 2018:208 [Ukrainain].
- Flaxel CJ, Adelman RA, Bailey ST et al. Diabe–tic Reti–nopathy Preferred Practice Pattern®. Ophthalmology. 2020 Jan;127(1):P66-P145. doi: 10.1016/j.ophtha.2019.09.025.
- Lazzara F, Fidilio A, Platania CBM et al. Aflibercept regulates retinal inflammation elicited by high glucose via the PlGF/ERK pathway. Biochem Pharmacol. 2019 Oct;168:341-351. doi: 10.1016/j.bcp.2019.07.021.
- Dervenis P, Dervenis N, Smith JM, Steel DH. Anti-vascular endothelial growth factors in combination with vitrectomy for complications of proliferative diabetic retinopathy. Cochrane Database Syst Rev. 2023 May 31;5(5):CD008214. doi: 10.1002/14651858.CD008214.pub4.
- Alattas K, Alsulami DW, Alem RH et al. Relation between lipid profile, blood pressure and retinopathy in diabetic patients in King Abdulaziz University hospital: a retrospective record review study. Int J Retina Vitreous. 2022 Mar 9;8(1):20. doi: 10.1186/s40942-022-00366-4.