Вступ
Класифікація хвороб — це система, яка об’єднує різні захворювання в певні групи або категорії на основі спільних ознак, таких як причини, симптоми, механізми розвитку чи ураження органів. Вона дозволяє стандартизувати підходи до вивчення різних захворювань, що забезпечує порівнянність результатів досліджень на міжнародному рівні. Класифікація дозволяє ефективно реєструвати, систематизувати й аналізувати дані про захворюваність і смертність у різних країнах і регіонах, що важливо для глобальних досліджень і епідеміологічних спостережень. Використання класифікації допомагає створювати відповідні норми, правила та нормативи для надання медичної допомоги, а також визначати індикатори її якості. Завдяки класифікації фахівці можуть удосконалювати методи лікування та діагностики, орієнтуючись на сучасний рівень медичних знань і практик. Отже, класифікація хвороб є основою для стандартизації медичних підходів, моніторингу здоров’я на глобальному рівні та підвищення якості медичних послуг.
Епілепсія є однією з найпоширеніших хвороб у світі, тому знання та застосування новітніх класифікацій епілепсії є важливим інструментом для підвищення якості діагностики, лікування і профілактики цього захворювання, а також для розвитку медичної науки. У 2017 році Міжнародна протиепілептична ліга (МПЕЛ, ILAE) запропонувала нову систему класифікації нападів та епілепсії, оновлену 2021 року, а Всесвітня організація охорони здоров’я (ВООЗ) у 2018 році опублікувала, а у 2019 році — затвердила 11-й перегляд Міжнародної класифікації хвороб (МКХ-11) зі значними змінами в класифікації епілепсії та нападів [1–4].
Метою даної статті є ознайомлення з класифікацією епілепсії за МКХ-11, узагальнення кодів МКХ-10 і МКХ-11 для епілепсії та нападів, зіставлення кодів епілепсії у цих двох версіях, обговорення зв’язку МКХ-11 з переглянутою термінологією та концепціями класифікації нападів та епілепсії Міжнародної протиепілептичної ліги, а також її потенційного впливу на клінічну допомогу, спостереження, охорону здоров’я та дослідження.
Однією з найбільш відомих класифікацій є Міжнародна класифікація хвороб (англ.: International Classification of Diseases (ICD)). МКХ включає десятки тисяч кодів, що охоплюють усі відомі захворювання та їх різні форми. Міжнародна класифікація хвороб є стандартною для всього світу методикою збору даних про смертність і захворюваність, що дозволяє оптимально кодувати і статистично обробляти медичну інформацію. Також вона дозволяє організовувати процеси управління охороною здоров’я, перерозподіл фінансових та інших ресурсів, оптимізувати наукові дослідження, збирати й враховувати епідеміологічну інформацію, сприяти поліпшенню медико-санітарної допомоги первинної ланки, регулювати питання профілактики та лікування, допомагаючи отримувати уявлення про ситуацію в галузі здоров’я в окремих країнах, різних групах населення, вікових прошарках тощо.
МКХ має колосальну значущість за рахунок забезпечення загальної мови звітування та моніторування захворювань для всього світу. МКХ сприяє зіставленню даних у всьому світі, полегшуючи обмін інформацією стандартизованим способом між окремими лікарнями, населеними пунктами та цілими країнами. Також МКХ спрощує збирання та зберігання інформації з метою подальшої обробки, статистичного аналізу та вироблення методів вирішення різних питань охорони здоров’я [3].
МКХ-11 — одинадцятий перегляд Міжнародної статистичної класифікації хвороб і проблем, пов’язаних зі здоров’ям, що розроблена ВООЗ. 11-й перегляд було розпочато у 2007 році, він був необхідний «для врахування досягнень у сфері медицини, науки та інформаційних технологій». Бета-версія МКХ-11 була підготовлена до травня 2012 року, до кінця 2015 року було запропоновано понад 5000 змін до неї, проєкт планували подати в Токіо в жовтні 2016 року. Для кожної нозологічної форми вказані етіологія, симптоми, діагностичні критерії, вплив на повсякденне життя і вагітність, а також принципи лікування. Підготовча версія (версія для подання асамблеї та переклади на національні мови) була офіційно випущена 18 червня 2018 року. МКХ-11 була подана на 144-му засіданні Виконавчої ради у січні 2019 року і затверджена в рамках 72-ї сесії Всесвітньої асамблеї охорони здоров’я у травні 2019 року. Перехід на нову класифікацію рекомендований ВООЗ із 1 січня 2022 року, перехідний період продовжено до 2027 року. На думку ВООЗ, країни не зразу перейдуть на неї у зв’язку з підготовкою фахівців і через те, що деякі країни досі використовують МКХ-9 [2, 3].
На даний момент чинною версією є МКХ-10, з офіційного виходу якої минуло понад 30 років.
МКХ-11 було адаптовано відповідно до нової класифікації епілепсії МПЕЛ. Під час підготовки до перегляду кодів епілепсії для МКХ-11 відразу стало очевидно, що потрібен компроміс між структурою найновішої класифікації епілепсії МПЕЛ (інструмент, який зосереджується на необхідності подання всіх різновидів захворювання на користь практикуючих лікарів і дослідників) і переглянутими кодами МКХ (структуровані так, щоб зберегти мету ВООЗ щодо визначення тягаря захворювання з точки зору частоти, причинно-наслідкового зв’язку, ускладнень, смертності та витрат).
Згідно з МПЕЛ, епілепсія вважається захворюванням, яке проявляється схильністю до повторних нападів. Однак велика частина нападів у всьому світі виникає в контексті гострих неврологічних станів, таких як інфекція центральної нервової системи, запалення та травма, які не входять у визначення епілепсії.
Отже, для адекватної всебічної оцінки загального тягаря захворювання для ВООЗ необхідно враховувати як судомні напади, так і епілепсію. Хоча МПЕЛ вимагає чіткого розмежування між хворобою (епілепсією) та її симптомами (судомними нападами), обидва мають бути частиною різних класифікацій після завершення діагностичного процесу; ВООЗ має погодитися з обмеженнями класифікації випадків через відмінності в доступності технологій і досвіді в кожній окремій країні. ВООЗ узгодила нові коди МКХ-11 зі структурою нової класифікації МПЕЛ, включно з епілептичними синдромами й етіологією, а також коди, пов’язані з нападами: гострі симптоматичні напади, епілептичний статус і напади ускладнень, включно з раптовими/несподіваними нападами, смертю при епілепсії.
Коди хвороб МКХ-11
МКХ-11 містить 28 класів хвороб. Хвороби нервової системи подані у 8-му розділі.
08 — Хвороби нервової системи
Діагноз містить 29 уточнюючих діагнозів.
Опис діагнозу. Це група станів, що характеризуються ураженням нервової системи або стосуються нервової системи.
Епілепсія або епілептичні напади знаходяться в 4-му підрозділі хвороб нервової системи.
Опис діагнозу. Як мінімум 2 неспровоковані (або рефлекторні) напади, що виникли з інтервалом понад 24 години.
Діагноз виключає 1 позицію: непритомність (MG45).
Діагноз містить 13 уточнюючих діагнозів.
8A60 — Епілепсія внаслідок структурних або метаболічних розладів або хвороб (Epilepsy due до structural або metabolic conditions or diseases)
Опис діагнозу. Епілепсія, що виникає у зв’язку з певними структурними або метаболічними змінами або хворобою, які відомі своїм зв’язком зі значно підвищеним ризиком розвитку епілепсії.
Діагноз із кодом 8A60 містить 14 уточнюючих діагнозів.
8A60.0 — Епілепсія внаслідок пренатального або перинатального ураження головного мозку (Epilepsy due to prenatal or perinatal brain insults)
Опис діагнозу. Епілепсія, що виникає у зв’язку з певними структурними або метаболічними змінами або хворобою, які відомі своїм зв’язком зі значно підвищеним ризиком розвитку епілепсії, з ураженням, що виникає до народження [пренатально] або між 22-м тижнем гестації та 7-м днем після народження. Початок епілепсії може бути в дитинстві або дорослому віці.
Діагноз виключає 1 позицію: неонатальні судоми (KB06).
Діагноз з кодом 8A60.0 містить 4 уточнюючі діагнози:
8A60.00 — Епілепсія внаслідок пренатального або перинатального судинного ураження головного мозку
8A60.01 — Епілепсія внаслідок неонатальної гіпоксично-ішемічної енцефалопатії
8A60.0Y — Епілепсія внаслідок іншого пренатального або перинатального ураження головного мозку
8A60.0Z — Епілепсія внаслідок неуточненого пренатального або перинатального ураження головного мозку
8A60.1 — Епілепсія внаслідок цереброваскулярних розладів
8A60.2 — Епілепсія внаслідок дегенеративних розладів головного мозку
8A60.3 — Епілепсія внаслідок деменцій
8A60.4 — Епілепсія внаслідок інфекцій або інвазій центральної нервової системи
Включено: епілепсія внаслідок паразитарних хвороб
8A60.5 — Епілепсія внаслідок травм голови
8A60.6 — Епілепсія внаслідок пухлин нервової системи
8A60.7 — Епілепсія внаслідок мезіального темпорального склерозу
8A60.8 — Епілепсія внаслідок імунних розладів
8A60.9 — Епілепсія внаслідок порушень розвитку головного мозку
8A60.A — Епілепсія внаслідок генетичних синдромів з поширеними або прогресуючими наслідками
8A60.B — Епілепсія внаслідок розсіяного склерозу або інших демієлінізуючих розладів
8A60.Y — Епілепсія внаслідок інших структурних або метаболічних розладів або хвороб
8A60.Z — Епілепсія внаслідок неуточнених структурних або метаболічних розладів або хвороб
8A61 — Генетичні або, імовірно, генетичні синдроми, які переважно проявляються епілепсією (Genetic or presumed genetic syndromes primarily expressed as epilepsy).
Опис діагнозу. Епілепсія, що є прямим наслідком відомого чи передбачуваного генетичного дефекту (або дефектів), у якому епілептичні напади є ключовим симптомом розладу.
Діагноз із кодом 8A61 містить 7 уточнюючих діагнозів.
8A61.0 — Генетичні епілептичні синдроми з неонатальним початком (Genetic epileptic syndromes with neonatal onset)
Опис діагнозу. Епілепсія, що виникає в перші 30 днів життя в результаті відомого або передбачуваного генетичного дефекту (або дефектів), при якому епілептичні напади є ключовими симптомами розладу.
Діагноз виключає дві позиції: неонатальні судоми (KB06), епілепсія внаслідок пренатального або перинатального ураження головного мозку (8A60.0).
Діагноз із кодом 8A61.0 містить 3 уточнюючі діагнози:
8A61.00 — Піридоксин-залежна епілепсія
8A61.0Y — Інші уточнені генетичні епілептичні синдроми з неонатальним початком
8A61.0Z — Генетичні епілептичні синдроми з неонатальним початком, неуточнені
8A61.1 — Генетичні епілептичні синдроми з початком у дитинстві (Genetic epileptic syndromes with onset in infancy)
Опис діагнозу. Включає широкий спектр фенотипів, які поєднують наявність генетичного фону і початок у дитинстві. Вони варіюють від доброякісних, які купіруються самостійно, до тяжких лікарсько-резистентних синдромів. Наявність епілепсії в сімейному анамнезі є типовою при одних синдромах і винятком — при інших.
Діагноз із кодом 8A61.1 містить 5 уточнюючих діагнозів:
8A61.10 — Доброякісна сімейна дитяча епілепсія
8A61.11 — Синдром Драве
8A61.12 — Епілепсія дитинства з мігруючими фокальними нападами
8A61.1Y — Інші уточнені генетичні епілептичні синдроми з початком у дитинстві
8A61.1Z — Генетичні епілептичні синдроми з початком у дитинстві, неуточнені
8A61.2 — Генетичні епілептичні синдроми з початком у дитячому віці (Genetic epileptic syndromes with childhood onset)
Діагноз із кодом 8A61.2 містить 6 уточнюючих діагнозів:
8A61.20 — Доброякісна епілепсія дитячого віку із центральноскроневими спайками
8A61.21 — Дитяча абсансна епілепсія
8A61.22 — Епілепсія з міоклонічно-астатичними нападами
8A61.23 — Міоклонічні абсанси або абсанси з міоклоніями
8A61.2Y — Інші уточнені генетичні епілептичні синдроми з початком у дитячому віці
8A61.2Z — Генетичні епілептичні синдроми з початком у дитячому віці, неуточнені
8A61.3 — Генетичний епілептичний синдром із початком у підлітковому або дорослому віці (Genetic epileptic syndrome with adolescente or adult onset)
Опис діагнозу. Включає широкий спектр епілептичних синдромів, що мають (імовірно) генетичну природу, з початком у підлітковому чи дорослому віці. Розвиток зазвичай нормальний. У сімейному анамнезі часто є епілепсія. Фокальні й генералізовані напади присутні найчастіше ізольовано один від одного, відповідно до діагностичних категорій, і рідко — у комбінації. На інтеріктальній та іктальній ЕЕГ можуть реєструватися типові, іноді — патогномонічні патерни. Результати нейровізуалізаційних досліджень нормальні, незважаючи на епізодичні повідомлення про виявлені фокальні зміни.
Діагноз із кодом 8A61.3 містить 5 уточнюючих діагнозів:
8A61.30 — Ювенільна міоклонічна епілепсія
8A61.31 — Ювенільна абсансна епілепсія
8A61.32 — Доброякісна сімейна міоклонічна епілепсія дорослих
8A61.3Y — Інший уточнений генетичний епілептичний синдром з початком у підлітковому або дорослому віці
8A61.3Z — Генетичний епілептичний синдром з початком у підлітковому або дорослому віці, неуточнений
8A61.4 — Генетичні епілептичні синдроми з початком у різному віці (Genetic epileptic syndromes with variable age of onset)
Опис діагнозу. Епілепсії, що виникають у решти здорових дітей або дорослих. Напади можуть виникати спонтанно або провокуватись зовнішніми стимулами. Епілептичні напади нерідко є в сімейному анамнезі, що часто зустрічається при окремих епілептичних синдромах. Генетичні аспекти можуть відрізнятися в широкому діапазоні, від складних спадкових патернів до класичного менделівського успадкування або точкових дефектів.
Діагноз із кодом 8A61.4 містить 4 уточнюючі діагнози:
8A61.40 — Рефлекторні епілепсії
8A61.41 — Прогресуюча міоклонічна епілепсія
8A61.4Y — Інші уточнені генетичні епілептичні синдроми з початком у різному віці
8A61.4Z — Генетичні епілептичні синдроми з початком у різному віці, неуточнені
8A61.Y — Інші уточнені генетичні або, імовірно, генетичні синдроми, які переважно проявляються епілепсією.
8A61.Z — Генетичні або, імовірно, генетичні синдроми, які переважно проявляються епілепсією, неуточнені
8A62 — Епілептичні енцефалопатії (Epileptic encephalopathies)
Опис діагнозу. Епілепсії, при яких не може бути визначена точна етіологія або які виникають за наявності двох або більше незмінних структурних або метаболічних порушень, що підвищують ризик виникнення епілептичних нападів. Епілептична активність сама по собі може сприяти розвитку когнітивних і поведінкових порушень, більш тяжких, ніж можна було б очікувати за наявності тільки патології, що лежить в основі епілепсії.
Діагноз із кодом 8A62 містить 5 уточнюючих діагнозів:
8A62.0 — Інфантильні спазми
8A62.1 — Синдром Леннокса — Гасто
8A62.2 — Набута епілептична афазія
8A62.Y — Інші уточнені епілептичні енцефалопатії
8A62.Z — Епілептичні енцефалопатії, неуточнені
8A63 — Напад унаслідок гострих захворювань (Seizure due to acute causas)
Виключено: напади, спровоковані мігренозною аурою (8A80.3).
Опис діагнозу. Напад, що виникає під час системного захворювання або в безпосередньому часовому зв’язку з документально підтвердженим ураженням головного мозку.
Діагноз із кодом 8A63 містить 3 уточнюючі діагнози:
8A63.0 — Фебрильні судоми (Febrile seizures)
Опис діагнозу. Напади, пов’язані з підвищенням температури тіла за відсутності внутрішньочерепної інфекції, метаболічних порушень або афебрильних нападів в анамнезі. Найчастіше вони виникають у дітей віком між 6 місяцями та 5 роками.
8A63.00 — Прості фебрильні судоми
8A63.01 — Складні фебрильні судоми
8A63.0Y — Інші уточнені фебрильні судоми
8A63.Y — Напад унаслідок іншого гострого захворювання
8A63.Z — Напад унаслідок неуточненого гострого захворювання
8A64 — Поодинокий напад через віддалені причини
8A65 — Поодинокий неспровокований напад
8A66 — Епілептичний статус (Status epilepticus)
Опис діагнозу. Епілептичний статус визначають як триваючі 5 хвилин або більше (i) безперервні клінічні та/або електрографічні прояви нападу або (ii) прояви нападу, що повторюються, без відновлення (повернення до вихідного стану) між нападами.
Діагноз із кодом 8A66 містить 4 уточнюючі діагнози:
8A66.0 — Судомний епілептичний статус
8A66.1 — Безсудомний епілептичний статус
Опис діагнозу. Безсудомний епілептичний статус визначають як триваючі 5 хвилин або більше (i) безперервні клінічні та/або електрографічні прояви нападу або (ii) прояви нападу, що повторюються, без відновлення (повернення до вихідного стану) між нападами.
Діагноз із кодом 8A66.1 містить 3 уточнюючі діагнози:
8A66.10 — Епілептичний статус абсансів
8A66.1Y — Інший уточнений безсудомний епілептичний статус
8A66.1Z — Безсудомний епілептичний статус, неуточнений
8A66.Y — Інший уточнений епілептичний статус
8A66.Z — Епілептичний статус, неуточнений
8A67 — Серійні напади
8A68 — Типи нападів
Виключено: дисоціативний розлад з неврологічними симптомами, неепілептичними судомами (6B60.4), неонатальні судоми (KB06).
Діагноз із кодом 8A68 містить 10 уточнюючих діагнозів:
8A68.0 — Фокальні напади з порушенням свідомості
8A68.1 — Абсанси, атипові
8A68.2 — Абсанси, типові
8A68.3 — Фокальні напади без порушення свідомості
8A68.4 — Генералізовані тоніко-клонічні напади
8A68.5 — Генералізований міоклонічний напад
8A68.6 — Генералізований тонічний напад
8A68.7 — Генералізований атонічний напад
8A68.Y — Інший уточнений тип нападів
8A68.Z — Тип нападів, неуточнений
MH15 — Раптова смерть пацієнтів з епілепсією
KB06 — Неонатальні судоми
Виключено: доброякісна сімейна неонатальна епілепсія (8A61.0), епілепсія внаслідок пренатального або перинатального судинного ураження головного мозку (8A60.00).
8A6Y — Інші уточнені епілепсії або епілептичні напади
8A6Z — Епілепсія або епілептичні напади, неуточнені
Для переходу від МКХ-10 до МКХ-11, а також для пошуку зворотних відповідностей Всесвітня організація охорони здоров’я забезпечує підтримку таблиць відповідності кодів.
Сервіс mkb11.online вміє знаходити й показувати відповідність кодів МКХ-10 і МКХ-11 у режимі онлайн. Наприклад, «G40 — Епілепсія» за МКХ-10 конвертується у «8A6Z — Епілепсія або епілептичні напади, неуточнені» за МКХ-11 [6].
Міжнародна протиепілептична ліга у 2017 році оновила класифікацію епілепсій з метою відображення поглибленого розуміння епілепсій і механізмів їх розвитку відповідно до основних наукових досягнень, що мали місце з моменту затвердження попередньої класифікації в 1989 році. Оновлена класифікація була розроблена з кількох важливих причин. Вона дозволяє більш чітко розрізняти типи епілепсії та епілептичних нападів і вводить більш конкретні категорії, що дають змогу лікарям точніше визначити тип епілепсії, що важливо для вибору найбільш ефективного лікування. Розвиток нейробіології та генетики епілепсії привів до нових відкриттів щодо природи захворювання. Оновлена класифікація враховує ці нові знання і дозволяє включати генетичні та молекулярні фактори, які допомагають краще зрозуміти етіологію епілепсії та розробити підходи до її лікування. Оскільки епілепсія має глобальний характер, нова класифікація була розроблена таким чином, щоб її могли використовувати лікарі й дослідники з різних країн. Це важливо для порівняння статистичних даних, ефективності лікування і розвитку міжнародних досліджень. Також система класифікації створена для поліпшення обміну інформацією між лікарями, дослідниками та іншими медичними працівниками. Це забезпечує більшу узгодженість у використанні термінів і категорій, що важливо для ефективного спілкування і спільних досліджень [1, 7].
Отже, нова класифікація епілепсії створена для того, щоб надати медичній спільноті більш точні інструменти для діагностики, лікування та дослідження епілепсії, а також сприяти поліпшенню якості медичної допомоги пацієнтам по всьому світу.
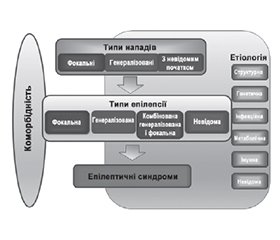
Класифікація включає три рівні, починаючи з типу нападів; передбачається, що напади в пацієнта відповідають визначенню, поданому в новій класифікації нападів (МПЕЛ, 2017). Після діагностики типу нападів наступним кроком є встановлення типу епілепсії (фокальна епілепсія, генералізована епілепсія, комбінована генералізована і фокальна епілепсія або неуточнена епілепсія). На третьому рівні визначається специфічний епілептичний синдром. Нова класифікація передбачає розгляд етіології на кожному етапі, що підкреслює важливість урахування цього фактора під час діагностики, оскільки це значно впливає на призначення лікування. Етіологічні чинники були розподілені на шість підгруп відповідно до їх потенційного значення для терапії (рис. 1) [7].
/99.jpg)
Класифікація епілептичних синдромів була офіційно затверджена Міжнародною протиепілептичною лігою у 2022 році [8]. Цільова група МПЕЛ з нозології та визначень дала епілептичному синдрому таке визначення: «характерний набір клінічних та електроенцефалографічних ознак, які часто підтримуються специфічними етіологічними чинниками (структурними, генетичними, метаболічними, імунними та інфекційними)». Під час діагностики епілептичного синдрому в пацієнта з епілепсією зазвичай треба зважати на значення діагнозу для прогнозу і вибору лікування. Усі синдроми розподілили за типовим віком дебюту і додатково охарактеризували їх на підставі типів нападів та епілепсії й зв’язку з енцефалопатією розвитку і/або епілептичною енцефалопатією чи прогресуючим неврологічним дефіцитом. Епілептичні синдроми можна розподілити на синдроми: 1) з генералізованими нападами; 2) фокальними нападами; 3) генералізованими і фокальними нападами; 4) і/або енцефалопатією розвитку і/або епілептичною енцефалопатією чи прогресуючим неврологічним дефіцитом [8].
Отже, класифікація МПЕЛ 2017 року має певну гнучкість, щоб відобразити клінічну практику, і вона дозволяє клініцистам визначати епілепсію в найбільш клінічно відповідний спосіб. Організаційна структура не може бути лінійною, оскільки тип нападу не пов’язаний із синдромом чи етіологією. Крім того, один синдром може мати кілька генетичних або структурних етіологій, тоді як одна генетична етіологія може стосуватися різних синдромів і типів нападів. Конкретним прикладом може бути немовля, яке має епілептичні спазми, з клінічною та електроенцефалографічною) картиною, що визначає синдром Веста; магнітно-резонансна томографія може підтвердити структурну етіологію, таку як комплекс туберозного склерозу (TSC), а тест ДНК може виявити генетичний варіант — TSC1-ген. З іншого боку, у людини з TSC можуть бути лише фокальні напади. Ця нелінійна структура відображає реальність багатьох взаємодіючих генетичних, структурних і етіологічних впливів на прояв епілептичних нападів [1].
Сучасний підхід до лікування епілепсії все більше спрямований на індивідуалізацію терапії залежно від типу епілепсії, її причин і генетичних особливостей пацієнта. Нова класифікація дозволяє краще орієнтуватися в цих питаннях і розробляти персоналізовані підходи до лікування [9].
Останні настанови Національного інституту здо-ров’я і досконалості допомоги Великої Британії (The National Institute for Health and Care Excellence (NICE)) щодо лікування епілепсії подано в табл. 1–3 [10].
В Україні на сьогодні чинними є Уніфікований клінічний протокол первинної, екстреної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Епілепсії у дорослих» та Уніфікований клінічний протокол первинної, екстреної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Епілепсії у дітей», що були затверджені наказом МОЗ України «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при епілепсіях» № 276 від 17.04.2014. Зрозуміло, що чинні протоколи потребують оновлення, удосконалення й адаптації. Це сприятиме успішному впровадженню нових стандартів і поліпшенню якості лікування епілепсії в Україні [11].
Отже, зважаючи на те, що з розвитком науки класифікація епілепсії постійно вдосконалюється і поглиблюється розуміння її причин та механізмів, більше використовується класифікаційна система МПЕЛ 2017 року, оскільки вона забезпечує більш точні описи нападів та епілепсії.
Використання класифікаційної системи МКХ-11 у клінічній практиці та дослідженнях є перспективним, але це відносно нова система, і вона потребує додаткових зусиль і часу для ознайомлення з нею та впровадження.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
UA-LEVI-PUB-022025-106
Отримано/Received 03.01.2025
Рецензовано/Revised 31.01.2025
Прийнято до друку/Accepted 04.02.2025
/99.jpg)

/100.jpg)
/100_2.jpg)
/101.jpg)