Международный эндокринологический журнал Том 21, №3, 2025
Вернуться к номеру
Дані ROC-аналізу та предиктори ефективності реабілітації у хворих на цукровий діабет 2-го типу
Авторы: T.H. Bakaliuk (1), N.R. Makarchuk (1), H.O. Stelmakh (1), V.I. Pankiv (2), L.B. Pavlovych (3), O.D. Bilous (3), I.I. Kamyshna (1)
(1) - I. Horbachevsky Ternopil National Medical University, Ternopil, Ukraine
(2) - Ukrainian Scientific and Practical Center of Endocrine Surgery, Transplantation of Endocrine Organs
and Tissues of MHU, Kyiv, Ukraine
(3) - Bukovinian State Medical University, Chernivtsi, Ukraine
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
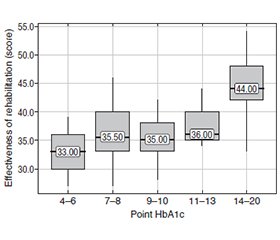
Актуальність. Цукровий діабет 2-го типу (ЦД2) є серйозним хронічним захворюванням, що значно впливає на якість життя та є однією з провідних причин інвалідизації у світі. Ефективна реабілітація таких хворих сприяє поліпшенню функціонального стану, загального прогнозу i зниженню ризику ускладнень. Виявлення предикторів ефективності реабілітаційних заходів дозволяє індивідуалізувати підходи до лікування й оптимізувати терапевтичні стратегії. Використання ROC-аналізу для оцінки діагностичної точності цих предикторів забезпечує надійність отриманих даних та сприяє більш точному прогнозуванню результатів реабілітації. Мета: визначити предиктори ефективності реабілітаційних заходів у хворих на ЦД2 та оцінити їхню діагностичну точність за допомогою ROC-аналізу. Це дозволить оптимізувати реабілітаційні програми, підвищити їхню ефективність та поліпшити якість життя пацієнтів. Матеріали та методи. Для прогнозування ефективності реабілітації при діабетичній полінейропатії було обстежено 95 осіб із ЦД2. Застосовувалися методи описової статистики, кореляційний і ROC-аналіз для оцінки діагностичної точності предикторів ефективності реабілітації. Результати. Аналіз показує сильний зв՚язок між курінням та ефективністю реабілітації — курці мають найнижчі її показники. Результати свідчать, що підвищений рівень глікованого гемоглобіну (HbA1c) помірно асоціюється зі зниженням ефективності реабілітації. Пацієнти з вищими рівнями HbA1c, особливо в діапазоні 14–20, мають значно гірші результати реабілітації порівняно з особами з нижчим умістом HbA1c. Вищі показники DN4 помірно асоціюються зі зниженням ефективності реабілітації. Висновки. Встановлений виражений зв՚язок між курінням та ефективністю реабілітації. Підвищений рівень HbA1c помірно асоціюється з її зниженням. Тяжкість нейропатичного болю, виміряна за шкалою DN4, впливає на результати реабілітації.
Background. Type 2 diabetes mellitus (T2DM) is a serious chronic disease that significantly impacts quality of life and is one of the leading causes of disability worldwide. Effective rehabilitation for such patients contributes to the improvement of their functional status, reduces the risk of complications, and enhances the overall prognosis. Identifying predictors of the effectiveness of rehabilitation measures allows for the individualization of treatment approaches and optimization of therapeutic strategies. Using ROC analysis to evaluate the diagnostic accuracy of these predictors ensures the reliability of the obtained results and enables more accurate prediction of rehabilitation outcomes. The aim of the study is to identify predictors of the effectiveness of rehabilitation measures in patients with T2DM and to evaluate their diagnostic accuracy using ROC analysis. This will enable the optimization of rehabilitation programs, increase their effectiveness, and improve the quality of life for patients. Materials and methods. To predict the effectiveness of rehabilitation in diabetic polyneuropathy, 95 patients with T2DM were examined. Descriptive statistics, correlation analysis, and ROC analysis were used to evaluate the diagnostic accuracy of predictors of rehabilitation effectiveness. Results. The analysis indicates a significant association between tobacco smoking status and the effectiveness of rehabilitation. Current smokers have the lowest rehabilitation effectiveness scores, followed by those who quit smoking, with non-smokers having the highest scores. The findings indicate that employment status significantly affects the effectiveness of rehabilitation. The results suggest that higher glycated hemoglobin (HbA1c) levels are moderately associated with decreased rehabilitation effectiveness scores. Patients with higher HbA1c levels, particularly those in the 14–20 range, show significantly worse rehabilitation outcomes compared to those with lower HbA1c levels. The higher DN4 scores are moderately associated with decreased rehabilitation effectiveness scores. Conclusions. There is a significant association between smoking status and rehabilitation effectiveness. Non-smokers have the highest rehabilitation effectiveness scores. Socioeconomic factors, such as employment, should be considered when designing rehabilitation programs. Higher HbA1c levels are moderately associated with decreased rehabilitation effectiveness scores. Neuropathic pain severity, as measured by DN4, influences rehabilitation outcomes.
цукровий діабет; діабетична полінейропатія; реабілітація; фізична терапія; прогнозування
diabetes mellitus; diabetic polyneuropathy; rehabilitation; physical therapy; prognosis
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Hicks CW, Selvin E. Epidemiology of Peripheral Neuropathy and Lower Extremity Disease in Diabetes. Curr Diab Rep. 2019 Aug 27;19(10):86. doi: 10.1007/s11892-019-1212-8.
- Fan Q, Gordon Smith A. Recent updates in the treatment of diabetic polyneuropathy. Fac Rev. 2022 Oct 18;11:30. doi: 10.12703/r/11-30.
- Bragg S, Marrison ST, Haley S. Diabetic Peripheral Neuropathy: Prevention and Treatment. Am Fam Physician. 2024 Mar;109(3):226-232.
- Zochodne DW. The challenges of diabetic polyneuropathy: a brief update. Curr Opin Neurol. 2019 Oct;32(5):666-675. doi: 10.1097/WCO.0000000000000723.
- Zhu J, Hu Z, Luo Y, Liu Y, Luo W, et al. Diabetic periphe–ral neuropathy: pathogenetic mechanisms and treatment. Front Endocrinol (Lausanne). 2024 Jan 9;14:1265372. doi: 10.3389/fendo.2023.1265372.
- Kamyshna I, Pavlovych L, Pankiv V, Khodorovska A, Bilous O, Kamyshnyi O. The molecular fundamentals of neurorehabilitation and their modulation by thyroid hormones. International Journal of Endocrinology (Ukraine). 2024;20(2):126-132. doi: 10.22141/2224-0721.20.2.2024.1374.
- Bakaliuk TG, Маkarchuk NR, Stelmakh HO, Martynyuk LP, Strashko YY, Levytska LV. Quality of life in patients with diabetic polyneuropathy with increased physical activity. Wiad Lek. 2021;74(6):1302-1306. doi: 10.36740/WLek202106102.
- Chang MC, Yang S. Diabetic peripheral neuropathy essentials: a narrative review. Ann Palliat Med. 2023 Mar;12(2):390-398. doi: 10.21037/apm-22-693.
- Kamyshna II, Pavlovych LB, Kamyshnyi AM. Prediction of the cognitive impairment development in patients with autoimmune thyroiditis and hypothyroidism. Endocr Regul. 2022 Jul 13;56(3):178-189. doi: 10.2478/enr-2022-0019.
- Krtinic D, Rankovic GN, Petkovic I, Cvetanovic A, Conic I, et al. DN4 questionnaire as a useful tool for evaluating the pharmacotherapeutic response to opioid pharmacotherapy in malignant neuropathy. Pharmazie. 2024 Jun 1;79(6):109-113. doi: 10.1691/ph.2024.4513.
- Yang Z, Zhang Y, Chen R, Huang Y, Ji L, et al. Simple tests to screen for diabetic peripheral neuropathy. Cochrane Database Syst Rev. 2018 Jul 30;2018(7):CD010975. doi: 10.1002/14651858.CD010975.pub2.
- Oggiam DS, Jorgetto JV, Chinini GL, Kusahara DM, Gamba MA. Distal Symmetric Polyneuropathy Pain in Diabetes Mellitus. Aquichan. 2021;21(3):e213X. doi: 10.5294/aqui.2021.21.3.7.
- Won JC, Park TS. Recent Advances in Diagnostic Strategies for Diabetic Peripheral Neuropathy. Endocrinol Metab (Seoul). 2016 Jun;31(2):230-8. doi: 10.3803/EnM.2016.31.2.230.
- Sykioti P, Zis P, Vadalouca A, van Seventer R, Huygen F. Estimating the diagnostic value of DN4 versions. Pain Pract. 2014 Jan;14(1):95. doi: 10.1111/papr.12103.
- Dakin H, Abel L, Burns R, et al. Review and critical appraisal of studies mapping from quality of life or clinical measures to EQ-5D: an online database and application of the MAPS statement. Health Qual Life Outcomes. 2018;16(1):31. doi: 10.1186/s12955-018-0857-3.
- D’Souza RS, Barman R, Joseph A, Abd-Elsayed A. Evidence-Based Treatment of Painful Diabetic Neuropathy: a Systema–tic Review. Curr Pain Headache Rep. 2022 Aug;26(8):583-594. doi: 10.1007/s11916-022-01061-7.
- Ahmad I, Verma S, Noohu MM, Shareef MY, Hussain ME. Sensorimotor and gait training improves proprioception, nerve function, and muscular activation in patients with diabetic peripheral neuropathy: a randomized control trial. J Musculoskelet Neuronal Interact. 2020 Jun 1;20(2):234-248.
- Alissa N, Shipper AG, Zilliox L, Westlake KP. A Systematic Review of the Effect of Physical Rehabilitation on Balance in People with Diabetic Peripheral Neuropathy Who are at Risk of Falling. Clin Interv Aging. 2024 Jul 19;19:1325-1339. doi: 10.2147/CIA.S459492.
- Mallick-Searle T, Adler JA. Update on Treating Painful Diabetic Peripheral Neuropathy: A Review of Current US Guidelines with a Focus on the Most Recently Approved Management Options. J Pain Res. 2024 Mar 13;17:1005-1028. doi: 10.2147/JPR.S442595.
- Khdour MR. Treatment of diabetic peripheral neuropathy: a review. J Pharm Pharmacol. 2020 Jul;72(7):863-872. doi: 10.1111/jphp.13241.